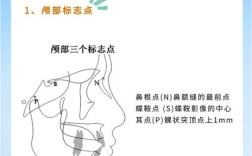
精准植入的核心目标
- 位置精准:种植体植入三维空间(颊舌向、近远中向、垂直向)的理想位置。
- 角度精准:种植体轴向与修复体设计要求一致(如避免过大角度负荷)。
- 深度精准:种植体肩台位置与牙龈袖口协调,确保生物学宽度。
- 避让关键结构:避开下牙槽神经、上颌窦、邻牙牙根等重要解剖结构。
实现精准植入的关键技术与方法
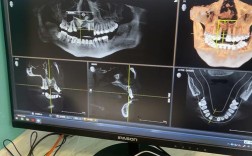
术前精准数字化规划(核心基础)
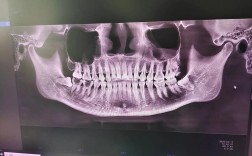
- CBCT(锥形束CT)扫描:
- 获取颌骨三维形态、骨密度、神经血管位置等精确数据。
- 重建数字化颌骨模型,测量可用骨高度、宽度、角度。
- 口内扫描/模型扫描:
获取缺牙区及邻牙的精确数字化模型。
- 种植设计软件(如NobelClinician, CoDiagnostiX, 3Shape等):
- 虚拟种植:在软件中模拟种植体植入路径、位置、角度、深度。
- 力学分析:评估种植体分布对咬合力传导的影响(避免应力集中)。
- 修复导向:结合最终修复体设计(如桥体、全口义齿),反向推导种植体最佳位置。
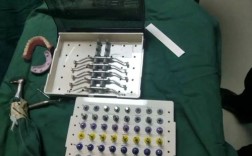
3D打印手术导板(精准定位的物理载体)
- 原理:根据数字化种植方案,通过3D打印技术制作个性化手术导板。
- 功能:
- 引导钻针方向:导板上的导向孔确保备洞路径与设计一致。
- 控制深度:限位装置防止备洞过深。
- 稳定定位:通过基牙或牙槽嵛固定,防止术中移位。
- 优势:将虚拟方案精准复制到手术现场,误差可控制在0.1~0.5mm。
动态导航技术(实时可视化辅助)
- 设备:如Navident、X-Guide等系统。
- 工作流程:
- 术中CBCT或实时追踪设备(如光学追踪探头)与患者口腔建立关联。
- 医生操作手机时,屏幕实时显示钻针位置与虚拟方案的偏差。
- 系统发出警报提示调整方向,实现“所见即所得”的精准控制。
- 适用场景:复杂病例(骨量不足、重要结构邻近)、教学演示。
骨增量技术的精准配合
- 当骨量不足时:需通过骨增量(如GBR、上颌窦提升、骨劈开)创造植入条件。
- 精准要求:
- 骨移植材料需精确覆盖缺损区域。
- 引导骨再生膜需稳定固定,避免移位。
- 种植体植入时机需结合骨愈合进程(即刻、早期、延期)。
术中实时监测与调整
- 神经检测仪:下牙槽神经定位,避免损伤。
- 超声骨刀:精准切割骨组织,保护软组织。
- 数字化模板验证:术中用修复体试戴模板检查种植体位置是否符合修复要求。
多颗种植牙的特殊挑战与应对
-
全口/半口种植(如All-on-4/6):
- 挑战:多个种植体需形成共同就位道,支持整体修复体。
- 解决方案:
- 严格平行设计种植体轴向。
- 使用数字化导板确保种植体基台角度一致。
- 术中即刻修复模板验证。
-
连续多颗牙缺失:
- 挑战:维持邻牙间隙、牙弓弧度连续性。
- 解决方案:
- 种植体位置需为桥体连接留出足够空间。
- 避免种植体间距离过近(≥3mm)或过远(影响支撑)。
-
即刻种植/即刻负重:
- 挑战:需在拔牙后即刻植入,且初期稳定性要求高。
- 精准要求:
- CBCT评估拔牙窝形态与种植体匹配度。
- 导板确保种植体居中于拔牙窝,避免唇侧骨穿孔。
医生团队的核心作用
- 经验与判断:医生需解读影像数据,识别解剖变异,制定个性化方案。
- 技术熟练度:熟练操作数字化设备、导板及导航系统。
- 多学科协作:修复医生(设计最终咬合)、牙周医生(评估软组织)、外科医生(执行植入)紧密配合。
术后验证与长期维护
- 术后即刻评估:
- CBCT复查种植体位置与方案的一致性。
- 取模制作最终修复体,检查咬合关系。
- 定期随访:
- 监测骨结合(术后3-6个月)。
- 检查种植体周围软组织健康、修复体稳定性。
精准植入 = 数字化规划 + 个性化导板 + 经验医生
多颗种植牙的精准植入是技术、设备、经验三位一体的结果,数字化流程(CBCT→设计→导板/导航)将手术误差降至最低,而医生的判断与操作则确保方案在复杂解剖条件下的可行性,对于患者而言,选择具备数字化种植设备和丰富经验的机构,是保障种植效果的关键一步。
提示:若您考虑多颗种植牙,务必要求医生展示术前规划方案(CBCT影像、导板设计图),并了解其数字化种植流程的成熟度,精准植入不仅能减少手术创伤,更能为未来10年以上的稳定使用奠定基础。