种植牙虽然是一种成功率很高的牙齿修复方式(在规范操作下,10年成功率可达90%-95%),但任何手术都存在失败风险,种植牙失败的情形多种多样,通常可以分为早期失败(愈合期)和晚期失败(功能期)两大类,具体原因复杂多样,常是多种因素共同作用的结果。
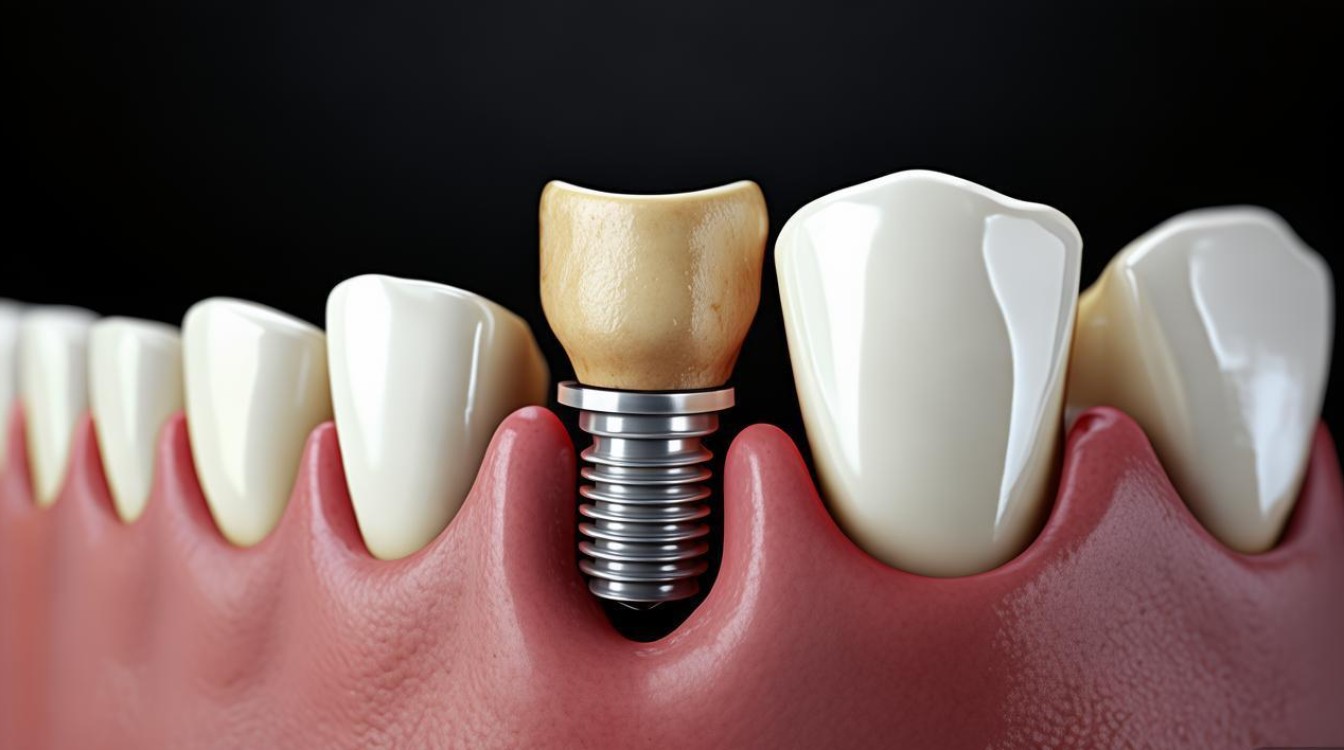
以下是种植牙失败的主要情形和原因:
早期失败(通常发生在术后数周至数月内,主要发生在骨结合阶段)
-
骨结合失败(最常见):
- 原因:
- 手术创伤过大: 手术操作粗暴,过度剥离骨膜、过度产热(钻磨时未充分冷却)、骨组织过度损伤。
- 骨量不足/质量差: 种植部位骨高度、宽度或密度严重不足,未进行有效植骨或骨增量,或植骨失败。
- 感染: 术中或术后发生细菌污染(如口腔卫生差、手术区域感染、种植体污染),导致种植体周围炎或骨坏死。
- 微动过大: 种植体初期稳定性不足(骨密度差、植入位置不佳、过早负重),或术后过早承受过大咬合力(如未遵医嘱戴临时牙、过早用患侧咀嚼),导致种植体与骨之间产生微动,干扰骨结合。
- 患者因素: 严重未控制的糖尿病、长期吸烟(尼古丁收缩血管、影响成骨细胞活性)、长期服用某些药物(如双膦酸盐、免疫抑制剂)、放疗史、严重骨质疏松等。
- 种植体设计或材料问题: 虽然罕见,但种植体表面处理不当、设计不合理(如螺纹设计不利于初期稳定性)也可能影响骨结合。
- 表现: 种植体松动、周围牙龈红肿、溢脓、疼痛、种植体周围X线透射影(骨吸收)。
- 原因:
-
种植体位置不佳:
- 原因: 术前规划不足(未拍CBCT或拍片质量差)、手术经验不足、解剖结构变异(如神经管、上颌窦位置异常)。
- 表现:
- 种植体靠近或穿通重要解剖结构(如下牙槽神经管、上颌窦),导致术后持续性麻木、疼痛、鼻塞、感染等。
- 种植体位置过偏(唇颊侧、舌腭侧),导致修复困难(无法制作理想基台和牙冠)、美观效果差、受力不均、易折断或松动。
- 种植体角度不佳,导致修复体咬合干扰、受力方向不利。
-
术后感染:
- 原因: 术中无菌操作不严、术后口腔卫生维护不当、全身抵抗力低下、种植体周围软组织处理不当。
- 表现: 术区持续或反复红肿、疼痛、溢脓、口臭,严重时可形成脓肿、骨坏死,最终导致种植体松动脱落。
-
种植体折裂或损坏:
- 原因: 种植体本身材料缺陷或术中操作不当(如使用过大扭矩、用暴力敲击)导致种植体在植入过程中或早期折裂。
- 表现: 种植体松动或直接可见折裂。
晚期失败(通常发生在骨结合成功后,戴牙使用一段时间后)
-
种植体周围炎:
- 原因: 这是晚期失败最主要的原因! 类似于天然牙的牙周炎。
- 菌斑生物膜堆积: 患者口腔卫生维护不当,导致种植体周围(尤其是龈沟内)菌斑堆积。
- 修复体设计或制作不良: 基台与种植体连接处、牙冠与基台连接处、牙冠边缘位置不当(过深、悬突),形成清洁死角,堆积菌斑和结石。
- 咬合力过大或创伤性咬合: 咬合力过大、咬合高点、夜磨牙、紧咬牙,导致种植体周围骨组织承受过大或异常的应力。
- 生物学宽度侵犯: 种植体植入过浅,导致种植体-基台连接处(平台)与牙龈边缘的距离过近,破坏了正常的生物学宽度,引发炎症性骨吸收。
- 种植体表面处理不当: 某些表面处理可能更容易附着细菌或清洁困难。
- 全身因素: 糖尿病控制不佳、吸烟、免疫缺陷等。
- 表现: 种植体周围牙龈红肿、出血、溢脓、牙周袋形成、种植体周围骨吸收(X线可见透射影)、种植体逐渐松动、最终脱落。
- 原因: 这是晚期失败最主要的原因! 类似于天然牙的牙周炎。
-
机械并发症:
- 原因:
- 修复体折裂或崩瓷: 材料问题、咬合力过大、咬合创伤、设计缺陷(如无足够咬合空间)、制作工艺问题。
- 基台螺丝松动或折断: 咬合力过大、咬合创伤、螺丝设计问题、扭矩不当、反复拆戴。
- 种植体内部结构损坏: 种植体内部连接螺纹损坏(如拆戴基台时)、种植体折断(多见于咬合力过大、材料疲劳、设计缺陷或存在隐裂)。
- 基台折断: 材料问题、咬合力过大、基台与种植体连接不密合。
- 表现: 修复体损坏、基台脱落、螺丝松动或折断、种植体折断(可能伴有疼痛或松动)。
- 原因:
-
种植体周围骨吸收(非炎性的):
- 原因:
- 咬合力过大或创伤性咬合: 导致种植体周围骨组织吸收以适应异常应力。
- 修复体设计或制作不良: 咬合干扰、侧向力过大。
- 生物学宽度侵犯: 导致非炎症性的骨改建性吸收。
- 表现: X线可见种植体周围骨吸收,但牙龈可能无明显炎症表现(或炎症较轻),最终可能导致种植体松动。
- 原因:
-
美学失败:
- 原因: 虽然种植体本身功能正常,但美学效果不理想。
- 牙龈萎缩: 种植体植入位置偏唇侧、骨增量不足或吸收、生物型不符、基台选择不当等导致牙龈萎缩,露出金属或颈部黑三角。
- 牙龈形态不良: 牙龈过厚或过薄、牙龈乳头缺失、牙龈颜色不协调。
- 牙冠形态或颜色不匹配: 与邻牙或对侧同名牙差异过大。
- 表现: 患者对修复体的美观效果不满意。
- 原因: 虽然种植体本身功能正常,但美学效果不理想。
-
邻牙损伤:
- 原因: 种植体植入时损伤邻牙牙根(如穿通邻牙牙根),或种植体-基台-牙冠系统在长期使用中产生微动,影响邻牙健康(可能导致邻牙敏感、龋坏、牙周问题)。
- 表现: 邻牙疼痛、敏感、松动、龋坏、牙周袋形成等。
如何降低种植牙失败风险?
- 严格适应症评估: 选择有资质、经验丰富的口腔种植医生和正规机构,进行全面检查(口腔检查、CBCT、全身健康状况评估)。
- 充分术前沟通与规划: 医生详细解释风险、预期效果和替代方案,制定详细的种植计划(位置、角度、深度、植骨方案等)。
- 精湛的手术技术: 严格遵守无菌操作,微创手术,保证种植体初期稳定性,避免重要解剖结构损伤。
- 充分的骨条件: 对于骨量不足的患者,进行必要的植骨或骨增量手术,确保种植体有足够的骨支持。
- 高质量的修复: 精确的印模、合适的基台选择、精密的修复体制作、良好的咬合调整。
- 患者良好的依从性:
- 严格遵医嘱: 术后按时服药、复诊,避免过早负重。
- 保持卓越的口腔卫生: 正确使用牙线、牙缝刷、冲牙器等,定期洁牙(种植体专业洁治)。
- 定期复查: 遵医嘱定期复查(通常戴牙后3-6个月一次,之后每年1-2次),以便早期发现问题。
- 控制全身疾病: 如糖尿病、吸烟等。
- 避免不良习惯: 如咬硬物、夜磨牙(需佩戴夜磨牙垫)。
- 选择优质的种植系统: 选择经过长期临床验证、信誉良好的种植体品牌和基台系统。
种植牙失败的原因复杂多样,涉及患者自身条件、医生技术、手术操作、材料选择、修复设计、术后维护等多个环节,虽然存在失败风险,但通过严格的术前评估、规范的手术操作、精心的修复设计和患者长期良好的口腔卫生维护,种植牙的成功率非常高,是缺牙修复的优选方案,如果出现问题,及时与种植医生沟通评估,采取相应的治疗措施(如刮治、骨再生、更换修复体、甚至重新种植)是关键。