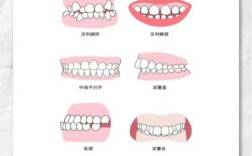
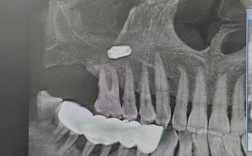
以下是GBR方法与策略的详细阐述:
核心原理
GBR的生物学基础是细胞隔离原理和空间维持原理:

-
细胞隔离原理:
- 骨缺损区通常被软组织(牙龈、结缔组织)包围。
- 软组织中的成纤维细胞迁移速度快于骨细胞。
- 如果不加以阻挡,成纤维细胞会迅速进入缺损区,形成纤维疤痕组织,阻碍骨再生。
- 屏障膜的作用就是物理性地阻挡软组织细胞进入缺损区,为骨细胞的缓慢生长创造一个“隔离”的环境。
-
空间维持原理:
- 骨缺损区需要被一个稳定的“空间”占据,以容纳新生的骨组织。
- 如果缺损区塌陷或被软组织压迫,骨细胞无法有效附着和增殖。
- 骨替代材料(自体骨、异体骨、异种骨、人工骨等)或骨增量技术(如骨环、钛网)用于填充缺损并维持所需的空间。
- 屏障膜也起到一定的支撑作用,防止软组织塌陷压迫骨增量材料。
关键组成部分
-
屏障膜:
- 作用: 物理屏障、空间维持、细胞隔离、生物相容性。
- 分类:
- 可吸收膜:
- 天然来源: 胶原膜(如牛I型胶原、猪I型胶原),优点:生物相容性好、促进细胞粘附、易操作、无需二次手术取出,缺点:机械强度相对较低、降解速度可能过快(尤其在感染或压力下)、价格较高。
- 合成来源: 聚乳酸、聚乙醇酸、聚己内酯及其共聚物膜,优点:机械强度较高、可调控降解速率、成本相对较低,缺点:可能引起无菌性炎症、降解产物呈酸性、操作不如胶原膜方便。
- 不可吸收膜:
- 材料: 聚四氟乙烯膨体,优点:机械强度极高、空间维持效果好、不降解,缺点:需要二次手术取出、生物相容性相对较差(可能暴露)、操作要求高。
- 可吸收膜:
- 选择因素: 缺损大小和形态、位置(前牙区美观要求高 vs 后牙区机械强度要求高)、手术难度、成本、患者因素。
-
骨替代材料:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 作用: 填充骨缺损、提供骨传导支架、维持空间、引导骨长入。
- 分类:
- 自体骨:
- 来源: 口内(下颌颏部、下颌升支外斜线、上颌结节、拔牙窝)、口外(髂骨、胫骨)。
- 优点: 金标准,具有骨诱导性(含BMPs)、骨传导性、无免疫排斥、无疾病传播风险,缺点:需要额外手术(供区创伤)、有限量、术后疼痛、形态不规则。
- 异体骨:
- 来源: 同种异体骨(尸体骨)。
- 优点: 无需供区手术、来源相对丰富、有骨传导性,缺点:无骨诱导性(除非经过特殊处理如脱钙骨基质)、有免疫排斥和疾病传播风险(虽低)、价格较高。
- 异种骨:
- 来源: 牛骨(最常用)、珊瑚等。
- 优点: 来源广泛、价格适中、有骨传导性,缺点:无骨诱导性、有免疫排斥和疾病传播风险(虽低)、残留蛋白可能引起炎症、降解速度不确定。
- 人工骨:
- 材料: 磷酸钙陶瓷(羟基磷灰石HA、β-磷酸三钙β-TCP)、生物活性玻璃、硫酸钙等。
- 优点: 无免疫排斥、无疾病传播风险、可塑性好、骨传导性良好、降解速率可调(HA不降解,β-TCP可降解),缺点:无骨诱导性(除非复合生长因子)、机械强度有限、可能影响骨改建。
- 自体骨:
- 选择因素: 缺损大小、所需骨量、骨质量、经济因素、患者因素,常混合使用(如自体骨+人工骨颗粒)以结合各自优点。
-
固定与稳定装置:
- 钛钉/钛板: 用于固定屏障膜,防止其移位或过早塌陷,尤其在垂直骨增量或复杂病例中至关重要。
- 骨环/钛网: 用于大型复杂骨缺损(如上颌后牙区垂直骨量严重不足),提供更强的空间维持和塑形能力,通常需要二次手术取出。
常用GBR方法与技术策略
-
Onlay GBR(骨膜下骨增量):
- 适用: 增加牙槽嵴的宽度(水平骨增量)或高度(垂直骨增量)。
- 技术:
- 在牙槽嵴表面做切口,翻开粘骨膜瓣。
- 在骨膜下剥离,形成骨膜下袋。
- 将自体骨块或骨替代材料/自体骨混合物放置在牙槽嵴表面。
- 用钛钉固定骨块或材料。
- 覆盖屏障膜,确保边缘有至少2-3mm的骨组织覆盖。
- 无张力缝合软组织瓣。
- 策略: 常用于前牙区美学区或后牙区水平骨量严重不足,固定是关键。
-
Ridge Split GBR(牙槽嵴劈开骨增量):
- 适用: 增加牙槽嵴的宽度(水平骨增量),尤其适用于牙槽嵴宽度略不足(3-5mm)但高度尚可的情况。
- 技术:
- 在牙槽嵴顶做切口,翻开粘骨膜瓣。
- 用骨凿或超声骨刀在牙槽嵴顶中线处纵向劈开牙槽骨,形成颊舌侧两个骨板。
- 用器械(如骨凿、楔子)轻柔地、渐进地撑开骨板,创造间隙。
- 在间隙内植入骨替代材料(常混合自体骨颗粒)。
- 覆盖屏障膜。
- 无张力缝合软组织瓣。
- 策略: 创伤相对较小,结合了骨劈开和GBR,撑开操作需谨慎,避免骨板骨折。
-
Socket Preservation / GBR (拔牙窝即刻填充):
 (图片来源网络,侵删)
(图片来源网络,侵删)- 适用: 拔牙后预防或减少牙槽骨吸收,为未来种植创造条件。
- 技术:
- 拔牙后仔细清创,去除牙周韧带和炎性组织。
- 拔牙窝内填满骨替代材料(常混合自体骨颗粒)。
- 在拔牙窝表面覆盖屏障膜(可吸收膜常用)。
- 将粘骨膜瓣复位缝合,覆盖拔牙窝。
- 策略: 预防性为主,减少骨吸收量和骨高度降低,对于拔牙窝形态不规则或伴有骨壁缺损的,效果更显著。
-
GBR with Implant Placement (同期种植-GBR):
- 适用: 骨缺损范围相对较小(lt;5mm),且种植体初期稳定性足够(扭矩>35Ncm)。
- 技术:
- 按常规步骤备洞,植入种植体。
- 在种植体周围骨缺损处(通常位于种植体颈部或根方)植入骨替代材料。
- 覆盖屏障膜,确保膜完全覆盖骨替代材料和种植体颈部。
- 无张力缝合软组织瓣。
- 策略: 减少手术次数,缩短治疗周期。关键点: 种植体必须获得良好的初期稳定性,否则失败风险高,缺损过大或初期稳定性不足时,应延期种植。
-
GBR with Delayed Implant Placement (延期种植-GBR):
- 适用: 骨缺损较大、初期稳定性不足、感染风险高、需要大量骨增量(如垂直骨增量)、或软组织条件不佳的情况。
- 技术:
- 单纯进行GBR手术(如Onlay, Ridge Split, Block GBR等)。
- 骨增量区域完全愈合(通常4-9个月,取决于材料和技术)。
- 二次手术翻开粘骨膜瓣,确认骨增量效果满意后,植入种植体。
- 策略: 风险较低,骨增量效果更可预测,治疗周期长,需两次手术,对于复杂病例或美学要求高的前牙区,常作为首选。
-
Advanced Techniques:
- Block GBR (块状骨移植): 使用自体骨块(如颏部、下颌升支)进行Onlay GBR,提供更强的机械支撑和空间维持,尤其适用于大型垂直骨缺损,需钛钉固定。
- Titanium Mesh (钛网): 用于大型复杂骨缺损(如上颌后牙区严重垂直骨量不足),将钛网塑形后覆盖在骨替代材料上,提供强大的空间维持和精确塑形能力,通常需要二次手术取出。
- Sinus Lift with GBR (上颌窦提升术结合GBR): 上颌窦底提升术(内提升或外提升)本质上也是一种GBR技术,使用屏障膜(可吸收或不可吸收)和骨替代材料/自体骨,在上颌窦底和提升的粘膜之间形成新骨,常与同期或延期种植结合。
- Combination with Growth Factors (生长因子联合应用): 在骨替代材料中加入骨诱导生长因子,如:
- rhBMP-2 (重组人骨形态发生蛋白-2): 强效骨诱导因子,效果显著但价格昂贵,有特定适应症和潜在副作用(如骨过度增生、炎症)。
- PRF (富血小板纤维蛋白): 自体来源,富含多种生长因子和白细胞,促进愈合和骨再生,操作简便,成本较低,应用日益广泛。
- 其他: PDGF (血小板衍生生长因子), IGF-1 (胰岛素样生长因子1) 等。
成功的关键因素与策略
- 严格的无菌操作: 预防感染是GBR成功的首要前提,任何感染都可能导致膜暴露、材料排出、骨再生失败。
- 充分的软组织关闭: 无张力或低张力缝合,确保屏障膜完全被软组织覆盖,避免膜暴露,必要时采用松弛切口、减张缝合、游离龈瓣移植等技术。
- 空间维持: 确保屏障膜和/或骨替代材料/固定装置能有效抵抗软组织压力,维持所需的空间,对于大型缺损,钛钉/钛网固定至关重要。
- 屏障膜的完全覆盖: 膜的边缘必须覆盖在健康、稳定的骨组织上至少2-3mm,防止软组织从边缘长入,膜的尺寸要足够大。
- 骨替代材料的合理选择与填充: 根据缺损类型、大小、位置选择合适的材料,填充要紧密,避免死腔,但也不能过度压迫。
- 良好的初期稳定性 (同期种植时): 这是同期种植-GBR成功的基石。
- 精确的手术计划与操作: 术前充分评估(CBCT/锥形束CT)、模型外科、数字化导板应用等有助于精确设计和执行手术,减少并发症。
- 患者的全身与局部健康: 控制糖尿病、戒烟(吸烟是GBR失败的高危因素)、控制牙周炎症等。
- 充分的愈合时间: 尊重骨再生的时间规律,延期种植时给予足够的愈合期(通常4-9个月)。
- 并发症的预防与管理:
- 膜暴露: 最常见并发症,小范围暴露(<2-3mm)可能自愈;大范围暴露需及时处理(修剪暴露部分、加强抗生素、密切观察)。
- 感染: 严格无菌、术后抗生素预防、及时处理。
- 材料排出: 感染、空间维持不足、固定不良导致。
- 骨吸收不足: 空间维持失败、膜选择不当、感染、患者因素(吸烟)。
- 神经损伤: 下牙槽神经、颏神经损伤,尤其在下颌骨Onlay GBR时需注意解剖位置。
引导骨再生是一项高度技术依赖性的技术,其成功依赖于对生物学原理的深刻理解、对各种材料特性的熟悉、精细的手术操作以及周密的术前计划与术后管理,选择合适的方法(同期/延期、技术类型)和材料(膜、骨替代物)是核心策略,随着材料科学(如可吸收膜、复合生长因子材料)和数字化技术的发展(如3D打印导板、个性化钛网),GBR的效果和可预测性正在不断提高,为复杂缺牙患者的种植修复提供了更广阔的空间,临床医生需根据患者的具体情况(缺损特征、全身健康状况、经济条件、期望值)制定个体化的GBR方案。