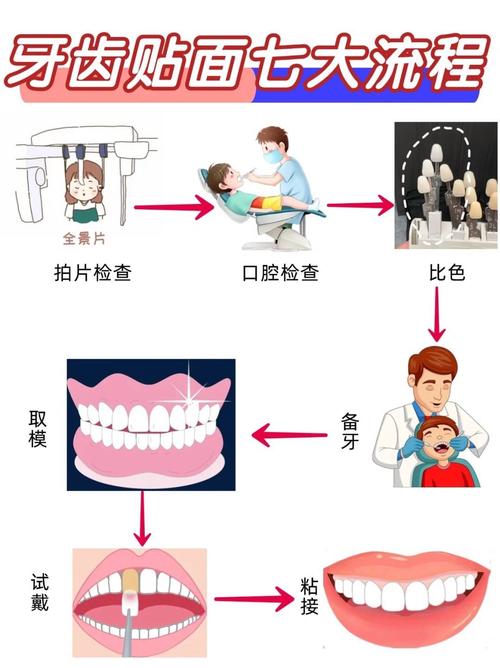
从评估到实操,一篇掌握核心要点
前牙作为“门面担当”,其美观度直接影响个人形象与社会交往,而前牙贴面作为修复牙齿变色、缺损、轻微不齐的“美学利器”,其临床成功率不仅依赖材料与粘接技术,更与牙体预备方法密切相关——科学的预备是贴面贴合、美观、耐用的“地基”,本文作为资深牙科专家结合临床经验与内容策划逻辑的深度解析,将系统讲解前牙贴面预备的全流程、核心要点及避坑指南,助你(无论是患者还是从业者)全面掌握这一关键技术。
预备前必做:评估是成功的“隐形推手”
在拿起手机磨头前,充分的术前评估是避免“无效预备”的关键,这一步直接决定贴面的类型(超薄/传统)、预备量大小及最终效果,需从4个维度综合判断:
患者需求与美学目标
- 核心问题:患者希望解决什么?是牙齿发黄(四环素牙、氟斑牙)、缺损(楔缺、外伤)、轻微缝隙/不齐,还是改善牙齿形态(过小牙、锥形牙)?
- 案例:对于四环素牙患者,需考虑遮色需求,可能需适当增加预备量(0.5-0.8mm)选择不透明瓷贴面;而仅轻微牙釉质缺损者,超薄贴面(0.3-0.5mm)即可满足美观与微创需求。
口腔条件检查
- 牙齿健康:有无龋坏、牙髓炎(需先根管治疗)、牙周炎(需控制炎症后再贴面);
- 牙齿位置与排列:中切牙是否严重扭转、深覆合(可能需先正畸)、牙龈高度(龈缘位置影响肩台设计);
- 咬合关系:有无早接触、夜磨牙(需先调颌或佩戴夜磨牙垫,避免贴面折裂)。
比色与沟通
- 比色:在自然光下,用VITA Classical比色板比色,需参考患者肤色、唇色,避免“白得假”;
- 沟通:通过数字化微笑设计(DSD)或mock-up(临时冠模拟),让患者直观了解贴面效果,确认预备量是否在可接受范围(如“磨0.5mm”是否会让患者觉得“牙齿变短”)。
适应症与禁忌症
- 适应症:牙釉质发育不全、四环素牙/氟斑牙(中轻度)、牙齿缺损(面积≤1/2)、轻度牙缝(≤2mm)、过小牙/锥形牙形态改善;
- 禁忌症:严重龋坏未治疗、牙髓活力异常、牙周未控制、夜磨牙未干预、患者对美观期望过高(如“要求比牙齿还白”)。
前牙贴面预备的5大核心原则:守住“底线”不翻车
无论采用哪种贴面类型,预备时需严格遵循以下原则,这是保证贴面长期效果的“铁律”:
微创原则:能少磨少磨
- 核心逻辑:保留健康牙体组织,降低术后敏感风险,提高牙髓存活率。
- 实操标准:超薄贴面预备量控制在0.3-0.5mm(相当于1-2张A4纸厚度),传统瓷贴面0.5-0.8mm,树脂贴面可更薄(0.2-0.5mm)。
- 避坑:避免过度预备(如磨除1.0mm以上),否则易导致牙髓暴露、牙齿敏感,甚至需根管治疗。
边缘清晰原则:让贴面“严丝合缝”
- 核心逻辑:贴面边缘与牙体组织的密合度,直接影响边缘微渗漏、继发龋及美观度。
- 实操标准:边缘位置通常位于龈上0.5-1.0mm(避免刺激牙龈),边缘形态为浅凹形肩台或直角肩台(宽度0.5-1.0mm),边缘线需连续、清晰,无“台阶”。
- 避坑:边缘过深(龈下)易导致牙龈红肿、出血;边缘模糊(如圆钝肩台)会导致贴面边缘微渗漏,细菌堆积形成黑线。
固位形原则:防止贴面“掉下来”
- 核心逻辑:足够的固位力是贴面抵抗咬合力的基础,避免脱落。
- 实操标准:
- 唇侧预备:形成均匀的浅凹面(深度0.5-0.8mm),避免“平底”(固位差);
- 邻面预备:至接触区中央(避免损伤邻牙),形成“小斜面”(增加粘接面积);
- 切端预备:对于切端咬合紧者,需磨除1.0-1.5mm,形成“45°斜面”或“小舌面”(防止切端折裂)。
保护牙髓原则:避免“磨到神经”
- 核心逻辑:牙本质厚度<0.5mm时,牙髓易受刺激出现敏感或坏死。
- 实操标准:
- 用高速手机(球钻、柱钻)和低速手机(肩台钻)配合,避免“暴力磨除”;
- 预备时不断喷水降温,减少产热(牙髓温度升高5.5℃即可损伤);
- 对活髓牙,预备后可涂布氢氧化钙或牙本质粘接剂,封闭牙本质小管。
可修复原则:为“万一”留余地
- 核心逻辑:若贴面未来破损或脱落,需有足够的牙体组织进行二次修复或重新贴面。
- 实操标准:避免形成“尖锐边缘”或“倒凹”(取模困难),预备后的牙体形态应“圆钝、连续”,便于取模和粘接。
不同类型贴面的预备方法:超薄vs传统,操作细节大不同
根据贴面厚度和材料,临床常用超薄贴面(瓷/树脂,厚度0.3-0.5mm)、传统瓷贴面(厚度0.5-0.8mm)及树脂贴面(厚度0.2-0.5mm),其预备方法存在显著差异,需针对性设计:
超薄瓷贴面预备:微创优先,精准“微磨”
超薄贴面适合牙体形态基本正常、仅轻度变色/缺损的患者,核心是“最小量预备+最大程度保留牙体”。
操作步骤:
- 唇侧预备:
- 用直径0.8mm的圆头柱钻,在唇面釉质层均匀磨除0.3-0.5mm,形成“浅凹面”,凹面深度一致(避免局部过薄);
- 近远中边缘:至龈上0.5mm,边缘形态为“浅凹形肩台”(宽度0.5mm),避免伤及牙龈;
- 切端:若切端无咬合接触,可不预备;若有接触,磨除0.3-0.5mm,形成“小斜面”。
- 邻面预备:
- 用细长的金刚砂车针,磨除邻面至接触区中央,形成“小斜面”(与唇面预备线连续),避免“直角”(易导致贴面邻接点食物嵌塞)。
- 精修边缘:
- 用肩台磨光钻修整肩台,边缘线光滑、连续,无“毛刺”;
- 用橡皮杯+抛光膏抛光牙体表面,减少粘接时的微渗漏。
传统瓷贴面预备:兼顾固位与遮色,需“适当磨除”
传统瓷贴面适合中重度变色(如深四环素牙)、大面积缺损或需改善牙齿形态的患者,需增加预备量以保证强度和遮色效果。
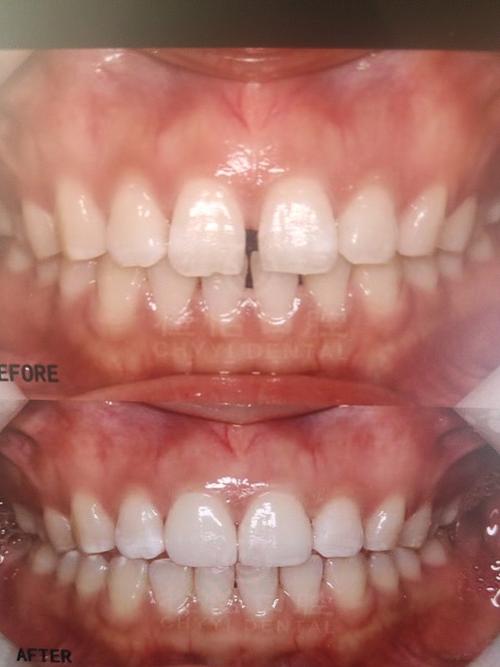
操作步骤:
- 唇侧预备:
- 磨除0.5-0.8mm,形成“深凹面”,凹面底部平整,但避免“平底”(用球钻形成弧度);
- 边缘:龈上0.5-1.0mm,直角肩台(宽度0.8-1.0mm),边缘线清晰;
- 切端:磨除1.0-1.5mm,形成“45°斜面”,斜面长度为切端宽度的1/3(增强固位)。
- 邻面预备:
- 磨除邻面至接触区外1.0mm(形成“间隙”),避免邻牙阻挡取模;
- 邻面边缘与唇面肩台连续,形成“圆钝过渡”。
- 轴角预备:
牙齿轴角(唇侧与邻面交界处)磨除1.0mm,形成“圆钝轴角”,避免贴面在此处折裂。
树脂贴面预备:无需特殊设备,适合“即刻修复”
树脂贴面操作简单、费用低,适合临时修复或预算有限的患者,预备量最轻,但对医生操作技巧要求高(需精准堆塑形态)。
操作步骤:
- 唇侧预备:
- 仅磨除0.2-0.5mm(去除釉质表层脱矿层或色素),无需形成凹面,保留自然牙体形态;
- 边缘:龈上0.5mm,无需肩台,只需“清洁边缘”;
- 邻面/切端预备:
邻面磨除至接触区中央,切端若有缺损,需修整边缘,形成“固位沟”(防止树脂脱落);
- 表面处理:
用37%磷酸酸蚀釉质15秒,冲洗、干燥,涂布粘接剂,增强树脂与牙体的结合力。
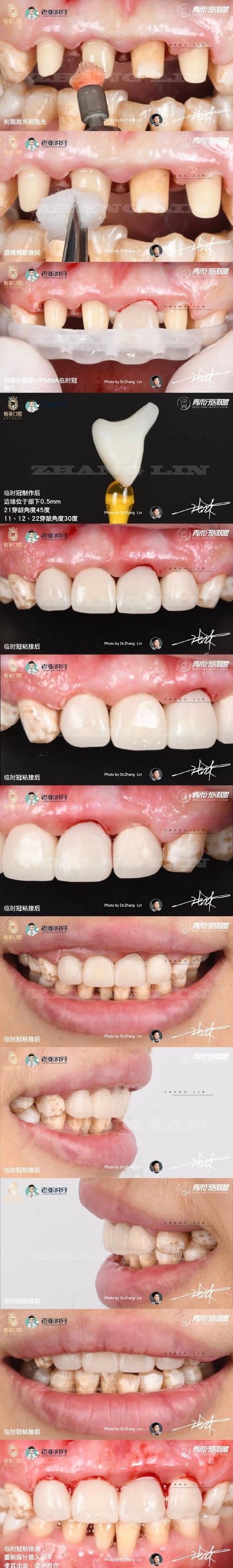 (图片来源网络,侵删)
(图片来源网络,侵删)
预备过程中的“高频雷区”:这些错误90%的医生会犯
即使有丰富经验的医生,在贴面预备时也易踩坑,以下5个问题需重点规避:
边缘位置不当:龈下太深或龈上太高
- 错误表现:边缘位于龈下1.0mm以上(刺激牙龈,导致红肿、退缩)或龈上2.0mm以上(暴露牙本质,影响美观)。
- 正确做法:根据牙龈厚度调整——厚牙龈可龈下0.5mm,薄牙龈必须龈上0.5-1.0mm,且边缘需“圆钝”,避免“刀刃状”刺激牙龈。
预备量不均匀:局部过薄或过厚
- 错误表现:唇侧中部磨除0.8mm,而颈部仅磨除0.2mm(导致贴面厚度不均,易折裂);或整体磨除量不足(贴面过厚,导致“凸嘴”感)。
- 正确做法:用厚度规(塑料/金属片)随时测量预备深度,确保各区域预备量一致;对于超薄贴面,可参考“硅橡胶导板”(术前用硅橡胶复制牙齿形态,标记预备量)。
忽略排龈:取模时边缘模糊
- 错误表现:未排龈直接取模,导致印模边缘被牙龈覆盖,贴面边缘与牙体不密合(易形成继发龋)。
- 正确做法:用排龈线(棉线)(00-000号)压入龈沟,停留3-5分钟,使牙龈退缩,再取模(硅橡胶或聚醚材料,精度更高)。
未做临时冠:敏感+美观双输
- 错误表现:预备后直接取模,未戴临时冠(导致牙齿敏感、食物嵌塞,甚至牙龈形态改变)。
- 正确做法:用自凝树脂或临时冠材料制作临时冠,边缘密合,覆盖预备后的牙体,保护牙髓,维持牙龈位置(尤其是前牙区,牙龈退缩后无法恢复)。
过度追求“完美形态”:忽略咬合功能
- 错误表现:为追求“牙齿整齐”,过度磨除切端或邻面,导致贴面与对颌牙早接触(咬合痛、贴面折裂)。
- 正确做法:预备后用咬合纸检查咬合,调整早接触点,确保贴面在正中咬合、前伸、侧方运动时无干扰。
预备后护理:贴面寿命的“后半程”管理
贴面预备完成后,并非“一劳永逸”,正确的护理能延长使用寿命(瓷贴面通常10-15年,树脂贴面5-8年):
临时冠佩戴注意事项
- 避免咬硬物(坚果、螃蟹壳),防止临时冠脱落;
- 若临时冠松动或脱落,及时复诊(避免牙齿敏感);
- 保持口腔卫生,用牙缝刷清洁临时冠邻面。
贴面粘接后护理
- 24小时内:避免进食过冷、过热、辛辣食物(防止粘接剂未完全固化);
- 长期:不用牙齿开酒瓶、咬核桃(防止贴面折裂);用软毛牙刷+含氟牙膏清洁,避免使用粗颗粒牙膏(划伤贴面表面);
- 定期复查:每6个月检查一次贴面边缘密合度、牙龈状况,必要时抛光处理。
特殊人群护理
- 夜磨牙者:必须佩戴夜磨牙垫(白天不戴,晚上戴),否则贴面1-2年内可能折裂;
- 牙周炎患者:需加强牙周治疗(每3-4个月洗牙一次),避免牙龈萎缩导致贴面边缘暴露。
常见问题解答(FAQ):你想知道的都在这里
Q1:贴面预备会疼吗?
A:活髓牙在局部麻醉下基本无疼痛(仅轻微酸胀),术后24小时内可能有敏感(对冷热刺激),通常1周内缓解;若疼痛持续,需检查牙髓是否损伤。
Q2:超薄贴面不用磨牙是真的吗?
A:“完全不磨牙”不可能,超薄贴面需磨除0.3-0.5mm釉质(相当于牙釉质的“表层抛光”),但比传统贴面磨除量少60%以上,属于“微创”。
Q3:贴面能用多久?会脱落吗?
A:瓷贴面正确使用可用10-15年,树脂贴面5-8年;脱落多因边缘不密合、咬合创伤或夜磨牙,选择正规医院和医生可降低脱落率(<5%)。
Q4:所有人都能做贴面吗?
A:不是!严重龋坏、牙髓坏死、牙周未控制、夜磨牙未干预者,需先治疗基础疾病再考虑贴面;孕妇(避免X光检查)、对材料过敏者也不适合。
前牙贴面预备,细节决定成败
前牙贴面看似“简单磨牙”,实则是“美学+功能+医学”的综合技术——从术前评估到预备操作,再到术后护理,每一步都需精准把控,作为患者,需选择有资质的口腔机构(如三甲医院口腔科、大型连锁齿科),与医生充分沟通需求;作为从业者,需牢记“微创、固位、保护牙髓”三大原则,不断精进技术。
如果你正被牙齿美观问题困扰,或想了解更多贴面细节,欢迎留言咨询,我们将为你提供专业解答,一口美观的牙齿,始于科学的预备,终于细致的护理。



