📍 一、 局麻方法的选择(根据牙齿位置和患者情况)
-
浸润麻醉:
- 原理: 将局麻药注射在目标牙齿根尖周或附近的牙槽骨内,药物渗透骨小管,作用于牙神经末梢。
- 适用范围:
- 上颌前牙、前磨牙(因牙槽骨较薄,渗透性好)。
- 下颌前牙、前磨牙(牙槽骨相对较厚,但有时也有效,尤其对于单颗牙)。
- 作为阻滞麻醉的补充。
- 注射点:
- 上颌:通常在唇/颊侧牙龈,靠近根尖孔的粘膜转折处或附着龈上。
- 下颌:通常在唇/颊侧牙龈,靠近根尖孔的粘膜转折处或附着龈上。
- 优点: 操作相对简单,风险较低(主要是局部组织肿胀)。
- 缺点: 下颌后牙效果可能不佳(因致密骨板阻挡)。
-
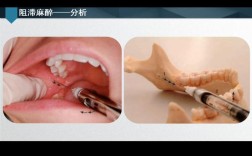
阻滞麻醉:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 原理: 将局麻药注射在神经干或主要分支附近,阻断神经传导,使该神经支配的区域产生麻醉。
- 适用范围:
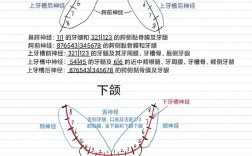
- 下颌后牙(磨牙、前磨牙): 主要使用下牙槽神经阻滞麻醉(阻断下牙槽神经、舌神经、颊神经),这是下颌后牙开髓最常用的麻醉方法。
- 上颌后牙(磨牙): 有时需要上牙槽后神经阻滞麻醉(针对上颌第一、二磨牙的近中根),或结合腭前神经阻滞麻醉(覆盖腭侧)。
- 上颌前牙: 有时需要腭前神经阻滞麻醉(覆盖腭侧),以减轻腭侧操作时的不适。
- 注射点:
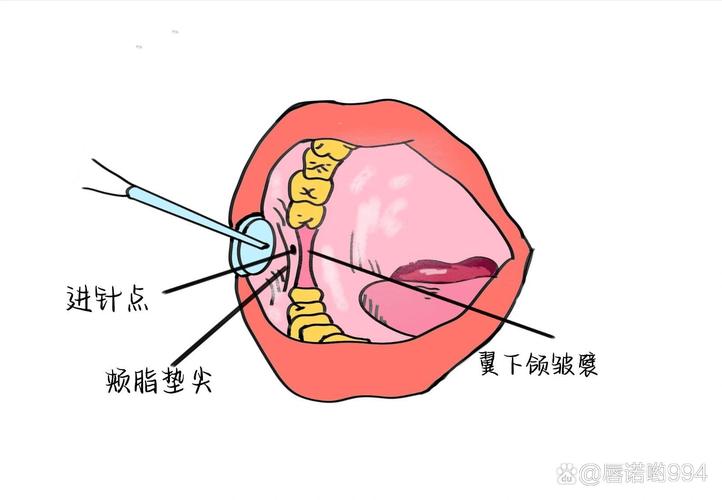
- 下牙槽神经阻滞: 翼下颌皱襞外侧(约1cm处),下颌磨牙平面高度,针尖指向喙突方向,深度约2-2.5cm。
- 上牙槽后神经阻滞: 上颌第二磨牙远中颊根根尖上方,上颌结节处,针尖向上、向后、向内。
- 腭前神经阻滞: 腭大孔处(上颌第三磨牙腭侧,腭缝与龈缘交点连线中点),针尖刺入粘膜下,注射少量药物。
- 优点: 麻醉范围广,效果确切,尤其适用于多颗牙或后牙操作。
- 缺点: 操作技术要求高,有损伤血管、神经(如暂时性面瘫、下唇麻木)的风险。
-
骨内注射:
- 原理: 将针尖直接插入牙槽骨内,注射局麻药,药物通过骨髓腔扩散。
- 适用范围: 当常规浸润或阻滞麻醉效果不佳时(如下颌后牙顽固性疼痛)。
- 注射点: 通常在牙齿根尖区对应的颊侧或舌侧附着龈上。
- 优点: 能快速达到深部麻醉,尤其对炎症区域效果较好。
- 缺点: 有牙髓坏死、骨坏死、感染风险(罕见),操作时患者有胀痛感。
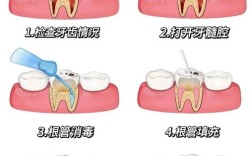
📍 二、 开髓术的步骤(局麻下)
-
术前评估与沟通:
- 确认诊断(牙髓炎/坏死、根尖周炎?)。
- 检查牙齿情况(龋坏程度、有无隐裂、牙周状况)。
- 向患者解释操作过程、可能的不适感和术后反应,取得配合。
- 询问过敏史、全身病史(高血压、心脏病、糖尿病、出血性疾病等)、用药史(抗凝药)。
- 签署知情同意书。
-
麻醉操作:
- 严格无菌操作: 戴手套,消毒注射部位(碘伏或酒精)。
- 选择合适的麻醉方法和药物: 根据牙齿位置和患者情况选择(如2%利多卡因、阿替卡因、甲哌卡因等,可含肾上腺素1:100,000)。
- 精准注射:
- 进针稳、准、慢,避免刺伤神经或血管。
- 回抽无回血(确认未入血管)。
- 缓慢推注药物(避免组织压力剧增引起疼痛)。
- 注射后按压片刻。
- 等待起效: 通常需要3-5分钟(浸润)或5-10分钟(阻滞)。
-
麻醉效果评估:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 关键步骤! 在开髓前必须确认麻醉效果。
- 用尖锐探针轻轻探查牙齿的牙合面窝沟、龋洞边缘、牙颈部,询问患者是否有尖锐的“电击样”疼痛,如果患者能明确指出疼痛点且疼痛尖锐,说明麻醉效果不足。
- 也可轻叩牙齿(检查根尖周炎反应),但开髓主要关注牙髓麻醉。
- 如果麻醉不充分:
- 分析原因(注射点不准?药物失效?炎症严重?)。
- 补充麻醉(如增加浸润点、改用骨内注射、或更换阻滞麻醉)。
- 必要时可考虑笑气吸入镇静或推迟治疗。
-
开髓准备:
- 隔湿: 使用橡皮障或棉卷隔湿,保持术野干燥、清洁,防止唾液污染。
- 放置橡皮障(强烈推荐): 不仅能有效隔湿、隔离软组织,还能防止器械误吞误吸,提供清晰视野。
- 消毒: 用75%酒精或碘伏消毒牙合面及周围区域。
- 选择合适车针: 通常使用圆头裂钻或倒锥钻。
-
开髓操作:
- 定位髓腔: 根据牙齿形态和X线片,确定髓腔的大致位置和形态。
- 去除龋坏组织: 先用圆头裂钻去除软化、感染的牙本质,暴露健康牙本质边缘。
- 进入髓腔:
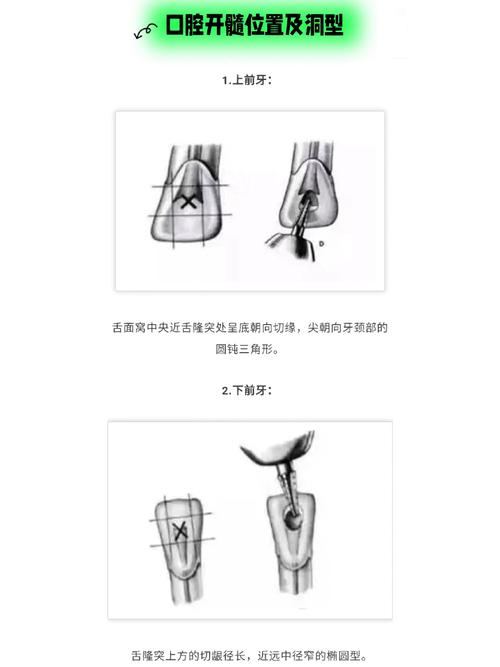
- 前牙/前磨牙: 在舌窝中央或牙合面中央窝钻入,向根尖方向延伸,注意避开牙尖三角嵴。
- 磨牙: 在牙合面中央窝钻入,向颊舌向扩展,形成三角形或椭圆形洞形,对于上颌磨牙,注意颊腭径宽度;对于下颌磨牙,注意近远中径宽度,目标是完全暴露各根管口。
- 寻找根管口: 用光滑髓针或DG16探针在髓腔底和髓室壁的连接处(通常在牙本质突起的下方)仔细探查根管口,根管口通常呈圆形或卵圆形,颜色略深。
- 建立直线通路: 用Gates-Glidden钻或机用镍钛锉(如ProTaper Next S1, Mtwo S1等)去除髓室壁的倒凹,使根管口与牙合面洞口形成一条直线,便于后续根管预备和充填器械进入。注意: 操作需轻柔,避免过度切削或台阶形成。
-
完成与清理:
- 确认所有根管口均已暴露。
- 彻底清理髓腔内的牙髓组织、碎屑。
- 用3%过氧化氢和次氯酸钠交替冲洗髓腔。
- 用无菌棉球或纸尖吸干。
- 放置临时封药(如氢氧化钙糊剂)或直接进行下一步根管预备。
-
术后处理:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 告知患者术后注意事项(避免患侧咀嚼、咬硬物、按时服药、出现剧痛或肿胀及时复诊)。
- 安排复诊时间(通常1-2周后进行根管预备)。
📍 三、 关键注意事项
- 无菌观念: 贯穿始终,防止根管系统感染。
- 麻醉充分: 这是保证患者舒适和操作顺利的前提,务必在确认麻醉效果满意后再开始开髓。
- 熟悉解剖: 熟悉不同牙齿髓腔和根管的形态、位置变异,避免遗漏根管或侧穿(尤其在下颌前磨牙和上颌磨牙)。
- 微创操作: 尽量保留健康牙体组织,避免过度切削,建立直线通路时注意方向和深度。
- 隔湿防污染: 橡皮障是金标准,能有效隔绝唾液和口腔环境。
- 寻找根管口: 耐心、仔细是关键,放大镜或显微镜有助于提高寻找根管口的效率和准确性。
- 并发症预防:
- 麻醉相关: 暂时性面瘫(下牙槽神经阻滞时进针过深或方向偏后)、血肿(刺破血管)、神经损伤(罕见)、中毒(药物误入血管)。
- 开髓相关: 髓底穿通(尤其在下颌前磨牙舌侧根管口附近)、台阶形成、器械分离(在根管内)、软组织损伤(车针滑脱)。
- 患者沟通: 术前充分沟通,术中轻柔操作,术后详细交代,建立信任。
在局麻下进行开髓术,核心在于精准的麻醉操作(选择合适方法、确保效果充分)和精细的微创开髓技术(准确定位、彻底去腐、暴露根管口、建立直线通路),严格遵守无菌原则和操作规范,结合良好的医患沟通,是成功进行牙髓治疗的基础,对于复杂病例或麻醉困难的患者,寻求经验丰富的医生或使用辅助设备(如根管显微镜)能显著提高成功率。💪🏻