口腔门诊正畸病历分析是正畸诊疗的核心环节,贯穿于患者初诊、方案设计、治疗过程及预后评估的全周期,其本质是通过系统收集、整理、分析患者的临床资料,明确错牙合畸形的类型、病因、机制及严重程度,从而制定个性化治疗方案,预测治疗效果,降低治疗风险,是保障正畸治疗安全性与有效性的基础。
正畸病历分析的核心内容
正畸病历分析需全面覆盖患者的基本信息、主观诉求、临床检查及辅助检查结果,形成多维度、立体化的诊断依据。

患者基本信息与主诉
基本信息包括年龄、性别、职业、联系方式等,其中年龄是关键因素——青少年患者需重点关注生长发育潜力(如颈椎骨龄、手腕骨龄),成人患者则需侧重牙周健康、颞下颌关节(TMJ)状况及全身系统病史,主诉是患者就诊的主要目的,如“牙齿不齐”“上牙前突”“咬合困难”等,需准确记录并作为治疗目标的核心导向。
既往史与全身情况
既往史需详细询问有无正畸治疗史(如是否拔牙、是否佩戴过矫治器)、牙周病史(牙龈出血、牙槽骨吸收)、口腔不良习惯(吮指、吐舌、口呼吸)、外伤史(牙折、颌骨骨折)及全身系统性疾病(如糖尿病、骨质疏松、心脏病,可能影响牙周愈合或矫治安全性),女性患者还需关注月经史、妊娠史,部分激素水平变化可能影响牙周组织反应。
口腔临床检查
口腔检查是病历分析的核心,分为一般检查、模型分析、X线片检查及面部分析。
- 一般检查:包括牙列完整性(有无龋齿、牙体缺损、缺失牙)、牙周状况(探诊深度、附着丧失、牙龈指数)、咬合关系(覆牙合、覆盖、中线偏斜、牙合曲线)、口腔黏膜及功能检查(TMJ有无弹响、疼痛,开口度、开口型)。
- 模型分析:通过石膏模型测量牙弓长度、宽度、拥挤度(所需间隙与可用间隙的差值)、Bolton指数(上下颌牙量比例,判断是否需要邻面去釉或修复),分析 Spee 曲线深度(评估下颌牙弓的 Spee 曲线曲率,影响弓丝选择)。
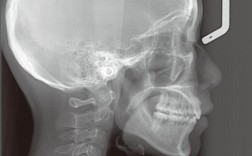
- X线片检查:包括全景片(观察牙根形态、位置、萌出方向、埋伏牙、牙槽骨状况)、头颅侧位片(头影测量,分析骨骼、牙齿、软组织关系,是诊断骨性错牙合的关键)、根尖片(观察牙根吸收、根尖病变)。
- 面部分析:正面观观察面部对称性、中线偏斜、微笑线;侧面观通过软组织轮廓判断凸度(E线)、鼻唇颏关系;评估唇闭合度(自然状态下上下唇能否闭合,判断前牙突度与唇部张力)。
正畸病历分析流程
资料收集
初诊时系统收集所有临床资料,包括问诊记录、临床检查数据、影像资料(全景片、头颅侧位片、关节片等)、模型及面部照片(正面、侧面、牙合面,记录治疗前后对比)。

初步整理与分类
将资料按“一般情况-口腔检查-影像学检查-功能分析”分类,提取关键信息,青少年患者需标记“生长发育期”,成人患者标记“牙周炎病史”,头影测量结果标记“骨性II类下颌后缩”等。
重点指标分析与综合诊断
针对错牙合畸形的核心问题,聚焦关键指标:
- 骨骼型:通过头影测量 ANB 角(SNA-SNB,判断上下颌骨前后关系)、Wits 值(辅助判断骨性II/III类)、FH-MP 角(下颌平面角,判断高角/低角)明确骨面型(I类、II类、III类)。
- 牙型:通过拥挤度、覆牙合覆盖、U1-NA(上切牙突距)、L1-NB(下切牙突距)判断牙齿排列与倾斜度。
- 软组织:通过 UL-E(上唇突距)、LL-E(下唇突距)、H线(软组织美学线)评估侧貌美观度。
综合以上信息,依据“毛燮均错牙合分类”或“安氏分类”明确诊断,如“安氏II类1分类,骨性II类,高角,中度拥挤,上颌前突,深覆牙合”。
治疗计划制定
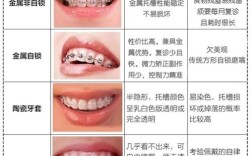
基于诊断结果,制定个性化治疗方案,明确治疗目标(改善面型、排齐牙齿、调整咬合)、治疗原则(拔牙/非拔牙)、矫治器选择(传统金属托槽、陶瓷托槽、隐形矫治、自锁托槽)、治疗阶段(排齐整平、关闭拔牙间隙、精细调整、保持)及时间预估。
动态调整与记录
正畸治疗是动态过程,需定期复诊(每4-6周),记录牙齿移动情况、患者反应(如疼痛、溃疡)、牙周状况变化,及时调整方案(如更换弓丝、使用牵引皮圈、处理支抗丧失),治疗结束后,通过保持器(Hawley保持器、透明保持器)维持疗效,定期随访(每年1-2次)评估稳定性。
典型正畸病历案例分析
以下为一名安氏II类1分类错牙合患者的病历分析示例(表格形式):
| 分析项目 | |
|---|---|
| 基本信息 | 12岁女性,主诉“上牙前突,影响美观”,否认正畸史、全身疾病史,无不良习惯。 |
| 口腔一般检查 | 牙列:恒牙列,上下颌第一磨牙完全远中关系,上颌尖牙唇向低位,中度拥挤(上颌6mm,下颌4mm);覆牙合Ⅲ°,覆盖8mm;牙龈轻度充血,探诊出血(+),牙槽骨无明显吸收。 |
| 模型分析 | Bolton指数:前牙比75.5%(正常78.3%),全牙比91.2%(正常91.5%);下颌Spee曲线深4mm。 |
| X线片检查 | 全景片:上颌尖牙牙囊清晰,牙根无吸收;头颅侧位片:SNA 82°(正常82±3°),SNB 77°(正常80±3°),ANB 5°(骨性II类);FH-MP 32°(高角);U1-NA 8mm(正常5±2.5mm),L1-NB 2mm(正常1±2.5mm)。 |
| 面部分析 | 正面:面部对称,中线居中,微笑露龈2mm;侧面:鼻唇颏不协调,上唇突距UL-E 5mm(正常≤4mm),E线至上唇距离-2mm(上唇位于E线后2mm)。 |
| 诊断 | 安氏II类1分类,骨性II类,高角,高角型深覆牙合,中度拥挤,上颌前突,上颌尖牙唇向低位。 |
| 治疗计划 | 拔除上颌14、24,下颌34、44(非对称拔牙,改善 Bolton指数);2. 直丝弓矫治器排齐整平,关闭拔牙间隙,内收上前牙;3. 高位头帽口外弓增强支抗;4. 治疗后期调牙合,去除深覆牙合;5. 保持器:上颌 Hawley 保持器,下颌透明保持器。 |
| 预后评估 | 预计治疗后覆盖覆牙合正常,上唇突度改善,侧貌协调,尖牙中性关系,咬合稳定,需注意高角病例支抗控制,避免下颌平面角增大。 |
病历分析的注意事项
- 全面性:避免遗漏关键信息(如牙周状况、TMJ检查),尤其成人患者需拍摄牙周探诊+全景片评估牙周健康;青少年患者需联合手腕骨龄片判断生长潜力。
- 动态性:生长发育期患者每6-12个月复查头颅侧位片,调整生长改良方案(如功能性矫治器);成人患者每3个月监测牙周状况,避免牙根吸收或牙槽骨丧失。
- 沟通记录:治疗方案需与患者及家属充分沟通(拔牙必要性、治疗周期、费用),签署知情同意书,病历中记录沟通内容,避免医疗纠纷。
- 法律风险:病历书写需规范(字迹清晰、时间准确),影像资料妥善保存,电子病历需加密备份,确保医疗安全。
相关问答FAQs
Q1:正畸病历分析中如何判断患者是否需要拔牙?
A:拔牙决策需综合“牙量骨量关系、颌骨与牙弓关系、咬合与面型需求、生长发育潜力”四大维度:①拥挤度:若上下颌总拥挤度>10mm,或单颌拥挤度>8mm,通常需拔牙解除拥挤;②覆盖覆牙合:覆盖>10mm、深覆牙合>Ⅱ°,拔牙可内收前牙,改善软组织侧貌;③骨骼型:骨性II类III类错牙合,通过拔牙调整上下颌牙弓长度,改善骨骼不调;④Bolton指数:若前牙或全牙比显著小于正常值,需拔牙协调上下颌牙量,需考虑患者年龄(青少年可利用生长潜力代偿,成人拔牙指征更严格)、牙周状况(牙周炎患者慎拔牙)及患者意愿。
Q2:正畸病历分析中X线片头影测量的关键指标有哪些?
A:头影测量是诊断骨性错牙合的核心,关键指标分为三类:①骨骼指标:SNA(上颌突度)、SNB(下颌突度)、ANB(上下颌骨关系),ANB>5°为骨性II类,<-1°为骨性III类;Wits值(A、B点在功能牙合平面上投影距离,辅助判断骨性关系);FH-MP/NS-MP(下颌平面角,>32°为高角,<22°为低角)。②牙齿指标:U1-NA(上切牙突距)、U1-SN(上切牙长轴与前颅底平面夹角),判断上切牙唇倾度;IMPA(下切牙长轴与下颌平面夹角),判断下切牙位置;OP-FH(牙合平面与前颅底平面夹角),评估牙合平面倾斜度。③软组织指标:UL-E/LL-E(上下唇突距),判断唇部突度;H线(软组织美学线),评估上下唇与E线的关系(上唇应位于E线后1-2mm,下唇位于E线上)。