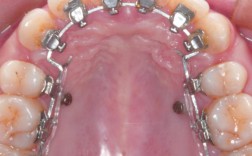
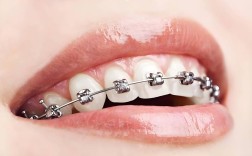
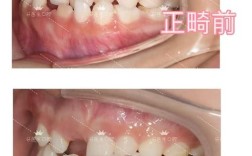
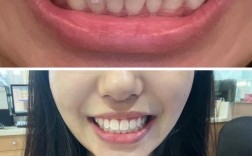
植骨手术后全口正畸是一种结合骨组织再生与牙齿移动的综合性治疗,旨在通过外科手术重建缺损的牙槽骨,再通过正畸技术调整牙齿位置、咬合关系及面部美观,最终恢复口腔功能与健康,这一治疗多适用于因外伤、牙周病、肿瘤切除或先天发育异常导致牙槽骨严重缺损的患者,尤其为后续种植义齿修复或改善咬合功能奠定基础。
治疗的核心意义与适应症
牙槽骨是牙齿赖以生存的“土壤”,当骨量不足时,不仅会导致牙齿松动、移位,还可能限制种植体植入,甚至影响面部轮廓,植骨手术通过自体骨、异体骨或人工骨材料填补缺损,促进骨组织再生;而全口正畸则通过生物力学原理,将牙齿移动至理想位置,使咬合分布均匀、咀嚼功能恢复,同时协调面部肌肉与骨骼关系。
主要适应症包括:严重牙周病导致的牙槽骨吸收后需重建咬合;外伤或肿瘤术后遗留骨缺损并伴发牙列不齐;先天缺牙伴牙槽骨发育不足,需为种植创造条件;正畸治疗中需辅助骨增量(如关闭拔牙间隙时防止骨量不足)。
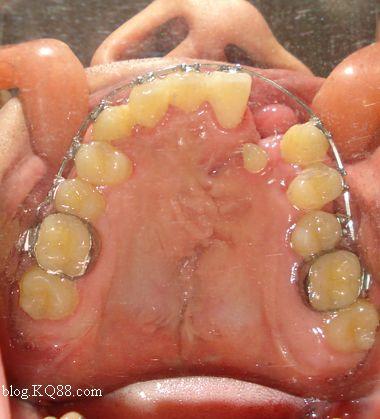
治疗流程:多学科协作的系统性方案
植骨术后正畸需严格遵循“外科-正畸-修复”的序贯治疗原则,分阶段精准把控。
术前评估与方案设计
治疗前需进行全面口腔检查,包括CBCT评估骨缺损范围与质量、牙周状况(是否有活动性炎症)、牙根健康状况及咬合分析,正畸医生与外科医生共同制定方案:明确植骨部位、材料选择(见表)、正畸目标(如排齐牙齿、调整咬合平面、关闭间隙等),并预测治疗周期(通常1.5-3年)。
植骨手术阶段
根据骨缺损类型选择术式:
- 引导骨再生术(GBR):适用于小范围骨缺损,将骨材料与生物膜覆盖于缺损区,引导骨组织再生;
- 上颌窦提升术:针对上颌后牙区骨量不足,通过开窗进入上颌窦,植入骨材料并提升窦底;
- 骨劈开术/骨扩张术:用于牙槽骨宽度不足,通过劈开或扩张牙槽嵴,为牙齿移动提供空间。
术后需3-6个月骨愈合期(具体时间取决于材料与患者体质),期间避免植骨区受力,定期复查骨整合情况。
正畸治疗阶段
骨愈合后启动正畸,分三步:
- 排齐与整平:使用固定矫治器或隐形矫治器,将错位牙齿排齐,调整牙弓形态;
- 关闭间隙与调整咬合:通过滑动法或关闭曲法关闭拔牙间隙,通过颌间牵引调整上下颌咬合关系,确保牙齿接触点均匀;
- 精细调整与保持:纠正个别牙齿扭转、覆颌覆盖异常,拆除矫治器后佩戴保持器(通常需2年以上,防止复发)。
术后维护与长期随访
正畸期间需每4-6个月复查,调整矫治力,监测骨改建情况;治疗后定期复查牙周状况(每年1-2次),维护口腔卫生,防止骨吸收复发。
关键技术与风险控制
骨增量材料的选择
| 材料类型 | 优点 | 缺点 | 适用场景 |
|---|---|---|---|
| 自体骨 | 骨诱导性强、无排异反应 | 需额外取骨区(如髂骨、下颌骨),创伤大 | 大范围骨缺损、要求高骨整合率 |
| 异体骨(同种/异种) | 无需取骨,来源广泛 | 存在免疫排斥风险,吸收率较高 | 中小范围骨缺损,患者对取骨恐惧 |
| 人工骨(如羟基磷灰石) | 易塑形,无免疫风险 | 骨诱导性弱,需联合自体骨 | 骨缺损较小,需支撑轮廓 |
风险与应对
- 骨吸收:多因正畸力过大或口腔卫生不佳导致,需控制矫治力(轻力移动,每次25-30g),加强清洁(使用正畸牙刷、冲牙器);
- 牙根吸收:正畸过程中牙根尖端可能被吸收,需定期拍摄根尖片,调整加力时机与力度;
- 感染:植骨区与矫治器均可能成为感染源,术前需控制牙周炎症,术后使用抗生素漱口水,避免辛辣刺激食物。
注意事项
- 口腔卫生管理:正畸期间食物易嵌塞,需采用“巴氏刷牙法”清洁托槽周围,配合牙线、水牙线,防止植骨区发生牙周炎;
- 饮食控制:植骨术后3个月内避免过硬、黏性食物(如坚果、口香糖),正畸期间减少高糖饮食(预防龋齿);
- 医患配合:严格遵医嘱佩戴橡皮筋、调整复诊时间,出现植骨区肿痛、牙齿松动加剧需立即就医。
相关问答FAQs
Q1:植骨手术后多久可以开始正畸治疗?
A:取决于植骨材料与愈合情况,自体骨通常需3-6个月(骨密度稳定后),人工骨可能需6-12个月(需通过CBCT确认骨整合良好),过早开始正畸可能导致植骨区骨吸收,需医生评估骨改建状态后决定。
Q2:植骨术后正畸期间,植骨区域会受到影响吗?
A:若正畸力控制得当,植骨区骨改建可促进牙齿稳定移动;但过大力量或不当方向可能导致骨吸收,正畸医生会通过“间歇加力”原则(每次移动1mm后暂停2-3周),避免对植骨区产生持续压迫,同时定期监测骨密度变化。