即刻种植是指在拔除患牙的同时,立即在新鲜拔牙窝内植入种植体,从而缩短传统种植治疗中等待拔牙窝愈合的时间(传统种植通常需等待3-6个月骨愈合),这种方法通过减少手术次数、缩短治疗周期,同时尽可能保存牙槽骨和牙龈形态,成为越来越多缺牙患者的选择,但需严格把握适应症和操作规范,以确保治疗效果。
即刻种植的核心原理与适用条件
即刻种植的成功依赖于“初期稳定性”和“骨结合潜力”,种植体植入后需与周围骨组织形成稳定的机械嵌合力(初期稳定性),并在后续3-6个月内通过骨结合实现长期稳定,并非所有拔牙病例均可即刻种植,需满足以下核心条件:
(一)适应症
- 牙齿位置与类型:前牙区(美学需求高,拔牙窝形态相对规则)或部分后牙区(磨牙区需评估骨量和咬合力),单颗牙或多颗牙连续缺失,拔牙窝无明显骨缺损。
- 拔牙窝状态:拔牙窝无急性感染(如根尖脓肿、牙周脓肿),牙槽骨壁完整(尤其是唇侧/颊侧骨板厚度≥2mm,高度≥种植体植入后所需最低高度),无广泛骨破坏(如囊肿、肿瘤导致的骨缺损)。
- 骨量与骨质:CBCT显示拔牙窝内骨量充足,种植体植入后周围至少有1-2mm骨包绕;骨质类型以Ⅰ-Ⅲ类(致密骨或松质骨)为宜,Ⅳ类严重骨质疏松者需谨慎。
- 患者全身状况:无未控制的全身性疾病(如糖尿病糖化血红蛋白>8%、严重心脑血管疾病、凝血功能障碍),口腔卫生良好(无活动性牙周炎,或经牙周治疗控制),吸烟量≤10支/天(重度吸烟者需戒烟或评估风险)。
- 初期稳定性:种植体植入后扭矩≥35N·cm(不同种植系统标准略有差异),确保术后种植体无微动,避免纤维包裹。
(二)禁忌症
- 绝对禁忌症:颌骨骨髓炎、放射性骨治疗后(放疗区血运差)、严重免疫缺陷(如HIV晚期)、未控制的癫痫(术后护理困难)、妊娠期(避免X线及药物风险)。
- 相对禁忌症:磨牙区咬合力过大(可能导致种植体初期微动)、拔牙窝严重骨缺损(需大量植骨,增加感染风险)、牙龈或口腔软组织有活动性炎症(如牙龈脓肿、口腔溃疡未愈)、长期服用双膦酸盐类药物(颌骨坏死风险增加)。
即刻种植的详细操作流程
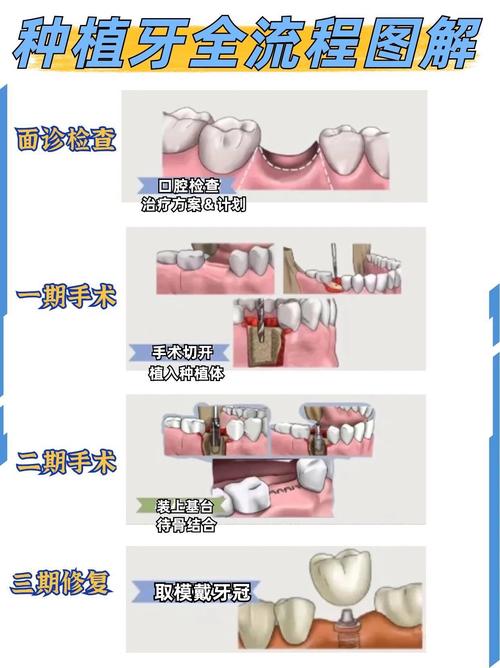
即刻种植需多学科协作,包括口腔外科、修复科、影像科等,严格遵循无菌操作和微创原则,具体步骤如下:
(一)术前评估与准备
- 影像学检查:拍摄CBCT(三维重建)评估骨量、骨密度、邻牙牙根位置、下颌神经管(颏孔)、上颌窦底等重要结构,设计种植体植入位置、角度和深度;曲面断层片辅助观察整体骨质情况。
- 口腔检查:检查缺牙区牙龈厚度、弹性,邻牙松动度、牙周袋深度,排除隐裂牙或邻牙根尖病变;必要时取研究模型,制作手术导板(复杂病例精准定位种植体)。
- 患者沟通:告知即刻种植的潜在风险(如感染、种植体暴露、骨结合失败)、治疗周期、费用及术后注意事项,签署知情同意书。
(二)拔牙与拔牙窝处理
- 微创拔牙:采用微创拔牙器械(如挺子、超声骨刀),尽量保留牙槽骨完整性,避免暴力敲击导致骨壁骨折,拔牙后彻底清除拔牙窝内肉芽组织、牙碎片及病变组织,用生理盐水反复冲洗至清亮。
- 拔牙窝评估:测量拔牙窝的宽度、高度,判断是否与种植体直径匹配(种植体直径通常为拔牙窝宽度的2/3,避免过宽导致骨缺损);检查唇侧/颊侧骨板是否完整,若有穿孔(直径<2mm),可采用骨胶原膜+骨粉修补;穿孔>2mm,则建议延期种植或植骨后再种植。
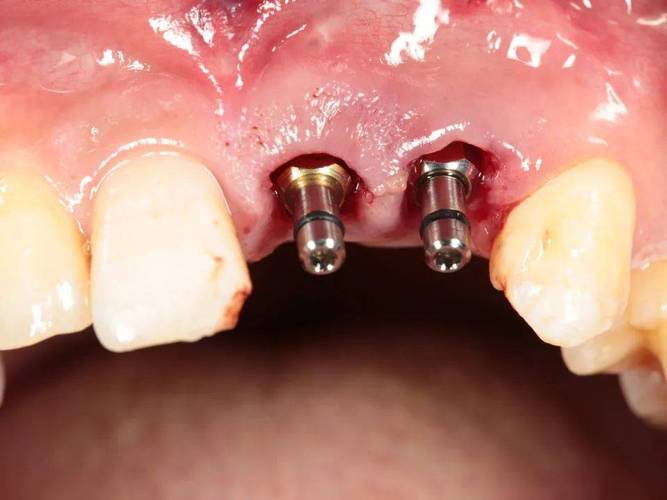
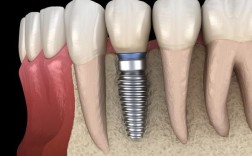
(三)种植体植入
- 种植体选择:优先选择表面粗糙化(如喷砂酸蚀、SLA表面)的种植体,促进骨结合;直径根据骨量选择(前牙区3.5-4.5mm,后牙区4.5-5.5mm),长度≥8mm(确保植入后种植体尖端超过牙槽窝底1-2mm,避免损伤重要神经血管)。
- 植入方向与深度:种植体长轴与邻牙牙根平行,避免偏向邻牙导致邻牙损伤;植入深度应使种植体平台位于牙槽嵴顶下方0.5-1mm(为牙龈愈合提供空间,避免平台暴露)。
- 初期稳定性确认:植入后用扭矩扳手测量植入扭矩,若<35N·cm,可调整种植体位置(如加深植入深度或改变角度),或选择直径稍小的种植体;若仍无法达到,则放弃即刻种植,改为延期种植。
(四)植骨与缝合(必要时)
若拔牙窝存在骨缺损(如种植体与骨壁间隙>1mm),需植骨:采用自体骨(颏部、外斜线)或骨替代材料(羟基磷灰石、β-磷酸三钙),覆盖可吸收生物膜(如胶原膜)防止软组织长入,引导骨再生。
缝合时采用间断缝合或褥式缝合,关闭创口,必要时放置碘仿纱布保护创面,避免压迫过紧影响血运。
(五)术后管理与复查
- 术后即刻:术后24小时内冷敷面部(减轻肿胀),避免剧烈运动;术后2小时可进温凉流食,避免患侧咀嚼;术后1周内避免刷牙,用漱口水(如氯己定)含漱,保持口腔卫生。
- 药物使用:预防性抗生素使用3-5天(如阿莫西林),若感染风险高(如糖尿病、吸烟者),可延长至7天;术后2-3天若疼痛明显,可口服非甾体抗炎药(如布洛芬)。
- 复查计划:术后1周拆线,观察创口愈合情况;术后1/3/6个月复查,拍摄CBCT评估骨结合情况(术后6个月可见骨结合完成);骨结合良好后(通常3-6个月),进行上部修复(取模、制作牙冠)。
即刻种植的优势与风险
(一)优势
- 缩短治疗周期:传统种植需等待3-6个月拔牙窝愈合,即刻种植将拔牙与种植一次完成,总治疗周期缩短至3-6个月(从拔牙到戴牙冠)。
- 减少手术次数:避免二次手术创伤,降低患者心理负担和治疗费用。
- 保存牙槽骨与牙龈形态:即刻种植可减少拔牙后牙槽骨吸收(传统拔牙后3个月牙槽骨宽度可减少30%-50%),维持牙龈乳头高度,尤其对前牙美学区效果显著。
- 即刻修复可能:对于前牙区美学需求高的患者,可在术后1周佩戴临时牙冠,恢复美观和部分功能,提高生活质量。
(二)风险与应对
- 种植体失败:初期稳定性不足、感染、骨吸收等可能导致种植体松动或脱落,发生率约5%-10%(低于传统种植的3%-8%,但与病例选择相关),应对:严格把握适应症,术中确保初期稳定性,术后控制感染。
- 感染:拔牙窝残留感染物、口腔卫生差等可能导致种植体周围炎,需术前彻底清创,术后加强口腔护理,必要时使用抗生素。
- 牙龈萎缩:唇侧骨板薄可能导致术后牙龈退缩,影响美观,应对:术前评估骨厚度,必要时植骨或采用引导骨再生技术。
即刻种植操作步骤及要点表
| 步骤 | 注意事项 | |
|---|---|---|
| 术前评估 | CBCT检查、口腔检查、研究模型、患者沟通 | 重点评估骨量、骨密度、邻牙状态,排除禁忌症 |
| 微创拔牙 | 保留骨壁完整性,清除肉芽组织,生理盐水冲洗 | 避免暴力敲击,防止骨壁骨折 |
| 拔牙窝处理 | 测量尺寸,评估骨缺损,修补骨穿孔(骨胶原膜+骨粉) | 骨缺损>1mm需植骨,确保种植体周围骨包绕 |
| 种植体植入 | 选择合适直径/长度,调整方向与深度,确认初期稳定性(扭矩≥35N·cm) | 避免损伤邻牙、神经、上颌窦;平台低于牙槽嵴顶0.5-1mm |
| 植骨与缝合 | 骨缺损处植骨+生物膜,可吸收缝线缝合 | 植骨材料需选择生物相容性好的类型,缝合时避免过紧影响血运 |
| 术后管理 | 冷敷、流食、漱口水、抗生素,1周拆线,1/3/6个月复查 | 控制口腔卫生,避免吸烟,观察有无疼痛、肿胀、种植体松动 |
相关问答FAQs
Q1:即刻种植和传统种植的成功率差异大吗?
A1:在严格选择适应症的前提下,即刻种植的1年成功率可达90%-95%,与传统种植(90%-98%)无显著统计学差异,但即刻种植对技术要求更高,若病例选择不当(如骨量不足、初期稳定性差),成功率可能降至70%-80%,即刻种植需由经验丰富的医生操作,术前充分评估骨量、骨质及全身状况,以降低风险。
Q2:即刻种植后多久可以正常吃东西?戴牙冠需要多长时间?
A2:术后1周内建议进温凉流食(如粥、牛奶),避免患侧咀嚼;术后2-4周可过渡到半流食(如面条、烂面条),逐渐恢复正常软食(如肉类、蔬菜需切碎),避免过硬食物(如坚果、骨头)以免影响种植体初期稳定性,戴牙冠时间需根据骨愈合情况而定:前牙区骨质好者,术后3个月可完成骨结合,戴永久牙冠;磨牙区或植骨者,需延长至6个月,临时牙冠可在术后1周佩戴,用于恢复美观和辅助咀嚼,但需避免受力过大。