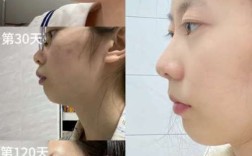
牙周健康是口腔健康的重要基石,而缺牙后的修复选择中,种植牙因功能、美观及长期稳定性备受青睐,但并非所有缺牙患者都能直接接受种植牙治疗,部分患者需先进行牙周手术,为种植牙创造良好的口腔条件,牙周手术与种植牙的关系密不可分,前者是“地基工程”,后者是“主体建设”,二者协同作用才能确保种植牙的成功与长期使用。
牙周病是由牙菌斑、牙结石等局部刺激物引起的牙周支持组织慢性炎症,早期表现为牙龈出血、肿胀,随着病情进展,会出现牙周袋形成、牙槽骨吸收、牙齿松动甚至脱落,牙槽骨是种植牙的“土壤”,若存在牙周炎症,牙槽骨会因炎症刺激而吸收、萎缩,导致骨量不足;牙周袋内的细菌会污染种植体,增加种植体周围炎的风险,严重时可能导致种植体失败,对于牙周病患者,需先通过牙周手术控制炎症、恢复牙周组织健康,才能为种植牙奠定坚实基础。
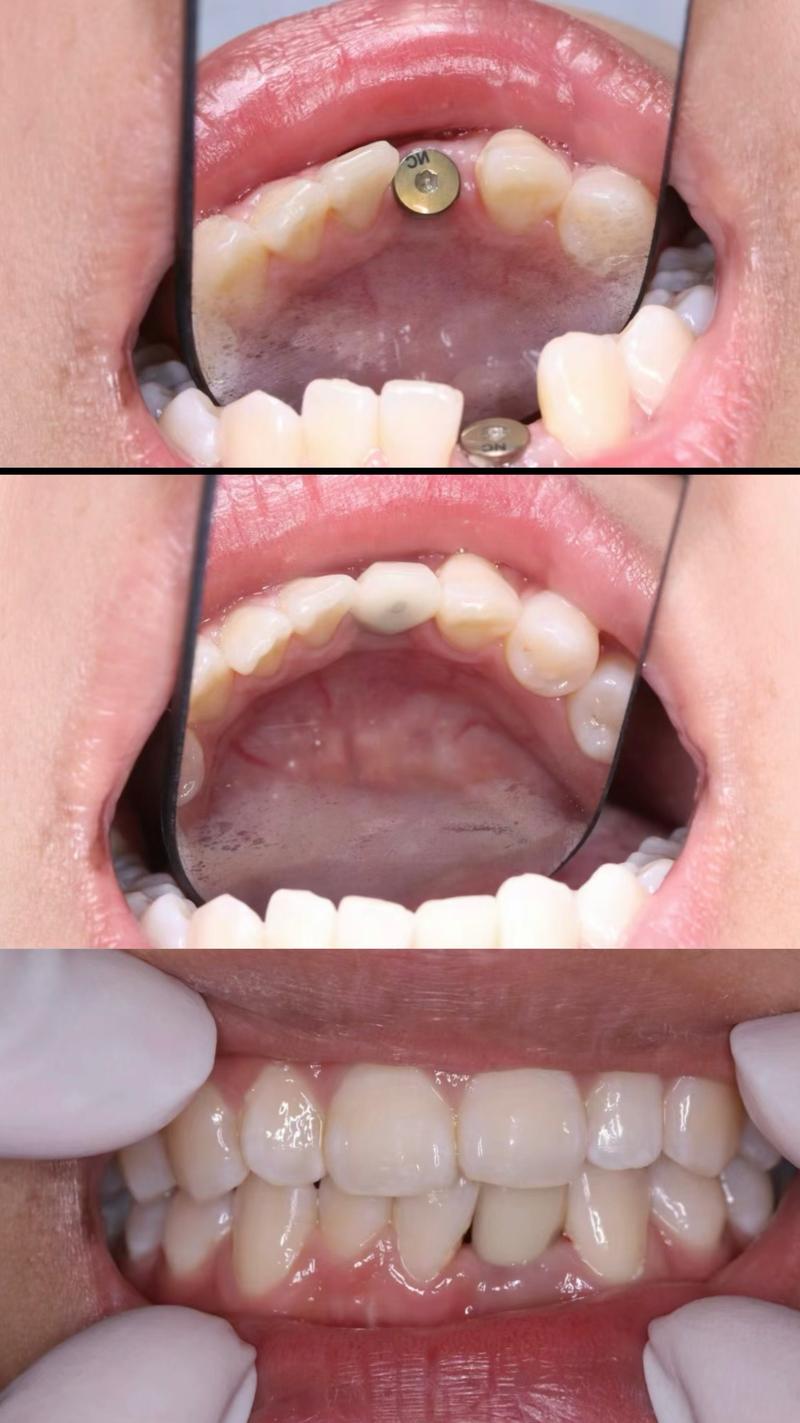
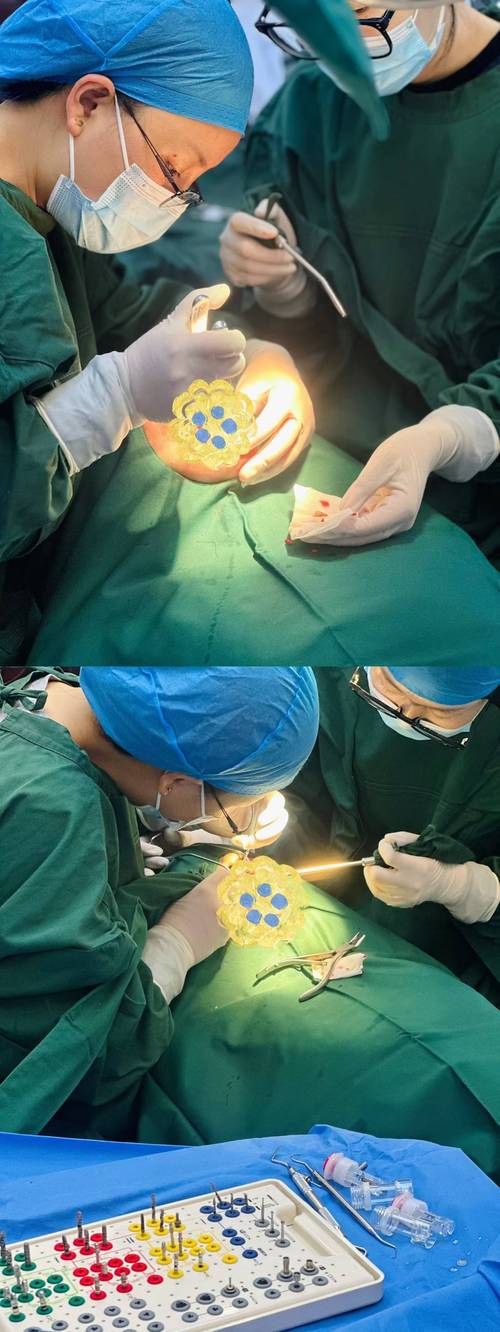
常见的牙周手术类型及适应症需根据患者具体情况选择,基础牙周治疗(如洁治、刮治)是牙周病的一线治疗,但对于中重度牙周病患者,基础治疗往往难以彻底清除深部病灶,需借助手术手段。牙龈切除术适用于牙龈肥大、覆盖牙冠或牙周袋浅但牙龈组织异常增生的患者,通过切除多余牙龈,恢复牙龈正常形态,便于后续清洁;牙周翻瓣术则是中重度牙周炎的核心治疗方式,通过翻开牙龈瓣,直视下彻底清除深部的牙菌斑、牙结石及病变组织,同时平整牙根表面,促进牙周组织再生;对于牙槽骨缺损严重的患者,骨引导再生术(GBR)或骨移植术则必不可少,通过植入人工骨或自体骨,填补骨缺损,增加牙槽骨高度和厚度,满足种植体植入的骨量需求。牙龈成形术可改善牙龈形态,提升种植牙后的美观效果;膜龈手术则针对牙龈萎缩导致的牙根暴露,通过移植牙龈组织,覆盖暴露根面,预防牙龈进一步退缩。
不同牙周手术的术后护理直接影响手术效果及后续种牙进程,以牙周翻瓣术为例,术后24小时内需冷敷面部减少肿胀,24小时后改为温敷促进血液循环;术后1周内避免手术区域咀嚼,选用温凉、流质或半流质饮食,避免辛辣、过硬食物;保持口腔清洁,术后24小时可轻轻漱口(避免用力冲刷),3天后使用软毛牙刷轻柔刷牙,配合漱口水预防感染;术后1周拆线,需定期复查评估牙周愈合情况,骨引导再生术的患者术后需更严格避免手术区域受力,戒烟(吸烟会影响骨再生效果),并定期拍摄X光片观察骨愈合情况,牙周手术后需等待3-6个月,待牙周组织完全愈合、骨再生稳定后,方可进行种植牙植入。
种植牙的流程需严格遵循“牙周健康优先”原则,术前,医生会通过口腔检查、牙周探诊、X光片(曲面断层片、CBCT)等评估牙周状况及骨量,若存在牙周炎症或骨缺损,需先完成牙周手术并等待愈合,种植体植入时,医生会通过外科手术将纯钛种植体植入牙槽骨,种植体与牙槽骨通过“骨结合”过程(通常需3-6个月)形成稳定连接,骨结合完成后,安装基台,再制作并佩戴牙冠,最终完成修复,整个过程中,牙周健康状态需持续维持:术后定期复查牙周状况,种植牙周围同样需进行专业清洁(如种植体洁治),预防种植体周围炎——这是一种类似于牙周炎的炎症,会导致种植体周围骨吸收,最终导致种植体松动脱落。
值得注意的是,并非所有缺牙患者都必须先做牙周手术,对于牙周健康的患者,若骨量充足,可直接进行种植牙;对于轻度牙周病患者,通过基础治疗(如洁治、刮治)控制炎症后,也可能无需手术即可种牙,但关键在于“个体化治疗”——需由专业牙周科医生和种植科医生共同评估,制定“先牙周后种植”或“牙周与种植同期治疗”的方案,部分患者在牙槽骨轻度缺损且牙周炎症可控的情况下,可同期进行骨引导再生术和种植体植入,缩短治疗周期。
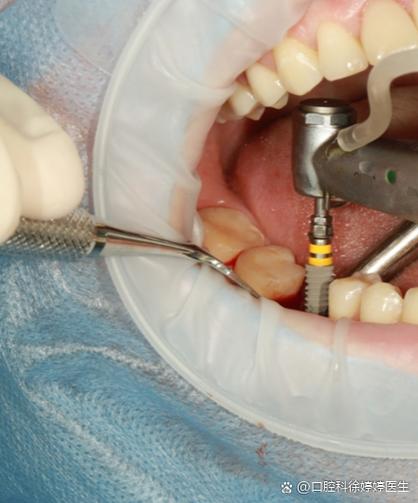
牙周手术是种植牙成功的重要保障,二者并非孤立存在,而是缺一不可的整体,科学的流程应是:先控制牙周炎症,通过手术恢复牙周组织健康及骨量,再进行种植牙修复,术后加强维护,才能确保种植牙的长期稳定,让患者真正重获健康口腔与高质量生活。
相关问答FAQs
Q1:牙周炎患者一定要做牙周手术才能种牙吗?
A1:不一定,需根据牙周炎严重程度判断,轻度牙周炎患者通过基础治疗(如洁治、刮治、药物治疗)控制炎症,牙周袋深度≤3mm、牙龈无出血、牙槽骨吸收较轻时,可直接种牙;中重度牙周炎患者(牙周袋≥5mm、牙槽骨吸收超过根长1/3、牙齿明显松动),则需先进行牙周手术(如翻瓣术、骨移植),清除深层病灶、恢复骨量,待牙周愈合(3-6个月)后再种牙,具体方案需医生通过临床检查和影像学评估后制定。
Q2:种牙后还需要做牙周维护吗?
A2:需要,且非常重要,种植牙虽无“牙神经”,但种植体周围同样存在牙周组织(牙龈、牙槽骨),若清洁不当,可能引发种植体周围炎,表现为牙龈红肿、出血、种植体周围骨吸收,最终导致种植体松动脱落,建议:①日常使用软毛牙刷、牙线、冲牙器清洁种植牙及邻牙;②每3-6个月进行专业种植体洁治(普通洁治可能损伤种植体表面);③戒烟(吸烟会增加种植体周围炎风险);④定期复查(每年1-2次),拍摄X光片监测种植体周围骨状况。