种植牙作为目前修复缺失牙的理想方式,已被越来越多缺牙患者接受,但传统种植牙对牙槽骨条件有较高要求——牙槽骨需具备足够的高度、宽度和密度,才能为种植体提供稳定的支撑,因缺牙时间过长、牙周疾病、外伤等原因,不少患者存在牙槽骨萎缩或骨量不足的问题,此时直接种植可能导致种植体失败或效果不佳,为解决这一难题,“种牙加外提升”技术应运而生,通过骨增量技术为种植牙创造“生长土壤”,让骨量不足的患者也能安全种牙。
什么是“种牙加外提升”?
“种牙加外提升”全称为“种植牙联合牙槽骨外提升术”,是指在种植牙手术前或同期,通过牙槽骨外侧(颊侧或舌侧)进行植骨,增加牙槽骨的宽度和厚度,为种植体提供足够骨支持的技术,传统种植牙若遇牙槽骨宽度不足(如颊侧骨壁薄或穿孔),常需采用“上颌窦内提升”“骨劈开”等方式,但这些方法对骨高度要求较高,且可能损伤邻牙或神经,而外提升技术通过牙槽骨外侧操作,可针对性解决颊侧骨缺损问题,尤其适合上颌前牙区、后牙区颊侧骨量不足的患者。

哪些情况需要“种牙加外提升”?
并非所有骨量不足患者都需外提升,需结合临床检查(CBCT、口腔曲面断层片)和医生评估,以下典型情况常需采用该技术:
- 牙槽骨宽度不足:缺牙区牙槽骨宽度<5mm(种植体直径通常为3.5-5mm),无法满足种植体植入要求;
- 颊侧骨壁缺损:因长期缺牙、牙周炎或外伤导致颊侧骨壁吸收、穿孔,或种植体植入后颊侧骨壁厚度<1mm;
- 即刻种植需求:希望拔牙后立即种植,但拔牙窝颊侧骨壁较薄,需通过外提升预防术后骨吸收;
- 美学区种植:前牙区对美观要求高,需通过外提升增加唇侧骨量,避免种植后牙龈萎缩、黑三角等问题。
“种牙加外提升”的流程与步骤
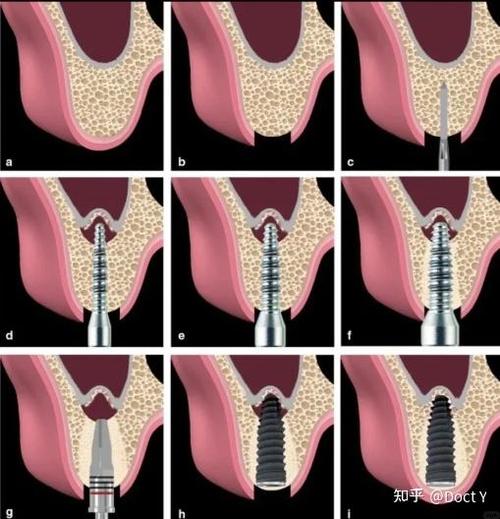
外提升可分“延期种植”和“即刻种植”两种方式,具体需根据患者骨缺损程度和口腔条件选择,以下是延期种植联合外提升的典型流程(以4-6个步骤为例):
| 步骤 | 关键要点 | |
|---|---|---|
| 术前评估 | CBCT测量骨量、口腔检查、全身健康评估 | 明确骨缺损类型(宽度/高度)、排除手术禁忌(如未控制的糖尿病、严重牙周病) |
| 麻醉与切口 | 局部浸润麻醉,牙槽嵴顶偏腭侧做“梯形切口” | 切口需避开唇侧牙龈,减少术后瘢痕;充分暴露牙槽骨颊侧 |
| 暴露骨面 | 翻开黏骨膜瓣,显露颊侧骨壁 | 黏骨膜瓣需足够松弛,避免术后张力过大导致裂开 |
| 制备植骨床 | 在颊侧骨壁上制备“骨窗”或“骨隧道”,深度达牙槽骨骨髓腔 | 骨窗大小需与植骨材料匹配,避免损伤下牙槽神经 |
| 植骨与屏障 | 植入骨粉(自体骨/人工骨),覆盖可吸收胶原膜 | 胶原膜可防止软组织长入,引导骨组织再生;骨粉需紧密压实 |
| 缝合与愈合 | 黏骨膜瓣复位缝合,术后3-6个月等待骨愈合 | 期间避免患侧咀嚼,定期复查骨整合情况 |
骨愈合后,即可进行常规种植牙手术,植入种植体并等待3-6个月完成最终修复,若患者骨条件允许,也可在植骨同期植入种植体(即刻种植+外提升),缩短治疗周期。
“种牙加外提升”的优势与风险
核心优势
- 精准解决骨量问题:针对颊侧骨缺损,通过外侧植骨增加骨宽度,避免骨劈开等高风险操作;
- 提升种植成功率:充足的骨量可保障种植体初期稳定性,降低术后松动、失败风险;
- 改善美学效果:前牙区唇侧骨量充足,可预防牙龈萎缩,确保种植牙与邻牙牙龈自然协调;
- 适用范围广:适用于轻中度骨缺损患者,尤其对上颌窦底高度尚可但颊侧骨壁薄的情况效果显著。
潜在风险与注意事项
- 术后感染:需严格无菌操作,术后遵医嘱使用抗生素,保持口腔卫生;
- 骨吸收:若植骨量不足或植骨材料选择不当,可能出现部分骨吸收,需术前精准设计;
- 神经损伤:下颌后牙区操作时需注意避开下牙槽神经,术后可能出现短暂麻木,多可恢复;
- 费用较高:外提升需额外植骨材料和屏障膜,费用比常规种植牙高20%-30%。
相关问答(FAQs)
Q1:外提升和传统“上颌窦内提升”有什么区别?
A:两者适用骨缺损类型不同,外提升针对“牙槽骨宽度不足”(尤其是颊侧骨壁薄),通过外侧植骨增加骨宽度;上颌窦内提升针对“上颌窦底高度不足”(骨高度不够),通过上颌窦底黏膜植骨增加骨高度,简单说,外解决“左右窄”,内提升解决“上下矮”,具体需根据CBCT结果选择。
Q2:外提升后多久可以种牙?能缩短治疗周期吗?
A:一般外提升后需等待3-6个月,待植骨材料与自体骨完全融合(骨愈合)后再种植,若患者骨缺损较轻、植骨材料为自体骨(愈合快),部分患者可实现“外提升+即刻种植”同期完成,缩短治疗周期至4-6个月;若使用人工骨或骨缺损严重,则建议延期种植,总周期约6-9个月。