在种植牙手术中,骨粉是解决牙槽骨骨量不足的重要材料,其主要成分为羟基磷灰石、生物活性玻璃等,具有良好的生物相容性和骨引导性,能促进新骨形成,为种植体提供稳定的骨支持,部分患者术后可能出现骨粉溢出的情况,即植骨区域的骨粉颗粒通过手术创口渗出至口腔内或面部软组织中,这不仅可能影响植骨效果,还可能引发患者不必要的焦虑,本文将从骨粉溢出的原因、临床表现、处理方法及预防措施等方面进行详细阐述,帮助患者全面认识这一问题。
骨粉溢出的常见原因
骨粉溢出并非孤立现象,而是多种因素共同作用的结果,涉及手术操作、患者自身条件及材料特性等多个方面。
手术操作相关因素
- 种植窝洞制备不当:若种植窝洞穿透上颌窦底、下颌神经管或骨壁存在穿孔,骨粉填入后缺乏骨壁包裹,易在组织液压力或咀嚼力作用下从穿孔处溢出,上颌后牙区牙槽骨较薄,若术中剥离或备洞时损伤上颌窦黏膜,骨粉可能直接进入上颌窦腔,或从窦壁穿孔处渗出。
- 骨粉填入过量或压迫不均:部分医生为追求植骨量,过度填充骨粉,超出骨缺损区的实际容量,导致局部压力过高,当压力超过软组织包裹的极限时,骨粉会从创缘缝隙中挤出,骨粉填压不均匀,局部形成“空隙”或“团块”,也可能因重力或肌肉牵拉导致移位溢出。
- 缝合技术缺陷:牙龈瓣缝合不严密、对位不良或缝线过松,会导致植骨区与口腔相通,骨粉颗粒可随唾液、血液或组织液渗出,尤其是下颌前牙区牙龈较薄,张力较大,若缝合时未采用减张技术,易出现创口裂开引发骨粉溢出。
患者自身因素
- 口腔局部条件差:患者若存在牙龈萎缩、牙周炎未控制、牙槽骨吸收严重等情况,牙龈组织薄弱、血供不足,创口愈合能力较差,难以有效包裹骨粉,口腔卫生不良者,术后细菌易定植于创口,引发炎症反应,导致组织坏死、骨粉排出。
- 全身性疾病影响:糖尿病患者血糖控制不佳时,伤口愈合延迟,胶原蛋白合成减少,抗感染能力下降,易导致骨粉区域感染溢出;长期服用抗凝药物(如阿司匹林、华法林)的患者,术中术后出血风险增加,血液可能将骨粉颗粒带出创口;吸烟者尼古丁会导致血管收缩,影响局部血供,延缓创口愈合,增加骨粉溢出概率。
- 术后护理不当:患者术后过早用力漱口、吮吸(如用吸管喝水)、频繁吐口水或用手触摸手术区域,可能导致创口内压力变化,使骨粉从缝合处渗出,术后立即食用过硬、过热或辛辣食物,可能刺激创口,导致局部出血、水肿,间接引发骨粉溢出。
骨粉及材料因素
- 骨粉颗粒特性:不同品牌骨粉的颗粒大小、形状及吸水性存在差异,若颗粒过小(如小于100μm),易随组织液渗出;若吸水性过强,术后吸收组织液后体积膨胀,可能超出植骨区范围,导致骨粉从创缘挤出,可吸收骨粉的吸收速度若过快(如部分牛骨粉在3-6个月内完全吸收),在新骨形成前可能因局部支撑力不足而出现少量颗粒残留并溢出。
- 生物膜覆盖不足:部分植骨手术会在骨粉表面覆盖可吸收生物膜(如胶原膜),引导骨细胞生长并防止骨粉流失,若生物膜选择不当(如尺寸过小、韧性不足)或固定不牢,可能无法有效阻挡骨粉,尤其在咀嚼或肌肉运动时,生物膜移位导致骨粉暴露溢出。
骨粉溢出的临床表现与处理方法
骨粉溢出的临床表现因溢出量、时间及是否合并感染而异,需结合具体情况采取针对性处理。
临床表现
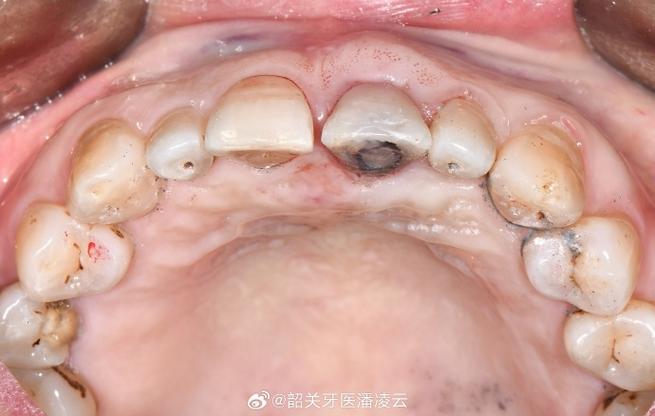
- 轻度溢出:术后1-3天,术区唾液中偶见少量白色或淡黄色颗粒状骨粉,无局部红肿、疼痛或异味,创口愈合良好,此类情况多为骨粉颗粒随组织液自然渗出,量少且可自行停止。
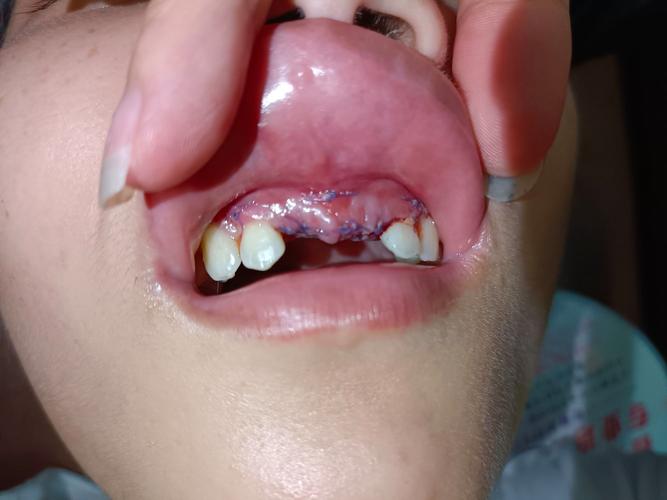
- 中度溢出:术后3-7天,骨粉持续渗出,量逐渐增多,可见创口边缘有颗粒堆积,伴局部轻微肿胀、疼痛,刷牙或触碰时易出血,此时可能提示创口愈合不良或骨粉填压不均。
- 重度溢出:术后1周后仍可见大量骨粉溢出,创口部分裂开,伴明显红肿、热痛、口臭,甚至出现面部软组织肿胀、发热等全身症状,多因合并感染或骨粉大量移位,需紧急处理。
处理方法
- 轻度溢出的观察与护理:无需特殊处理,保持口腔清洁即可,术后24小时内避免刷牙漱口,24小时后用温盐水含漱(每日3-4次,每次30秒),避免用力吮吸;饮食以温凉、软质食物为主,避免过硬食物刺激创口;遵医嘱使用抗生素(如阿莫西林)预防感染,一般1-3天内溢出可自行停止。
- 中度溢出的临床干预:需及时复诊,医生会检查创口情况,若创口未完全裂开,可清除溢出骨粉,重新用碘仿纱条轻轻填塞创口,促进肉芽组织生长;若创口裂开较大,需在局麻下清创,去除松动骨粉,重新缝合牙龈瓣,并调整缝合张力,加强口腔卫生指导,使用氯己定漱口水漱口,每日2次,连续1周。
- 重度溢出的综合治疗:若合并感染,需进行细菌培养+药敏试验,选择敏感抗生素(如头孢类)抗感染治疗,疗程通常为7-10天;对已坏死的软组织及游离骨粉需彻底清创,避免感染扩散;若骨粉大量丢失导致骨量不足,可在感染控制后3-6个月再次植骨,需排除全身性疾病(如糖尿病)并积极控制原发病,促进创口愈合。
骨粉溢出的原因、临床表现及处理方法总结
| 原因类别 | 具体原因 | 临床表现 | 处理方法 |
|---|---|---|---|
| 手术操作因素 | 种植窝洞穿透骨壁、骨粉过量填入、缝合不严密 | 骨粉持续渗出,伴创口裂开、局部肿胀 | 清创、重新缝合、调整骨粉用量 |
| 患者自身因素 | 牙周炎未控制、糖尿病血糖波动、术后用力漱口 | 溢出量时多时少,伴创口愈合不良、疼痛 | 控制原发病、加强口腔护理、避免不良习惯 |
| 骨粉及材料因素 | 骨粉颗粒过小、吸水性过强、生物膜覆盖不足 | 颗粒随组织液渗出,术后早期出现溢出 | 选择合适骨粉、加强生物膜固定、观察随访 |
骨粉溢出的预防措施
骨粉溢出的关键在于预防,通过术前评估、术中规范操作及术后护理指导,可显著降低其发生风险。
术前评估与准备
- 精准影像学检查:术前通过CBCT(锥形束CT)三维评估牙槽骨高度、宽度及密度,明确骨缺损范围,避免术中备洞时穿透重要解剖结构,上颌后牙区需测量上颌窦底距牙槽嵴顶的距离,若距离小于5mm,需采用上颌窦提升术而非直接植骨。
- 控制口腔及全身疾病:积极治疗牙周炎,完成全口洁治和龈下刮治,控制菌斑指数(PLI)<1,出血指数(BI)<1;糖尿病患者需将空腹血糖控制在8mmol/L以下;高血压患者血压控制在140/90mmHg以下;长期服用抗凝药物者需停药5-7天(需心内科医生评估)。
- 制定个性化方案:根据骨缺损类型(如垂直骨缺损、水平骨缺损)选择植骨方式(如引导骨再生术GBR、上颌窦内提升术),并精确计算骨粉用量(一般按骨缺损体积的1.2-1.5倍计算)。
术中规范操作
- 优化窝洞制备与骨粉填入:备洞时逐级扩大,速度控制在800-1200rpm,同时用生理盐水降温,避免骨壁产热坏死;若骨壁穿孔,需用可吸收胶原膜封闭穿孔后再填骨粉,骨粉填入时分层轻压,避免过度用力导致颗粒移位。
- 加强缝合与生物膜应用:采用“间断+褥式”缝合技术,确保牙龈瓣无张力对位,缝线间距1-2mm,打结力度适中(以组织刚好对合为宜);在骨粉表面覆盖尺寸适宜的可吸收生物膜(如胶原膜),用钛钉或缝线固定,防止骨粉暴露。
- 减少创伤与出血:术中尽量微创操作,减少软组织剥离范围;彻底止血后,用明胶海绵或止血棉压迫植骨区,再填入骨粉,避免血液将骨粉带出。
术后护理与随访
- 详细医嘱与健康教育:术后24小时内禁止刷牙漱口,24小时后用软毛牙刷轻轻刷牙,避免术区;1周内避免食用过硬、过热食物,用健侧咀嚼;禁止吸烟、饮酒及用力吮吸(如用吸管喝饮料)。
- 定期复查与监测:术后1周、1个月、3个月复查,观察创口愈合情况、骨粉吸收及新骨形成情况;若发现溢出、疼痛或肿胀,及时复诊处理,避免延误病情。
相关问答FAQs
问题1:种牙骨粉溢出会影响种植效果吗?
解答:少量骨粉溢出通常不影响种植效果,因为骨粉的主要作用是引导新骨形成,少量颗粒溢出后剩余骨粉仍能满足植骨需求,但若大量骨粉溢出导致骨量不足,可能影响种植体初期稳定性,需在骨愈合后(3-6个月)评估是否补充植骨,若合并感染,可能导致植骨失败,需及时抗感染治疗并重新评估种植计划。
问题2:骨粉溢出后多久能恢复正常饮食?
解答:骨粉溢出后恢复正常饮食的时间需根据溢出量和创口愈合情况决定,轻度溢出(少量颗粒,无红肿)术后1周内可食用温凉流质或半流质食物(如粥、酸奶),1周后逐渐过渡到软质食物(如面条、蒸蛋);中重度溢出(伴创口裂开、感染)需待创口愈合(通常2-4周)后,再逐步恢复正常饮食,避免过早咀嚼过硬食物导致骨粉再次溢出或创口裂开。