正畸种植钉作为一种可靠的骨性支抗装置,在牙齿移动、颌骨改建等正畸治疗中发挥着重要作用,其植入方法的准确性和规范性直接影响治疗效果和患者安全,种植钉植入需严格遵循操作规范,结合患者解剖特点、治疗需求及影像学评估,确保安全性和稳定性。
植入前准备
患者评估与适应症筛选
- 适应症:需强支抗控制的病例(如上颌前牙内收、磨牙远移)、垂直向控制(前牙压低、后牙伸长)、不对称牙齿移动、修复前间隙调整等。
- 禁忌症:严重骨质疏松、未控制的牙周炎或颌骨骨髓炎、种植钉植入区域有囊肿或肿瘤、凝血功能障碍、青少年颌骨发育未完成(需谨慎评估)。
- 口腔检查:评估口腔卫生状况,若存在牙龈炎或牙周炎需先治疗;检查咬合关系、牙齿松动度及软组织情况。
影像学检查
- CBCT(锥形束CT):是种植钉植入前必备的检查,可清晰显示植入区域的骨厚度、高度、牙根位置、神经管(如下颌神经管、颏孔)、上颌窦等解剖结构,避免损伤重要解剖结构。
- 测量关键数据:确定种植钉的理想植入位置、角度、深度,确保种植钉与牙根距离≥1.5mm,避开神经血管束。
器械与材料准备
- 种植钉选择:根据植入部位和骨质情况选择直径(常用1.2-2.0mm)、长度(6-12mm)及类型(自攻型或助攻型),自攻型操作简便,适用于骨质较好区域;助攻型需先备洞,适用于骨质致密区域。
- 植入器械:低速手机(带扭矩控制)、种植钉专用植入手柄、定位器、备洞钻头(若需)、无菌生理盐水冲洗针、口镜、镊子、注射器等。
- 消毒与麻醉:严格无菌操作,种植钉及器械高压灭菌;局部麻醉常用2%利多卡因肾上腺素注射液,浸润麻醉或神经阻滞麻醉(如下颌牙槽神经阻滞)。
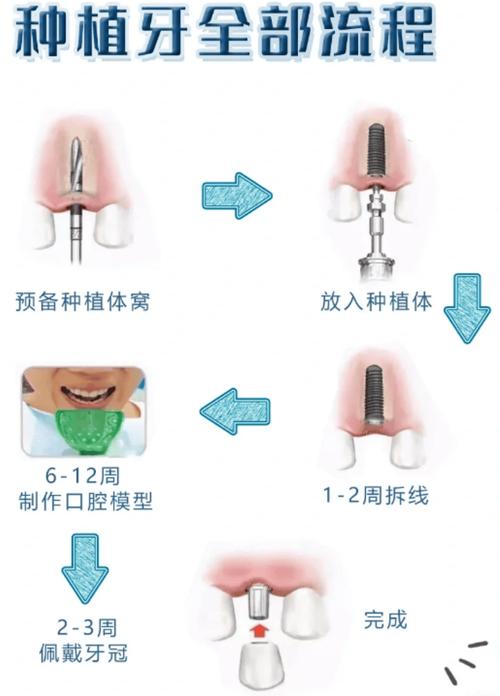
植入操作步骤
定位与标记
- 口内定位:根据CBCT影像设计,用记号笔在口腔黏膜表面标记种植钉植入点,上颌后牙区种植钉常植入于颧牙槽嵴或上颌结节,标记点应距牙槽嵴顶4-6mm,避开龈缘;下颌前牙区种植钉多植入于颏部,标记点位于颏孔下方,中线旁开4-5mm。
- 方向确认:用定位器辅助确认植入角度,确保种植钉与牙根、重要解剖结构保持安全距离,上颌结节区种植钉需向远中倾斜30°-45°,避免进入上颌窦;下颌颏部种植钉应垂直于骨面或 slightly 倾向舌侧,避免损伤颏神经。
黏膜切口与剥离(必要时)
- 若植入点黏膜较厚或需精确备洞,可做小切口(长度3-5mm),切开黏膜及骨膜,用骨膜剥离器剥离暴露骨面,避免损伤黏膜下血管。
- 对于自攻型种植钉且黏膜较薄者,可不做切口,直接穿透黏膜植入。
备洞(助攻型种植钉)
- 用直径比种植钉小0.2-0.3mm的备洞钻头,以低速手机(800-1200r/min)在标记点备洞,深度为种植钉长度的2/3-3/4(例如10mm长的种植钉备洞深度6-8mm)。
- 备洞时需持续用生理盐水冲洗,产热控制<40℃,避免骨坏死;保持钻头方向与预设角度一致,避免偏移。
植入种植钉
- 自攻型种植钉:将种植钉植入手柄与种植钉连接,用手动或低速手机(≤20r/min)缓慢旋入,垂直或沿预设角度旋入骨内,直至种植钉头部露出黏膜2-3mm(便于正畸结扎),避免用力过猛导致骨裂或种植钉折断。
- 助攻型种植钉:将备洞后的种植钉用植入手柄轻轻敲入或旋入骨内,确保初期稳定性(种植钉无松动,轻微晃动无不适感)。
固定与检查
- 植入完成后,再次检查种植钉方向、深度及稳定性,确认无黏膜损伤、出血。
- 若术中出血,可用无菌纱布压迫或止血海绵止血;无需缝合者,嘱患者术后勿触碰种植钉区域。
不同部位植入操作要点
不同解剖区域的种植钉植入需结合局部特点调整方法,以下是常见部位的植入要点(见表):

| 植入部位 | 解剖结构特点 | 植入角度 | 植入深度 | 注意事项 |
|---|---|---|---|---|
| 上颌后牙区(颧牙槽嵴) | 骨质较厚,血供丰富,靠近上颌窦 | 45°向远中,避开上颌窦 | 8-10mm | CBCT确认上颌窦底位置,避免穿透 |
| 上颌结节区 | 骨质致密,有磨牙后垫覆盖 | 60°向远中,沿牙弓弧度 | 10-12mm | 避免进入翼腭窝,注意麻醉针头避开血管 |
| 下颌前牙区(颏部) | 颏孔位于第一前牙根尖下方,有颏神经 | 90°垂直骨面或 slightly 舌倾 | 6-8mm | CBCT测量颏孔位置,植入点至少距颏孔5mm |
| 下颌后牙区 | 骨皮质较厚,靠近下颌神经管 | 30°向舌侧,避开神经管 | 8-10mm | 神经管位于下颌骨内下方,植入时注意深度控制 |
| 上颌前牙区(腭中缝) | 骨质较薄,有腭大动脉和鼻腭神经 | 90°垂直骨面 | 4-6mm | 位于腭中缝1/3处,避免损伤血管神经 |
术后管理与并发症预防
术后指导
- 口腔卫生:术后24小时内避免刷牙种植钉周围,可用漱口水(如氯己定)含漱;之后用软毛牙刷轻柔清洁,避免刺激种植钉周围黏膜。
- 饮食:术后1周进食软食,避免咬硬物、咀嚼口香糖等,防止种植钉松动。
- 复诊:术后1周复查,检查种植钉稳定性及黏膜愈合情况;之后每4-6周复诊,调整正畸力。
并症预防与处理
- 种植钉松动:常见原因包括植入初期稳定性不足、咬合创伤、正畸力过大,预防:确保植入深度足够,避免过早施加过大力量;处理:松动者可重新植入(更换位置),若植入后1周松动需取出。
- 黏膜感染:表现为种植钉周围红肿、疼痛、溢脓,预防:严格无菌操作,保持口腔卫生;处理:局部冲洗(过氧化氢+生理盐水),口服抗生素(如阿莫西林),严重者需取出种植钉。
- 神经损伤:如下颌颏部植入损伤颏神经,导致下唇麻木,预防:CBCT精确定位颏孔;处理:多数可自行恢复(3-6个月),可服用营养神经药物(如维生素B1)。
- 牙根损伤:植入时备洞或旋入方向偏差,导致种植钉接触牙根,预防:CBCT测量牙根距离,确保安全间隙;处理:轻微接触可观察,若出现牙根吸收或疼痛,需取出种植钉并根管治疗。
相关问答FAQs
Q1:正畸种植钉植入后多久可以开始施加正畸力?
A:种植钉植入后需等待局部形成纤维包裹(1-2周)以达到初期稳定,方可开始施加轻力(50-100g),具体时间需根据骨质情况调整:骨质良好者1周即可加力,骨质疏松者需延长至2-3周,加力时应循序渐进,避免过大力量导致松动。
Q2:种植钉植入后出现疼痛怎么办?
A:术后24小时内轻微疼痛属正常反应,可服用非甾体抗炎药(如布洛芬)缓解;若疼痛持续加剧或伴红肿、溢脓,可能是感染或神经损伤,需及时复诊检查:感染者需局部冲洗+抗生素治疗,神经损伤者需营养神经治疗并观察恢复情况,若疼痛由种植钉松动引起,可调整或重新植入。