正畸作为一种通过牙齿移动改善咬合功能与面部美观的口腔治疗手段,已被广泛应用于临床,如同任何医疗行为,正畸在带来益处的同时,也可能伴随一系列负面影响,这些影响涉及牙齿健康、口腔软组织、咬合功能乃至心理等多个层面,其发生与否、严重程度往往与患者自身条件、医生技术及治疗过程中的配合度密切相关,本文将详细分析正畸可能存在的负面影响,帮助读者全面了解潜在风险,为理性决策提供参考。
牙齿硬组织的潜在影响
正畸的核心是通过施加持续、轻柔的力,引导牙齿在牙槽骨中移动,这一过程可能对牙齿硬组织造成一定影响。
牙釉质脱矿与龋齿
牙釉质是牙齿最外层的钙化组织,正畸过程中,托槽、弓丝等矫治器会附着于牙面,增加清洁难度,若患者口腔卫生维护不当,食物残渣和菌斑易在矫治器周围堆积,局部酸性代谢产物增多,可能导致牙釉质脱矿,表现为牙齿表面出现白垩色斑点或斑块,严重时,脱矿区域进一步发展可形成龋洞(蛀牙),研究显示,正畸患者牙釉质脱矿的发生率约为20%-50%,尤其好发于上颌前牙唇侧。
预防与处理:治疗中需加强口腔清洁,使用含氟牙膏、牙线、冲牙器等工具,定期进行专业洁牙;脱矿早期可通过含氟涂料、再矿化牙膏促进修复,龋齿则需常规充填治疗。
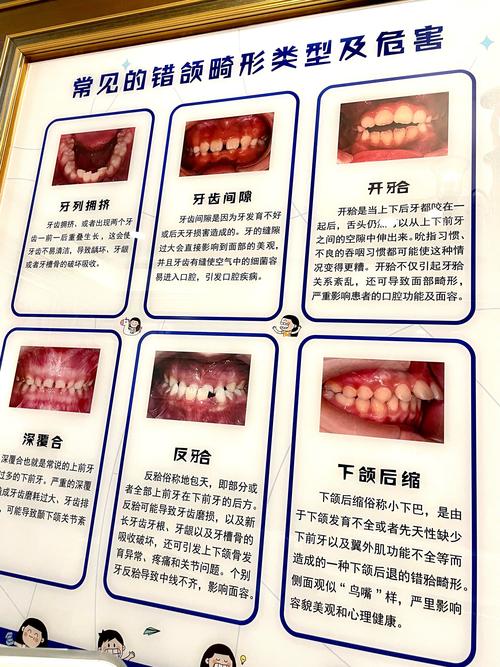
牙根吸收
牙根吸收是指牙根表面牙骨质的吸收性破坏,是正畸中较为常见的并发症,其发生机制复杂,可能与矫治力过大、牙齿移动距离过长、个体易感性(如遗传因素)、牙齿原有状况(如牙根弯曲、根尖周炎)等有关,轻度牙根吸收通常不影响牙齿功能和寿命,但严重吸收可能导致牙根变短、牙齿松动,甚至脱落,X线检查是诊断牙根吸收的主要手段,研究显示正畸后牙根吸收的发生率约为10%-20%,其中多数为轻度吸收。
预防与处理:医生需精确控制矫治力,避免“急功近利”的牙齿移动;治疗前拍摄根尖片,评估牙根形态;治疗中定期复查,必要时调整方案;严重吸收者可能需终止治疗或联合牙周治疗。
口腔软组织的短期不适与风险
正畸矫治器作为异物进入口腔,可能对软组织产生机械刺激或引发炎症反应,多为暂时性,但少数情况可能持续存在。
口腔溃疡与黏膜损伤
初戴矫治器后1-2周,患者常因托槽、弓丝末端摩擦口腔黏膜(如颊部、舌侧、唇内侧)出现溃疡,表现为疼痛、红肿,影响进食和说话,随着黏膜适应,溃疡可逐渐愈合,但若矫治器边缘尖锐或调整不及时,可能反复发作。
预防与处理:使用正畸蜡覆盖摩擦部位,减轻刺激;避免食用辛辣、坚硬食物;溃疡可局部涂抹口腔溃疡散或使用含漱液促进愈合。
牙龈炎与牙周炎
矫治器周围易堆积菌斑和牙结石,若清洁不彻底,可能引发牙龈炎症,表现为牙龈红肿、出血、增生(牙龈形态肥大),长期慢性炎症可能进一步发展为牙周炎,导致牙槽骨吸收、牙齿松动,青少年患者因激素水平变化,牙龈炎风险更高。
预防与处理:掌握正确的巴氏刷牙法,配合牙缝刷、正畸专用牙刷清洁;定期进行牙周检查和洁治;牙龈增生严重者需进行牙龈切除术。
黏膜增生与角化
长期机械摩擦可能导致局部黏膜增生、角化过度,表现为黏膜增厚、粗糙,颜色变深,通常无自觉症状,但可能影响美观。
预防与处理:调整矫治器形态,减少刺激;增生明显者可激光或手术切除。
咬合功能与颞下颌关节的潜在风险
正畸的目标之一是建立稳定的咬合关系,但治疗过程中或治疗后,少数患者可能出现咬合功能紊乱或颞下颌关节(TMJ)问题。
咬合干扰与创伤
牙齿移动过程中,若咬合关系未精细调整,可能出现个别牙早接触、干扰,导致咬合时酸胀、疼痛,甚至长期创伤性咬合引发牙周损伤。
预防与处理:医生需在治疗中定期检查咬合,通过调颌消除干扰;患者出现咬合不适需及时复诊。
颞下颌关节紊乱病(TMD)
TMD表现为关节弹响、疼痛、张口受限等,其与正畸的关系尚存争议,但部分患者可能因咬合改变、肌肉紧张、关节负荷增加诱发或加重TMD,过度内收前牙可能改变关节间隙,或深覆合矫正后咬合平面变化导致关节适应不良。
预防与处理:治疗前评估关节状况,存在TMD者先治疗关节问题;治疗中避免过大颌力,保持肌肉放松;TMD症状明显者需暂停矫正,进行理疗、咬合板等对症治疗。
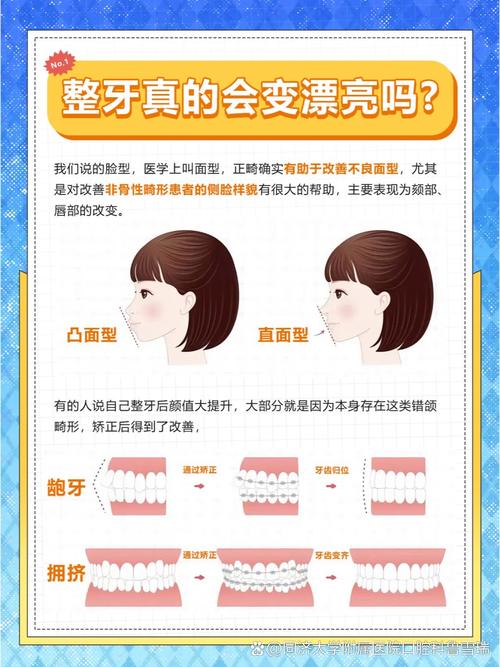
美观与心理层面的暂时性影响
尽管正畸的最终目的是改善美观,但治疗初期,矫治器的存在可能暂时影响面部外观,尤其对外观敏感者可能造成心理压力。
“钢牙”外观与社交尴尬
传统金属托槽矫治器在微笑时较为明显,部分患者(尤其是成年人)可能因担心他人异样眼光产生社交焦虑,甚至影响治疗依从性。
预防与处理:可选择陶瓷托槽、舌侧托槽或隐形矫治器等美观性更好的方式;心理疏导,帮助患者理解治疗阶段的暂时性。
“牙套脸”的担忧
“牙套脸”并非医学术语,部分患者认为正畸会导致脸颊凹陷、太阳穴突出,影响面部轮廓,其实质可能与治疗中咀嚼肌暂时性萎缩(因进食习惯改变,偏好软食)、体重下降或原有面部结构有关,多数在矫正结束后、咀嚼功能恢复后可逐渐改善。
预防与处理:治疗中保持正常咀嚼,避免长期过度食用流质、软食;面部凹陷明显者可咨询营养科调整饮食,必要时康复锻炼。

其他长期风险与注意事项
牙齿稳定性与复发
正畸后牙齿存在复发的趋势,尤其是原有不良习惯(如吐舌、咬唇、夜磨牙)未纠正、保持器未按要求佩戴(通常需全天佩戴6-12个月,之后夜间长期佩戴),复发可能导致牙齿移位、咬合紊乱,甚至部分反弹。
预防与处理:治疗中纠正不良习惯;严格佩戴保持器,定期复查复发情况。
牙齿颜色改变
若治疗中牙釉质脱矿未及时处理,或矫正后未进行专业洁牙,可能导致牙齿表面色素沉着(如茶渍、烟渍),影响美观。
预防与处理:保持口腔卫生,矫正后进行全口洁牙和冷光美白(需在医生指导下进行)。
正畸常见负面影响及应对措施表
| 负面影响类型 | 具体表现 | 常见原因 | 预防措施 | 处理建议 |
|---|---|---|---|---|
| 牙釉质脱矿 | 牙面白垩色斑点、斑块 | 口腔清洁不到位、菌斑堆积 | 加强清洁、使用含氟产品 | 再矿化治疗、涂氟、充填修复 |
| 牙根吸收 | 牙根变短、牙齿松动(严重时) | 矫治力过大、个体易感性 | 精控矫治力、定期拍片 | 调整方案、牙周联合治疗 |
| 口腔溃疡 | 黏膜红肿、疼痛、进食困难 | 矫治器摩擦黏膜 | 使用正畸蜡、避免辛辣食物 | 溃疡贴、含漱液、局部用药 |
| 牙龈炎/牙周炎 | 牙龈红肿、出血、增生 | 菌斑堆积、清洁难度增加 | 牙缝刷、定期洁牙 | 洁治、龈下刮治、牙龈切除术 |
| 咬合干扰 | 咬合酸胀、个别牙疼痛 | 咬合关系未调整 | 定期检查咬合、调颌 | 消除干扰、咬合训练 |
| 颞下颌关节紊乱 | 关节弹响、疼痛、张口受限 | 咬合改变、肌肉紧张 | 评估关节状况、避免过大颌力 | 理疗、咬合板、关节治疗 |
| 牙齿复发 | 牙齿移位、咬合反弹 | 不良习惯未纠正、保持器未佩戴 | 纠正习惯、严格佩戴保持器 | 复矫、调整保持器 |
正畸的负面影响并非必然发生,其风险可通过规范治疗、患者积极配合有效降低,选择正规医疗机构和经验丰富的医生、加强口腔卫生维护、纠正不良习惯、定期复诊,是规避风险的关键,患者需建立合理预期:正畸是一个“循序渐进”的过程,短期的不适或美观妥协,往往是为了长期的功能与健康收益,在充分了解潜在风险并做好心理准备的前提下,正畸仍是改善口腔问题、提升生活质量的可靠选择。
相关问答FAQs
Q1:正畸一定会导致“牙套脸”吗?如何避免?
A1:并非所有正畸患者都会出现“牙套脸”,其发生主要与治疗中长期咀嚼肌萎缩(因进食过于精细、减少咀嚼)、体重下降或原有面部骨骼结构有关,避免方法包括:治疗中保持正常咀嚼,适当食用坚果、苹果等需用力咀嚼的食物;保证营养均衡,避免体重骤减;若出现明显凹陷,可通过面部按摩、咀嚼肌训练促进恢复,多数患者在矫正结束后3-6个月内可逐渐改善。
Q2:成年人和青少年正畸的负面影响有区别吗?
A2:两者风险存在一定差异:成年人骨改建速度较慢,牙齿移动时间可能更长,牙根吸收风险略高,且常伴随牙周问题(如牙槽骨吸收),需更注重牙周维护;青少年骨代谢活跃,牙齿移动快,但处于生长发育期,可能需结合颌骨生长引导(如功能性矫治),且对美观敏感度更高,易出现心理压力,总体而言,成年人风险更侧重“长期稳定性”,青少年更侧重“生长发育协同”,均需个体化设计方案。