正畸治疗是通过施加持续、轻柔的外力引导牙齿在牙槽骨中移动,最终实现排列整齐、咬合协调的目标,在这一过程中,部分患者会出现夜间无意识咬牙的现象,医学上称为“夜磨牙”,数据显示,正畸人群中夜磨牙的发生率约为15%-30%,显著高于普通人群(约8%-10%),这种看似不起眼的习惯,不仅可能影响矫正效果,还可能对牙齿、牙周及全身健康造成潜在风险,需引起足够重视。
正畸期间晚上咬牙的原因分析
正畸期间晚上咬牙并非单一因素导致,而是正畸治疗本身与患者个体状态共同作用的结果,可分为正畸相关因素和非正畸相关因素两大类。
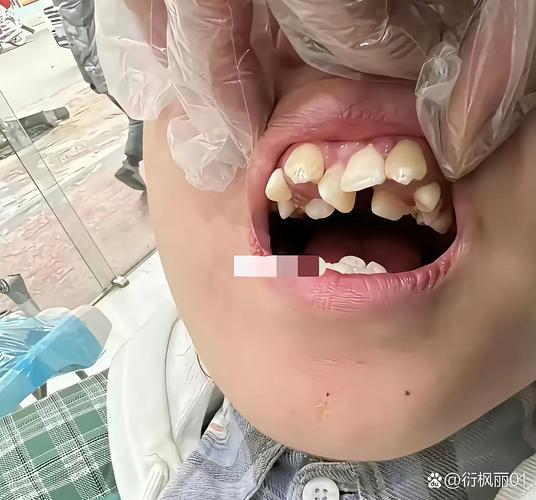
正畸治疗相关因素
-
牙齿移动过程中的生理性适应
正畸治疗中,牙齿需要在牙槽骨中缓慢移动,这一过程会牵拉牙周韧带,引发轻微的炎症反应和神经敏感性增加,为试图“平衡”咬合关系,大脑可能在夜间发出指令,通过咬牙动作调整牙齿接触,形成代偿性磨牙,尤其在治疗初期(戴入后1-3个月)或每次加力后1周内,这种现象更为常见。 -
咬合干扰与早接触点
正畸过程中,牙齿排列和咬合关系处于动态变化中,若托槽粘贴位置偏差、弓丝弯制不当,或牙齿移动过程中暂时性咬合高点未及时调整,会导致上下牙咬合时出现“早接触点”(即某颗或某几颗牙齿先于其他牙齿接触),为消除这种干扰,咀嚼肌会在夜间不自主收缩,引发磨牙。 -
矫治器对口腔软组织的刺激
传统托槽的边缘、弓丝末端或结扎丝若处理不当,可能刺激颊黏膜、舌体或牙龈,引发局部不适,这种刺激会通过神经反射导致咀嚼肌紧张,进而出现咬牙动作,隐形矫正器若边缘粗糙或贴合度不佳,也可能对口腔黏膜产生慢性刺激,诱发磨牙。
非正畸治疗相关因素
-
精神心理因素
压力、焦虑、紧张是夜磨牙的重要诱因,正畸治疗周期较长,部分患者担心矫正效果、美观问题或治疗不适,容易产生心理负担,夜间精神状态未完全放松时,交感神经兴奋性增高,可能导致咀嚼肌不自主收缩,引发磨牙,研究显示,学业压力大、工作紧张的正畸患者,夜磨牙发生率较普通人群高2-3倍。 (图片来源网络,侵删)
(图片来源网络,侵删) -
睡眠障碍
睡眠呼吸暂停综合征(OSAHS)、睡眠周期紊乱等睡眠问题会导致夜间缺氧或睡眠结构异常,引发机体代偿性磨牙,睡前过度兴奋(如长时间使用电子设备)、作息不规律等,也会降低睡眠质量,增加磨牙风险。 -
不良生活习惯与口腔因素
白天习惯性咬唇、咬笔、偏侧咀嚼等,会导致咀嚼肌肌力不平衡,夜间可能延续为磨牙,胃食管反流(夜间酸性物质反流刺激食道,引发反射性磨牙)、缺钙(肌肉神经兴奋性增高)、某些药物(如抗抑郁药、中枢兴奋剂)副作用等,也可能参与夜磨牙的发生。
正畸期间晚上咬牙的潜在影响
夜磨牙对正畸患者的影响是多方面的,不仅局限于牙齿本身,还可能波及牙周组织、正畸效果及全身健康。
对牙齿及矫治器的直接损伤
| 影响部位 | 具体表现 | 潜在风险 |
|---|---|---|
| 牙釉质 | 反复机械摩擦导致牙釉质磨损,表现为牙齿表面失去光泽、出现细小划痕 | 牙本质暴露,引发冷热敏感、酸痛;严重时可能导致牙齿形态改变(如牙尖变平) |
| 矫治器 | 托槽脱落、弓丝变形、结扎丝断裂;隐形矫正器出现裂纹、变形 | 矫治力中断,影响牙齿移动速度和方向;延长治疗时间;增加复诊频率 |
| 牙齿 | 牙齿过度受力,出现暂时性或持续性松动;牙冠隐性裂纹(牙隐裂) | 牙周组织损伤;后期牙齿易折裂;影响矫正后稳定性 |
对牙周组织的长期损害
夜磨牙时,咀嚼肌收缩力可达正常咬合的3-5倍(最高可达1000psi),这种异常力会传递至牙周组织,长期如此,可能导致:
- 牙龈退缩:牙槽骨吸收,牙龈缘向根方迁移,牙根暴露;
- 牙周袋加深:牙槽骨破坏,形成牙周袋,增加牙周炎风险;
- 牙根吸收:牙齿移动过程中,异常力可能加重牙根尖吸收,影响牙齿长期存留。
对正畸效果的干扰
- 牙齿移动偏离预设方向:异常咬牙力可能抵消矫治力,导致牙齿向非目标位置移动,如牙齿倾斜、扭转复发;
- 咬合关系紊乱:磨牙会破坏正在建立的咬合平衡,导致后期的咬合干扰、关节负担加重;
- 疗程延长:因牙齿移动受阻、矫治器损坏等问题,需额外时间调整,延长整体治疗周期。
对全身健康的影响
- 颞下颌关节紊乱(TMD):长期异常咬牙力会导致颞下颌关节(耳前关节)负担过重,引发关节弹响、疼痛、张口受限等;
- 肌肉与头痛:咀嚼肌持续紧张,导致晨起面部肌肉酸痛、太阳穴跳痛,甚至转化为慢性紧张性头痛;
- 睡眠质量下降:磨牙本身及伴随的肌肉紧张会干扰睡眠深度,导致日间疲劳、注意力不集中。
正畸期间晚上咬牙的解决方法
针对正畸期间晚上咬牙的问题,需结合原因采取综合干预措施,核心是“保护牙齿+消除诱因+调整咬合”。
行为干预与生活习惯调整(基础措施)
-
优化睡眠环境与习惯
- 睡前1小时避免使用手机、电脑等电子设备,减少蓝光对褪黑素分泌的抑制;
- 保持卧室安静、光线柔和,可听轻音乐、泡温水脚促进放松;
- 避免睡前饱食、饮用咖啡因(咖啡、浓茶、巧克力)或酒精,酒精会降低睡眠质量,加重磨牙。
-
减压与心理调节
- 通过冥想、深呼吸训练(如4-7-8呼吸法:吸气4秒→屏息7秒→呼气8秒)缓解日间压力;
- 若因焦虑导致磨牙,可寻求心理咨询,通过认知行为疗法调整情绪状态;
- 正畸前充分了解治疗流程,与医生沟通担忧,减少对未知的恐惧。
-
避免口腔不良刺激
- 若托槽、弓丝刺激黏膜,及时复诊请医生调整或打磨;
- 隐形矫正器选择边缘光滑的品牌,或使用保护蜡覆盖刺激区域;
- 白天避免咬硬物(坚果、冰块)、咬嘴唇、咬笔等习惯。
正畸专科干预(核心措施)
-
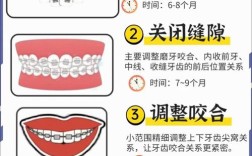
佩戴咬合板(夜磨牙垫)
这是目前最有效的直接干预手段,医生会根据患者情况制作个性化咬合板,通常戴于上颌,通过隔离牙齿直接接触,减少牙釉质磨损、分散咬合力,同时保护矫治器。- 类型选择:软性咬合板(适合初戴或敏感者)或硬性树脂咬合板(耐磨性更好,适合中重度磨牙);
- 佩戴时间:每晚睡前戴入,晨起取出,需定期清洁(用牙膏软刷刷洗,浸泡在假牙清洁液中);
- 更换周期:一般3-6个月,若出现磨损、变形需及时更换。
-
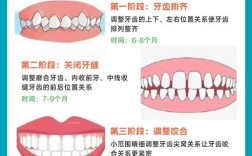
调整正畸方案,消除咬合干扰
- 若因咬合干扰导致磨牙,医生可通过调整弓丝(更换更粗的弓丝、弯制“摇椅弓”)、少量磨改牙尖(选磨)、更换托槽位置等方式,消除早接触点;
- 对于隐形矫正,可通过设计“咬合复位”序列,逐步调整咬合关系。
医疗与物理治疗(辅助措施)
-
物理治疗缓解肌肉紧张
- 睡前用热毛巾敷于耳前(颞下颌关节区)和咀嚼肌(咬肌、翼内肌),每次15-20分钟,促进血液循环;
- 进行肌肉放松训练:如“张口-闭口”缓慢运动(每次10分钟)、按摩咀嚼肌(用指腹轻按咬肌,每次5分钟)。
-
治疗原发病
- 若存在胃食管反流,需服用抑酸药物(如奥美拉唑),睡前3小时避免进食;
- 若怀疑睡眠呼吸暂停综合征,需睡眠监测后使用呼吸机或手术治疗;
- 缺钙患者可补充钙剂(如碳酸钙)和维生素D,调节肌肉神经兴奋性。
-
药物治疗(谨慎使用)
对于严重磨牙且上述方法无效者,可在医生短期使用肌肉松弛剂(如氯唑沙宗)或改善睡眠的药物(如佐匹克隆),但需注意药物依赖性和副作用,不可长期使用。
相关问答(FAQs)
问题1:正畸期间晚上咬牙,需要立即停止矫正吗?
解答:通常不需要立即停止矫正,首先需与正畸医生沟通,明确咬牙原因:若为暂时性咬合干扰(如戴入初期或加力后),医生可通过调整方案改善;若因牙齿移动过程中的生理适应,可先佩戴咬合板观察,只有当咬牙导致严重牙齿松动(Ⅲ度松动)、牙根吸收超过1/3或无法忍受的疼痛时,才可能暂停矫正,但这种情况较少见,关键在于及时干预(如佩戴咬合板、调整咬合),而非盲目停止治疗,以免前功尽弃。
问题2:戴了咬合板后还是磨牙,怎么办?
解答:咬合板主要作用是保护牙齿、减少咬合干扰,但不能完全消除磨牙行为,若戴后仍磨牙,需考虑以下可能:①咬合板适配性不佳:如过厚、过薄或与牙齿不贴合,失去缓冲作用,需医生重新取模制作;②磨牙原因未解除:如存在未处理的咬合高点、精神压力过大或睡眠障碍,需进一步检查并针对性处理;③咬合板磨损:长期使用后咬合板表面被磨平,失去保护效果,一般3-6个月需更换,建议复诊时告知医生具体情况,通过调整咬合板厚度、配合肌肉放松训练或心理干预,综合改善症状。