颞下颌关节是人体唯一连接颅骨和下颌骨的关节,由下颌骨髁突、颞骨关节窝、关节盘及周围韧带、肌肉共同组成,负责完成张口、闭口、咀嚼、说话等复杂运动,其功能正常与否直接影响口腔健康与生活质量,而正畸治疗作为牙齿排列与咬合关系的系统性调整,常与颞下颌关节功能产生密切关联,理解两者间的关系,对制定合理的正畸方案、避免关节损伤至关重要。
颞下颌关节的结构、功能与常见问题
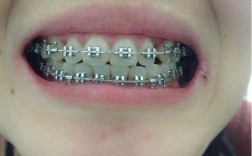
颞下颌关节(TMJ)是一个联动关节,左右关节必须协同运动,关节盘位于髁突与关节窝之间,由纤维软骨构成,可缓冲压力、分散咬合力,确保运动平稳,正常情况下,张口时髁突在关节盘前带动下向前下方滑动,闭口时滑回原位,伴随轻微旋转运动。
当关节盘位置异常(如前移位)、髁突运动受限,或咬合紊乱导致关节负荷过大时,可能引发颞下颌关节紊乱病(TMD),典型症状包括关节区疼痛(耳前区、下颌角)、弹响或杂音(张口时“咔咔”声)、下颌运动偏斜或受限,严重时甚至伴随头痛、耳鸣、颈部不适等,流行病学显示,TMD在成人中患病率约20%-30%,其中咬合异常是重要诱因之一。
正畸治疗与颞下颌关节的相互作用
正畸治疗通过施加持续、轻柔的力,移动牙齿、调整牙弓形态与咬合关系,可能间接影响颞下颌关节功能,这种影响既可能是积极的,也可能因设计不当而带来风险。
正畸对颞下颌关节的潜在影响
-
正面作用:改善咬合紊乱,减轻关节负荷
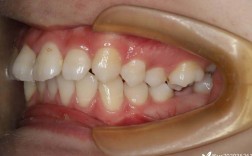
部分患者的TMD由咬合异常引起,如个别牙早接触(咬合时某颗牙先接触,其他牙未接触)、深覆合(上前牙覆盖下前牙过多)、反合(上前牙咬在下前牙内侧)等,这些异常会导致咀嚼时咬合力分布不均,关节长期处于高负荷状态,正畸治疗通过排齐牙齿、建立稳定的咬合接触点(如尖窝交错关系),可使咬合力均匀传递至关节,缓解关节压力,从而改善轻中度TMD症状,对于因后牙缺失导致的咬合紊乱,正畸可通过关闭间隙或调整邻牙位置,重建咬合平衡,减少关节代偿性损伤。 -
潜在风险:设计不当可能加重关节问题
若正畸方案未充分考虑关节状态,可能引发或加重TMD,常见风险包括:- 咬合干扰未及时纠正:治疗中如出现个别牙早接触或咬合高点,可能导致下颌运动轨迹异常,关节盘受力不均,引发疼痛或弹响。
- 牙齿过度移动:如为了排齐牙齿将牙根过度倾斜,或拔牙后未合理调整咬合,可能改变关节原有的受力模式,超出关节的适应范围。
- 垂直距离异常:正畸中若过度压低或伸长牙齿,可能导致颌间垂直距离(上下牙咬合时的垂直距离)改变,关节周围肌肉需重新调整平衡,易出现疲劳和疼痛。
正畸治疗中保护颞下颌关节的核心原则
为避免正畸对颞下颌关节的负面影响,需在治疗前、治疗中、治疗后全程关注关节健康,遵循以下原则:
治疗前全面评估关节状态
正畸前需通过临床检查(关节触诊、听诊、下颌运动范围测量)及影像学检查(关节X线片、MRI)评估关节盘位置、髁突状态及有无骨质破坏,对于存在明显TMD症状(如持续疼痛、张口受限>3cm)的患者,需先联合关节科治疗,待症状稳定后再启动正畸;对于无症状但存在咬合紊乱(如深覆合、锁合)的患者,需在方案设计中重点考虑关节受力调整。
个体化设计咬合方案
正畸目标不仅是排齐牙齿,更需建立“稳定、协调、舒适”的咬合关系,具体措施包括:
- 建立稳定的咬合平面:通过上下颌牙弓形态匹配,确保前后牙咬合力均匀分布,避免单侧过度负荷。
- 避免早接触与干扰:治疗中需定期进行咬合检查,使用咬合纸、 articulation纸发现早接触点,及时调磨。
- 拔牙与非拔牙方案谨慎选择:对于关节适应性较差的患者,优先考虑非拔牙方案(如扩弓、邻面去釉),避免因拔牙导致咬合支点改变;若必须拔牙,需合理设计关闭间隙的方式,防止牙齿倾斜移动影响咬合。
治疗中密切监测关节反应
正畸过程中每3-6个月复查一次,关注患者有无关节疼痛、弹响、张口异常等症状,若出现关节不适,需暂停加力,分析原因(如咬合干扰、牙齿移动过快),调整治疗方案,必要时可佩戴咬合板(如 stabilization咬合板),暂时调整咬合关系,缓解关节压力。
正畸与颞下颌关节协同治疗的案例
以下为常见协同治疗场景的总结:
| 临床场景 | 正畸干预重点 | 关节保护措施 |
|---|---|---|
| 青少年因深覆合伴关节弹响 | 压低上前牙,升高后牙,打开咬合 | 配合前牙区平面导板,引导下颌位置调整,避免关节盘前移加重 |
| 成人因后牙反合致单侧咀嚼疼痛 | 纠正后牙反合,建立双侧咬合平衡 | 治疗前拍摄关节MRI,排除关节盘不可复移位;治疗中避免单侧后牙过度移动 |
| 拔牙矫治后出现关节不适 | 调整咬合高点,确保拔牙区邻牙稳定接触 | 暂停橡皮筋牵引,使用软食,联合热敷缓解关节肌肉紧张 |
常见问题解答(FAQs)
Q1:正畸治疗一定会导致颞下颌关节紊乱吗?
A:并非必然,正畸是否引发TMD取决于个体关节适应性、治疗方案合理性及治疗过程中的监测,研究表明,绝大多数患者在规范正畸治疗后关节功能不受影响,仅少数存在关节潜在风险(如关节盘不可复移位、骨质破坏)或方案设计不当的患者可能出现症状,治疗前全面评估、治疗中精细调整是避免TMD的关键。
Q2:已有颞下颌关节紊乱病的人能做正畸吗?
A:需分情况处理,对于轻中度TMD(如偶尔弹响、无疼痛),可在关节科医生指导下先进行保守治疗(如咬合板、理疗),待症状稳定后启动正畸,且正畸中需密切监测关节反应;对于重度TMD(如持续疼痛、张口受限),应先优先治疗关节问题,待关节功能恢复后再考虑正畸,避免加重病情,正畸方案需选择对关节负荷小的设计(如非拔牙、轻力移动)。
正畸与颞下颌关节功能密切相关,科学的正畸治疗可通过改善咬合紊乱缓解关节问题,而忽视关节状态的治疗则可能带来风险,两者需协同管理,以“功能优先”为核心,才能实现牙齿健康与关节健康的统一。