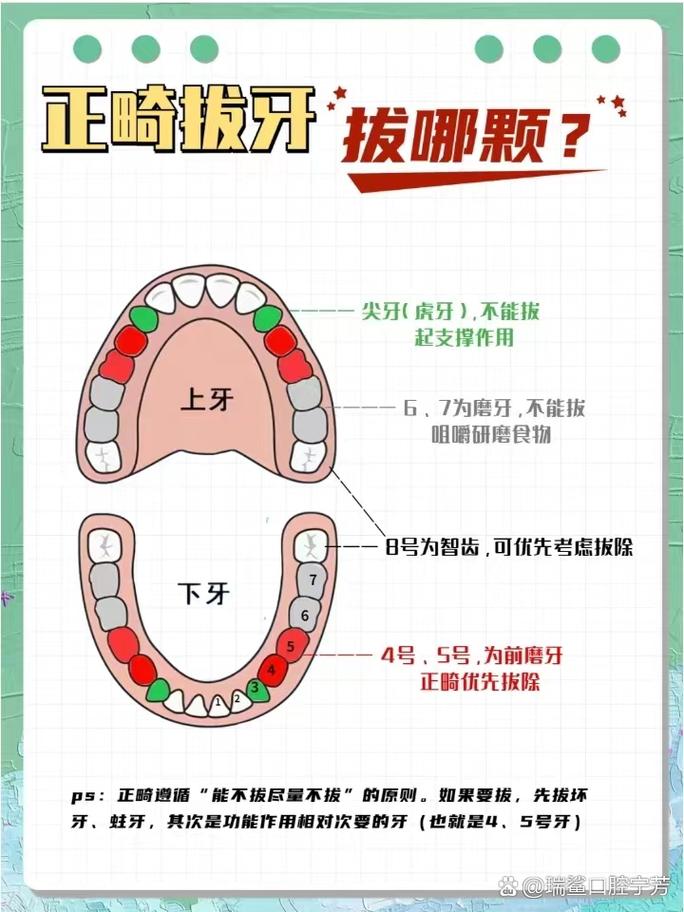
正畸治疗中,拔牙是解决严重牙列拥挤、改善咬合功能及面部美学的重要手段,而“正畸拔牙示意图”作为连接治疗方案与临床实施的桥梁,通过直观的图示化呈现拔牙逻辑、牙齿移动路径及预期效果,为医患沟通、方案设计和治疗监控提供了核心依据,一张完整的正畸拔牙示意图通常包含口腔解剖结构、拔牙位点标记、牙齿移动方向、时间轴及预期效果等核心要素,口腔解剖结构需精准描绘上下颌牙列、牙槽骨及咬合关系,常用牙位编号(如右上第一恒磨牙为“16”)标注牙齿位置;拔牙位点标记通常用红色圆圈或“×”突出显示,常见拔牙模式包括“前磨牙区对称拔牙”(如14-24-34-44)或“磨牙区选择性拔牙”,需根据错颌类型个性化设计;牙齿移动方向则通过不同类型箭头标注,如实线箭头表示计划内收前牙,虚线箭头表示后牙前移,箭头长度与移动距离成正比;时间轴可分阶段(如0-3个月、3-6个月)标注牙齿移动进度,帮助患者理解治疗周期。
在临床实践中,示意图的应用贯穿治疗全程,方案设计阶段,医生需结合X光片(曲面断层片、头颅侧位片)和石膏模型,绘制示意图以评估拔牙数量、位置的合理性,例如对于牙列严重拥挤病例,示意图需清晰展示拔牙后释放的间隙如何用于排齐牙齿;患者沟通时,示意图将复杂的治疗计划转化为直观图像,通过“拔牙前拥挤状态”与“拔牙后排齐效果”的对比,帮助患者理解拔牙的必要性;术后跟踪阶段,示意图需动态更新,标注实际牙齿移动与计划的偏差,如若出现后牙前移不足,可在示意图上调整移动箭头方向,指导后续弓丝更换或牵引力调整。
示意图的制作工具从传统的手绘图谱发展到数字化软件(如Insignia、3D-Ortho),后者可通过CBCT数据生成3D示意图,更精准呈现牙根位置及骨量,示意图中的符号系统需标准化:▷”表示牙齿近中移动,“◁”表示远中移动,“△”表示压低,“▽”表示伸长;不同颜色区分牙齿状态——绿色表示健康稳定,黄色表示移动中,红色需重点关注(如牙根吸收风险),值得注意的是,示意图的绘制需遵循个体化原则:青少年患者需标注生长发育潜力(如颌骨生长方向对牙齿移动的影响),成人患者则需关注牙周条件(拔牙位点需避开骨缺损区);示意图需动态调整,若治疗中出现 unforeseen 情况(如牙根粘连),需及时修改移动路径,避免与实际脱节。
正畸拔牙示意图不仅是医生的治疗蓝图,更是患者理解正畸、参与治疗的重要工具,其科学性与直观性直接影响治疗效果与患者满意度。
相关问答FAQs
Q1:正畸拔牙示意图中,拔牙位点的选择有哪些关键考量?
A1:拔牙位点选择需综合四大因素:①拥挤度:通过“现有牙弓长度-所需牙弓长度”计算,拥挤度>10mm通常需拔牙;②咬合关系:如II类错颌(上颌前突)常拔除上颌前磨牙,III类错颌(下颌前突)可能拔除下颌前磨牙;③面部美学:对于突面型患者,拔牙后前牙内收可改善唇突度;④牙周健康:拔牙位点需选择牙根稳固、无严重骨吸收的牙齿,避免增加治疗风险。

Q2:患者如何通过示意图理解拔牙的必要性?
A2:示意图通过“问题可视化”帮助患者理解:①直观展示拔牙前问题(如拥挤示意图中牙齿重叠、扭转)与拔牙后效果(整齐牙列、正常咬合);②对比拔牙与非拔牙方案的差异,例如非拔牙可能导致“黑三角”、面型恶化,而拔牙方案可规避这些问题;③标注拔牙后牙齿移动的具体路径(如前牙内收、后牙前移),让患者明确“拔牙的间隙如何被利用”,消除“拔牙=少牙”的误解,从而提升治疗配合度。