拔牙矫正牙齿是一种常见的正畸手段,通过合理拔除部分牙齿为其他牙齿的移动提供空间,解决牙齿拥挤、前突、咬合紊乱等问题,其核心在于利用牙齿与牙槽骨之间的生物学改建能力,在持续轻力的作用下,使牙齿在牙槽骨内缓慢、安全地移动至理想位置,这一过程涉及复杂的生物学机制和精细的临床设计,下面将从牙齿移动的生物学基础、移动过程、间隙管理及影响因素等方面详细说明。
牙齿移动的生物学基础:牙槽骨改建的动态平衡
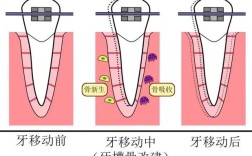
牙齿并非直接“硬性”移动,而是通过牙周膜的介导,带动牙槽骨的吸收与增生实现的,当牙齿受到适当大小的正畸力(通常为50-200g)时,力会通过牙本质小管传递至牙周膜,引发两侧牙周膜的差异性反应:
- 压力侧:牙周膜受压,血管受挤压导致局部缺血,激活破骨细胞,进而使牙槽骨发生“吸收”,为牙齿移动提供空间。
- 张力侧:牙周膜受牵拉,成纤维细胞增殖,刺激成骨细胞形成新骨,填补牙齿移动后留下的间隙,保证牙齿移动的稳定性。
这一“破骨-成骨”的动态平衡过程,本质是牙槽骨的生理性改建,类似于骨骼的修复与重塑,在健康状态下,成年人牙槽骨改建周期约为3-6个月,青少年因代谢旺盛,改建速度更快(约1-2个月),这也是青少年正畸效率较高的原因之一。
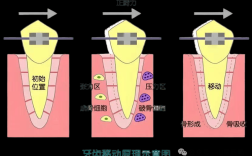
拔牙矫正中牙齿移动的具体过程
拔牙矫正并非“拔一颗牙,挪一颗牙”,而是通过整体设计,让全口牙齿协同移动,关闭拔牙间隙并调整咬合关系,整个过程可分为三个阶段,每个阶段的移动目标和生物学特征各不相同。
(一)初始移动期(0-2周):牙齿的“松动”与“启动**
拔牙后,正畸医生会通过弓丝、托槽等装置对牙齿施加初始力,此时牙齿在牙槽骨内发生轻微倾斜(约0.25-1mm),牙周膜压力侧出现透明性变(血管受压导致的无细胞区),张力侧则开始成纤维细胞增殖,这一阶段患者可能感到牙齿酸胀、轻微松动,属于正常生理反应,通常1周内逐渐适应。
临床意义:此阶段需确保施力适当,若力过大(超过300g),可能导致压力侧骨坏死,延缓移动甚至造成牙根吸收;力过小则无法有效启动骨改建。

(二)加速移动期(2周-6个月):间隙的“实质性关闭**
随着透明性变被清除,压力侧破骨细胞活跃,牙槽骨吸收加速;张力侧新骨形成开始,牙齿进入稳定移动阶段,根据拔牙位置和矫正目标,牙齿移动方向可分为以下几种类型:
| 移动类型 | 目标牙齿 | 移动方向与作用 | 生物学机制 |
|---|---|---|---|
| 前牙内收 | 上/下颌前牙 | 向拔牙间隙方向移动,改善牙齿前突或关闭前牙间隙 | 前牙牙槽骨较薄,移动效率高,需配合支抗控制(如种植钉),防止后牙前移 |
| 后牙前移 | 上/下颌后牙 | 向拔牙间隙方向移动,调整后牙咬合关系,或为前牙内收提供支抗空间 | 后牙牙根粗大,牙槽骨致密,移动速度较慢(约0.5-1mm/月),需持续轻力维持 |
| 垂直向移动 | 磨牙 | 压低或伸长,调整咬合平面(如深覆矫正时压低上颌前牙,伸长下颌后牙) | 压力侧牙槽骨吸收,张力侧牙槽骨增生,需精确控制力矩,避免牙根损伤 |
| 扭转与控根移动 | 单颗倾斜牙齿 | 纠正牙齿扭转(如上颌尖牙)或牙根位置(如唇倾前牙舌向移动,实现“控根”) | 通过托槽槽沟角度和弓丝弯制,施加复合力,使牙冠和牙根按不同方向移动,难度较高 |
此阶段是矫正的核心,医生需定期复诊(4-6周/次)调整弓丝力度,监测牙齿移动速度和方向,若移动偏离设计(如后牙前移过多),需通过加强支抗(如增加颌间牵引、种植钉)进行干预。
(三)精细调整与稳定期(6个月后-结束):位置“固化”与咬合“优化**
当拔牙间隙基本关闭后,牙齿进入精细调整阶段,医生会使用较细的圆丝或方丝,对牙齿的垂直向位置、转矩(牙根唇舌向角度)、邻接触关系进行微调,确保咬合稳定、无早接触(如深覆、深覆盖的完全解除),牙槽骨改建逐渐完成,压力侧骨小梁重建,张力侧新骨矿化,牙齿从“松动”状态恢复至生理性稳固。
矫正结束后,需佩戴保持器(通常为透明保持器或 Hawley 保持器)1-3年,新形成的牙槽骨矿化完全(约需9-12个月),防止牙齿因肌肉力量或咬合习惯复发。
拔牙间隙管理的关键:支抗控制与间隙分配
拔牙矫正的核心矛盾是“间隙需求”与“间隙供给”,而间隙分配是否合理直接影响矫正效果,支抗控制是其中的关键——即“控制不希望移动的牙齿,让需要移动的牙齿达到目标移动量”。
在拔除上颌第一前磨牙(常见拔牙模式)矫正前突时,若支抗不足,后牙会过度前移,导致前牙内收不足、面型改善不佳;反之,若支抗过强,后牙不动,前牙内收过多可能造成“瘪嘴”面型,临床中常通过以下方式控制支抗:
- 口外支抗:如头帽、颈带,通过外部力量抑制后牙前移(多用于青少年);
- 口内支抗:如腭杆、舌弓,将上下颌牙齿连成整体,增强支抗单位;
- 种植支抗:在牙槽骨内植入微型钛钉(支抗钉),直接提供抗力,是目前最精准、高效的支抗方式,可实现“后牙不动,前牙纯内收”。
影响牙齿移动效果的因素
牙齿移动并非“按部就班”,受多种因素影响,需医患共同配合:
- 正畸力的大小与方向:持续轻力是核心,力过大导致牙根吸收、骨坏死;力过小则移动停滞,方向需通过托槽位置、弓丝弯制精确控制,否则牙齿可能倾斜、扭转。
- 患者年龄与骨密度:青少年骨改建活跃,移动速度快;成年人生长停止,骨密度较高,移动较慢,需延长矫正时间。
- 口腔卫生状况:若矫正过程中牙菌斑堆积,导致牙龈炎、牙周炎,牙周膜破坏会阻碍骨改建,甚至造成牙齿“病理性松动”。
- 全身健康:如糖尿病(影响骨愈合)、甲状腺功能异常(影响代谢)等系统性疾病,可能延缓牙齿移动。
相关问答FAQs
问题1:拔牙矫正过程中,牙齿移动速度是越快越好吗?
解答:并非如此,牙齿移动的本质是牙槽骨改建,过快的移动(如超过1mm/月)可能导致压力侧骨坏死、牙根吸收(牙尖变短)或牙龈退缩,正畸医生通过控制力的大小(通常50-150g)和复诊间隔(4-6周),确保牙齿在生理范围内安全移动,青少年因骨改建快,移动速度可能略快于成人,但仍需以“健康”为前提,盲目追求速度反而损害牙齿长期健康。
问题2:拔牙矫正后,拔牙间隙会完全关闭吗?会不会留缝?
解答:在规范的正畸治疗中,拔牙间隙会按设计完全关闭,不留缝隙,关闭间隙的过程是“前牙内收+后牙前移”的协同结果,医生通过弓丝加力、支抗控制,确保间隙均匀分配,若矫正后出现缝隙,通常与以下因素有关:①保持器佩戴不足(新骨矿化未完成,牙齿复发);②口腔卫生差导致牙龈萎缩(“黑三角”);③矫正方案设计偏差(如后牙前移不足),矫正结束后需严格佩戴保持器,并定期复查,可有效避免间隙复发。