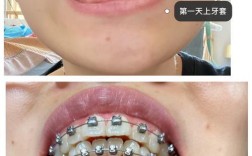
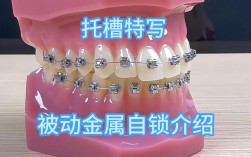
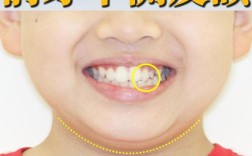
牙齿矫正与拔牙的选择,是正畸治疗中患者最常纠结的问题之一,两者并非“二选一”的对立关系,而是需要根据牙齿畸形的具体类型、程度、颌骨条件以及患者的面部美学需求,由专业正畸医生综合评估后制定的治疗策略,要理解这一问题,首先需要明确牙齿矫正的核心目标:通过移动牙齿位置,建立稳定的咬合关系,改善面部美观,同时保障口腔健康,而拔牙与否,本质上是围绕“空间利用”展开的决策——当现有空间无法满足牙齿排齐、咬合调整的需求时,就需要通过拔牙创造“间隙”,或通过非拔牙方式“挤”出空间。
正畸治疗中“拔牙”与“不拔牙”的核心逻辑
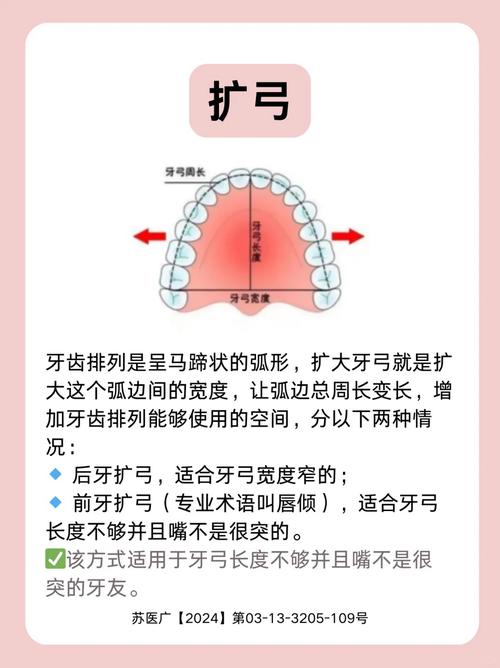
牙齿在口腔内的排列受限于颌骨大小、牙齿数量和牙冠/牙根长度,正常情况下,上下颌各有28-32颗牙齿(含智齿),当颌骨空间不足以容纳所有牙齿时,就会出现“拥挤”;反之,若颌骨空间过大,牙齿则可能“稀疏”,咬合关系异常(如深覆合、深覆盖、反合等)、面部中份或下份前突等问题,也可能需要通过调整牙齿位置来解决,而拔牙与否,取决于能否用最小的创伤实现最佳的治疗效果。

拔牙的底层逻辑:通过拔除部分牙齿(通常为前磨牙,即“双尖牙”),释放“拥挤空间”或“前突内收空间”,牙齿严重拥挤时,拔牙后可将后排牙齿前移,排齐前牙;或通过拔牙间隙,将前牙整体向舌侧移动,改善“龅牙”导致的面部前突。
非拔牙的底层逻辑:通过“拓展空间”或“调整牙齿位置”解决问题,常见方法包括:
- 扩弓:通过装置扩大上颌牙弓宽度,为拥挤牙齿提供横向空间;
- 磨牙远移:使用口外弓、种植钉等,将后牙向远中(后方)移动,为前牙腾出空间;
- 邻面去釉:少量磨除相邻牙齿的邻面釉质(每颗牙磨除0.25-0.5mm,总间隙量通常不超过4mm),增加牙齿排列的“线性空间”。
拔牙与非拔牙矫正的适应症对比
是否拔牙,需基于具体的临床指标,以下通过表格对比两类方法的典型适应症,帮助理解决策依据:
| 评估维度 | 拔牙矫正的典型指征 | 非拔牙矫正的典型指征 |
|---|---|---|
| 牙齿拥挤度 | 上下颌牙齿拥挤量≥8mm(III度拥挤),或存在“锁颌、扭转”等复杂错位 | 拥挤量≤4mm(I度拥挤),或可通过扩弓、邻面去釉解决 |
| Bolton指数不调 | 上下颌牙齿大小比例严重失调(如下颌牙量过大,需拔牙减少下颌牙数) | Bolton指数轻度不调,可通过少量磨改或正畸移动调整 |
| 前牙突度/面型 | 上颌前牙前突(SNB角过大,或上颌突距≥8mm),伴随“凸面型”,嘴唇放松时无法自然闭合 | 轻度前突(突距≤4mm),或面部协调,仅需排齐牙齿无需显著内收 |
| 咬合关系 | 深覆盖(上前牙切端至下前牙唇面的水平距离≥7mm)、深覆合(上前牙盖过下前牙唇面≥1/3)伴拥挤 | 轻度深覆盖/深覆合,无拥挤或拥挤量小,可通过压低前牙、升高后牙改善 |
| 颌骨条件 | 颌骨发育正常或轻度不足,但牙齿量大于骨量(“牙性骨性不调”) | 颌骨发育充足(如儿童替牙期存在“颌骨空间不足”,可通过生长改良增加空间),或牙量骨量匹配 |
| 牙周健康 | 牙周健康(无牙槽骨吸收、牙齿松动),拔牙后能保证剩余牙齿的稳定支持 | 牙周条件较差(如老年人牙槽骨吸收),或需避免创伤性操作 |
治疗流程差异:拔牙“先拔后矫” vs 非拔牙“先矫后调”
拔牙与非拔牙矫正的治疗流程存在显著差异,核心在于“空间”的获取时机和方式:
拔牙矫正:“先拔后矫,间隙定向利用”
拔牙矫正并非“先拔牙再随意移动牙齿”,而是有明确的空间规划:
- 拔牙时机:通常在粘接矫正器前1-2周拔除(多为上下颌第一前磨牙,即“4号牙”),此时拔牙创愈合初期,正畸加力时炎症反应较小,牙齿移动更顺畅。
- 间隙分配:拔牙后的间隙需根据畸形类型分配:拥挤时主要用间隙排齐前牙;前突时主要用间隙内收前牙(内收量通常占间隙的2/3-3/4,剩余1/3-1/4用于调整后牙关系)。
- 治疗周期:一般比非拔牙矫正延长3-6个月,因牙齿需完成“排齐-整平-关闭拔牙间隙-精细调整”四个阶段,尤其是关闭拔牙间隙需较轻、持续的力(约50-100g),避免牙根吸收。
非拔牙矫正:“先试后调,动态评估空间”
非拔牙矫正并非“完全不拔牙”,而是优先尝试无创或微创方法创造空间,且需动态评估效果:
- 空间拓展方法:
- 扩弓:针对上颌牙弓狭窄(如后牙反合),使用“快速扩弓器”(每日加力0.5mm,1-2周完成扩弓),或“慢速扩弓器”(每周加力1mm,持续2-3个月),扩弓量需控制在腭中缝可承受范围内(成人腭中缝融合,扩弓效果有限,需结合种植钉)。
- 磨牙远移:通过“口外弓”(需患者配合每日佩戴10-12小时)或“微种植钉”(植入上颌后牙区牙槽骨,提供持续支抗),将上颌第一磨牙向远中移动,可释放5-8mm间隙。
- 邻面去釉:适用于牙冠宽度略大、轻度拥挤的患者,在牙齿排齐后,用细金刚砂针“磨除”邻面釉质,每颗牙磨除0.25-0.5mm(总磨除量不超过牙齿釉质厚度的1/3),既解决拥挤又不影响牙齿强度。
- 动态调整:非拔牙矫正需在治疗初期(3-6个月)评估空间拓展效果:若扩弓后后牙稳定、无复发,或磨牙远移量足够,则继续非拔牙方案;若空间不足、拥挤复发或咬合未改善,需及时转为拔牙方案(称为“计划性拔牙”)。
专业评估:为什么“不能自己决定是否拔牙”?
正畸治疗是“医学+美学”的综合决策,是否拔牙需基于客观数据和医生经验,而非患者主观意愿,核心评估指标包括:
- 影像学检查:
- 全景片:观察牙根形态、牙槽骨高度、埋伏牙、多生牙;
- 头颅侧位片:分析颌骨位置(SNA、SNB角)、牙齿突度(U1-SN、L1-MP角)、面部软组织凸度(鼻唇角、颏唇角);
- CBCT:复杂病例(如骨性畸形、牙根吸收)需三维评估颌骨空间和牙根位置。
- 模型分析:测量牙齿拥挤量、Bolton指数(上下颌牙量比例)、Spee曲线深度(后牙牙尖高度差)。
- 口外检查:评估面部对称性、唇齿关系(微笑时暴露上牙龈量≤2mm)、颏部形态。
部分患者“牙齿不齐但看起来不凸”,可能属于“骨性前突+牙性拥挤”,需拔牙内收前牙改善面型;而部分“龅牙”患者实际为“牙性前突+颌骨后缩”,可通过非拔牙矫正配合生长改良(如青少年使用功能性矫治器)改善,无需拔牙。
常见误区澄清
-
“拔牙会导致牙齿松动、脱落”?
正确:拔牙是“有计划的去留”,拔除的通常是残根、多生牙或对功能影响小的前磨牙,剩余牙齿在正畸力移动时,牙槽骨会发生“吸收-重建”的生理性改建,只要治疗规范、保持器佩戴到位,牙齿不会比自然牙更松动,相反,严重拥挤的牙齿若不拔牙,强行排齐可能导致牙根吸收、牙龈萎缩,反而增加脱落风险。 -
“拔牙矫正会让脸型变塌、显老”?
正确:拔牙通常拔除位于面中1/3的前磨牙,对下面部高度(下面高)影响极小,相反,前突患者拔牙后前牙内收,可改善“凸嘴”导致的“面中份饱满”,使面部轮廓更协调;部分患者因牙齿拥挤导致“嘴瘪”,拔牙后排齐牙齿反而会改善面型丰满度,是否显老与“牙齿排列整齐度”和“唇部支撑”更相关,而非拔牙本身。
相关问答FAQs
Q1:矫正前必须拍哪些片子?为什么不能只靠肉眼判断?
答:矫正前需拍全景片、头颅侧位片,复杂病例(如骨性畸形、埋伏牙)需加拍CBCT,肉眼只能判断牙齿表面排列情况,无法了解牙根位置(如是否有弯曲、吸收)、颌骨发育情况(如上颌后缩、下颌前突)、牙槽骨健康状况(如是否有骨裂、囊肿),部分患者看似“牙齿拥挤”,实际是上颌骨发育不足,单纯拔牙排齐可能导致面型恶化;而头颅侧位片可测量颌骨角度,指导制定“生长改良+正畸”联合方案,避免盲目拔牙。
Q2:所有拔牙都需要拔4颗吗?拔一颗或两颗可以吗?
答:拔牙数量需根据畸形类型决定,并非必须拔4颗,常见情况包括:
- 拔4颗:上下颌牙齿均严重拥挤,或上下颌前牙均前突,需对称拔除第一前磨牙,平衡前后牙移动;
- 拔2颗:单颌严重拥挤(如下牙列拥挤、上牙列正常),或单颌前突(如下颌前突伴上颌正常),可仅拔除下颌或上颌的前磨牙;
- 拔1颗:极少见,通常因单颗多生牙、残根导致,或邻牙严重倾斜需拔除后为其他牙齿移动提供空间。
具体拔牙数量需通过模型测量、头影分析确定,以“最小拔牙量、最大功能改善”为原则。