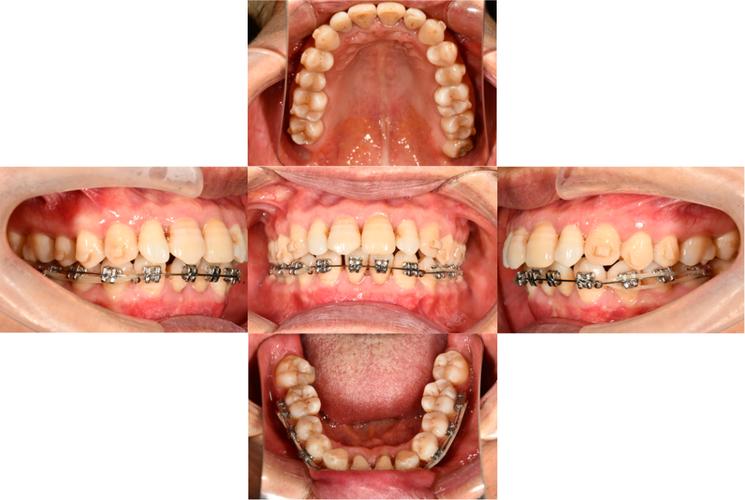
牙周炎是一种常见的口腔慢性炎症性疾病,主要表现为牙龈红肿、出血、牙周袋形成、牙槽骨吸收以及牙齿松动等,其核心病因是牙菌斑和牙结石长期堆积引发的牙周支持组织破坏,牙齿矫正(正畸治疗)则是通过施加持续、轻柔的生物力学力量,引导牙齿在牙槽骨内移动,从而达到排列整齐、改善咬合的目的,牙周炎患者是否能够进行牙齿矫正?这一问题需要结合牙周炎的严重程度、控制情况以及个体差异综合判断,并非一概而论,但核心原则是“先治牙周,再正畸”,且整个过程需在牙周医生和正畸医生的密切协作下进行。
牙周炎与牙齿矫正的关联:风险与前提
牙齿移动的生物学基础是牙槽骨的改建——当牙齿受到外力时,压力侧牙槽骨吸收,牵引侧牙槽骨新生,从而实现牙齿位置的改变,这一过程依赖于健康的牙周组织,包括完整的牙龈附着、足够的牙槽骨支持以及无炎症的牙周环境,而牙周炎患者的牙周组织存在慢性炎症,牙槽骨已发生吸收,若在炎症未得到控制的情况下强行正畸,可能加剧以下风险:
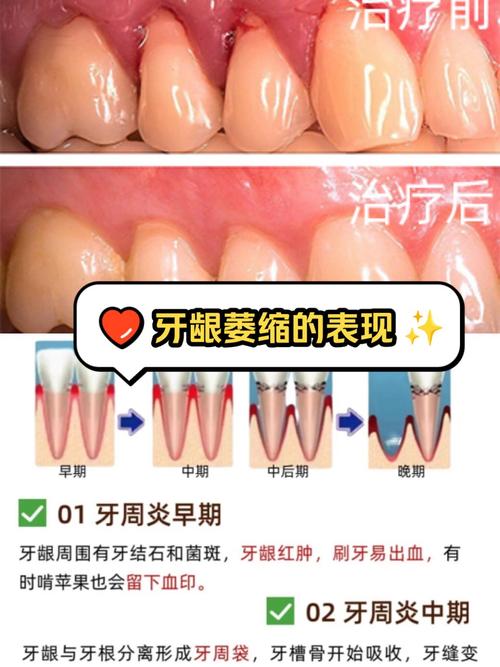
- 牙周破坏加重:炎症状态下,牙槽骨对矫治力的耐受力降低,压力侧骨吸收可能超过生理范围,导致牙齿松动度增加,甚至脱落。
- 感染扩散:牙周袋内存在大量致病菌,矫治器(如托槽、弓丝)的放置可能增加菌斑堆积,进一步诱发或加重牙周炎症,甚至逆行感染牙根尖周组织。
- 治疗效果不佳:松动的牙齿在移动过程中难以稳定,易出现复发,无法达到理想的矫正目标。
牙周炎并非牙齿矫正的绝对禁忌症,但前提是牙周炎症得到有效控制,牙周组织处于稳定状态,国际口腔正畸学会(WSO)建议,牙周炎患者正畸前需进行系统的牙周治疗,并将牙周维护贯穿正畸全程。
不同牙周炎阶段的矫正可行性
根据牙周炎的严重程度(通常附着丧失≥3mm且牙槽骨吸收超过根长1/3为中度,≥5mm且吸收超过根长1/2为重度),矫正的可行性和治疗方案存在显著差异:
轻度牙周炎(牙龈炎或早期牙周炎)
- 牙周状况:牙龈轻度红肿出血,牙周袋深度≤3mm,牙槽骨吸收不超过根长1/3,牙齿无明显松动。
- 矫正可行性:可行,但需先进行基础牙周治疗,包括龈上洁治(洗牙)、龈下刮治清除牙结石和菌斑,配合口腔卫生指导(正确刷牙、使用牙线/冲牙器等),待牙龈炎症消退、牙周探诊出血指数(BI)≤25后,可开始正畸治疗。
- 注意事项:正畸过程中需缩短复诊间隔(如每1-2个月复查一次牙周),加强菌斑控制,必要时使用抗菌漱口水(如氯己定),避免矫治器成为菌斑滞留的载体。
中度牙周炎
- 牙周状况:牙周袋深度4-6mm,牙槽骨吸收至根长1/3-1/2,可能出现牙齿Ⅰ-Ⅱ度松动,可有牙龈退缩。
- 矫正可行性:可行,但需系统的牙周预备治疗,除基础洁治、刮治外,可能需牙周手术(如翻瓣术、骨成形术)清除深部病灶,促进牙周组织再生,待牙周袋深度≤3mm、牙槽骨吸收稳定(连续3个月复查骨吸收无进展)、松动度改善后,方可启动正畸。
- 注意事项:正畸需采用“轻力矫治”原则,避免使用过大力量(如每颗牙齿施加力量≤50g),优先移动牙齿整体而非单独倾斜,减少牙根吸收风险,必要时可配合牙周夹板固定松动牙,移动过程中密切监测牙槽骨变化(通过X线片评估)。
重度牙周炎
- 牙周状况:牙周袋深度≥6mm,牙槽骨吸收超过根长1/2,牙齿Ⅲ度松动,牙龈退缩明显,可能伴有牙根暴露或牙齿移位(如扇形移位、牙间隙增大)。
- 矫正可行性:谨慎评估,部分患者不适合正畸,若牙槽骨吸收严重、支持组织不足,强行正畸可能导致牙齿脱落,若患者有强烈矫正需求,需满足以下条件:
- 牙周炎症得到彻底控制,牙周袋深度≤4mm;
- 剩余牙槽骨能够提供足够支持(如根分叉区有骨间隔);
- 患者依从性好,能严格坚持口腔卫生维护和牙周复查。
- 治疗策略:优先考虑牙周再生治疗(如引导组织再生术、骨移植术),必要时拔除无法保留的患牙(如松动度Ⅲ度、牙槽骨吸收至根尖),对剩余牙齿进行固定或牙周夹板稳定,再以“改善咬合、促进稳定”为矫正目标(而非单纯排齐),避免过度移动牙齿。
牙周炎患者矫正的关键步骤与注意事项
正畸前的牙周准备(“治牙周”是核心)
- 全面牙周评估:包括牙周探诊(测量袋深度、附着丧失、出血指数)、X线片(曲面断层、根尖片评估牙槽骨吸收程度)、咬合检查等,明确牙周炎类型和严重程度。
- 系统性牙周治疗:
- 基础治疗:洁治、刮治、根面平整,消除菌斑和牙石刺激;
- 药物治疗:局部使用抗菌药物(如米诺环素凝胶)或全身抗生素(针对侵袭性牙周炎);
- 手术治疗:中重度患者需行牙周手术,如翻瓣术、骨移植术、牙龈成形术等,重建牙周附着;
- 维持治疗:牙周炎症控制后,需定期复查(每3-6个月一次),进行预防性洁治,防止复发。
正畸中的牙周维护(“防复发”是重点)
- 矫治器选择:优先选择利于清洁的矫治方式,如自锁托槽(减少弓丝与托槽的摩擦,便于清洁)、隐形矫正(可摘戴,便于刷牙和使用牙线),避免传统托槽周边菌斑堆积。
- 加力控制:严格遵循“轻力、间歇”原则,每次复诊调整力量时需结合牙周探诊和松动度评估,避免“急于求成”。
- 口腔卫生强化:正畸期间需使用正畸专用牙刷(如小头牙刷)、牙间刷、冲牙器,彻底清洁托槽周围和牙缝;每日至少使用一次含氟牙膏,预防龋齿;必要时每3个月进行一次专业牙周洁治。
- 定期牙周监测:正畸期间每1-2个月复查牙周状况,包括探诊深度、出血指数、牙齿松动度,每年拍摄X线片观察牙槽骨变化,若出现牙周炎症加重(如探诊出血增加、袋深度加深),需暂停正畸,先治疗牙周。
正畸后的牙周巩固(“防复发”是长期目标)
- 保持器选择:建议使用可摘式透明保持器或 Hawley 保持器,便于日常清洁和牙周维护;避免固定式保持器(若牙周状况不稳定,可能增加菌斑滞留风险)。
- 终身牙周维护:矫正结束后,患者需坚持每天认真刷牙、使用牙线,并每3-6个月进行一次牙周复查和洁治,尤其是中重度牙周炎患者,需终身进行牙周维护,防止牙周炎复发和牙齿移位。
牙周炎矫正的预后与风险控制
牙周炎患者正畸的预后主要取决于牙周炎的控制效果和患者的依从性,若牙周炎症稳定、口腔卫生良好,多数患者可达到牙齿排列整齐、咬合改善的目标,且长期效果稳定;反之,若牙周炎未得到有效控制或患者忽视口腔卫生,可能出现牙槽骨进一步吸收、牙齿松动甚至脱落等严重后果。
为降低风险,需建立“牙周-正畸联合治疗”模式:牙周医生负责控制炎症、维护牙周健康,正畸医生负责制定矫治方案、控制牙齿移动速度和力量,两者定期沟通(如每3个月召开一次病例讨论会),根据牙周状况动态调整治疗计划,患者需充分认识牙周维护的重要性,主动配合治疗,避免因“重矫正、轻牙周”导致治疗失败。
不同牙周炎阶段的矫正可行性总结(表格)
| 牙周炎阶段 | 牙周状况特征 | 矫正可行性 | 治疗前准备 | 矫正中注意事项 | 预后评估 |
|---|---|---|---|---|---|
| 轻度 | 牙龈红肿出血,袋深≤3mm,骨吸收<根长1/3 | 可行 | 基础洁治、刮治,口腔卫生宣教 | 缩短复诊间隔,加强菌斑控制 | 良好,若维护得当可长期稳定 |
| 中度 | 袋深4-6mm,骨吸收根长1/3-1/2,Ⅰ-Ⅱ度松动 | 可行 | 系统牙周治疗(含手术),骨再生 | 轻力矫治,监测牙槽骨变化 | 取决于牙周稳定性,需严格终身维护 |
| 重度 | 袋深≥6mm,骨吸收>根长1/2,Ⅲ度松动 | 谨慎评估 | 拔除患牙,牙周再生治疗,稳定松动牙 | 以改善咬合为目标,避免过度移动 | 风险高,部分患者可能不适合矫正 |
相关问答FAQs
Q1:牙周炎矫正后牙齿会更容易松动吗?
A:牙周炎患者矫正后牙齿松动风险与牙周控制情况直接相关,若正畸前牙周炎症已得到有效控制,正畸中采用轻力矫治并加强牙周维护,牙齿移动过程中牙槽骨会生理性改建,矫正后牙齿松动度可恢复正常;反之,若牙周炎未控制好,强行正畸可能导致牙槽骨过度吸收,牙齿松动度增加,甚至脱落,矫正后需坚持终身牙周维护,定期复查,以保持牙齿稳定。
Q2:牙周炎矫正需要比普通人更长时间吗?
A:是的,牙周炎患者矫正周期通常比牙周健康者长,主要原因包括:①正畸前需进行3-6个月的牙周预备治疗,待炎症稳定后才能开始;②矫正过程中需缩短复诊间隔(每1-2个月一次),频繁监测牙周状况,必要时暂停正畸治疗牙周;③采用轻力矫治,牙齿移动速度较慢(每月移动约0.5-1mm,健康者约1mm),总体而言,牙周炎患者矫正周期可能延长6-12个月,具体时间取决于牙周炎严重程度和治疗反应。