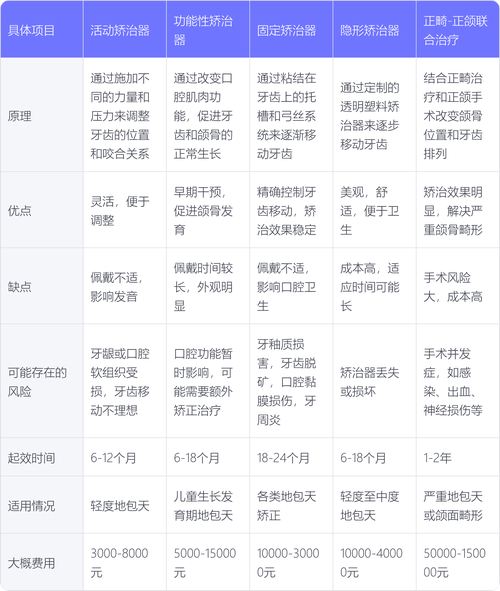
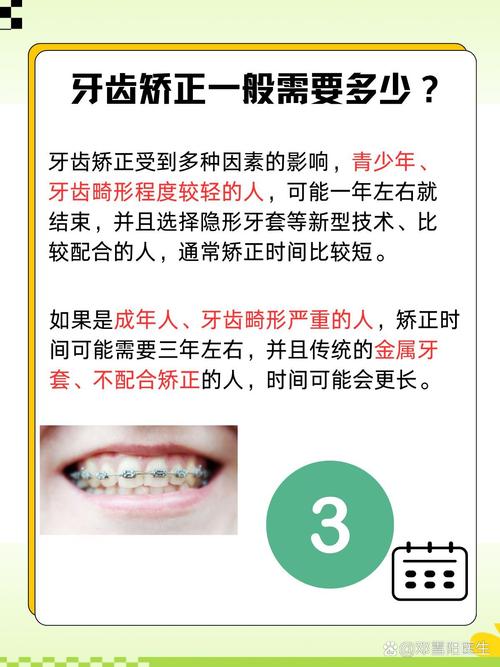
牙齿矫正并非青少年的专属权利,随着正畸技术的进步和人们对口腔健康美观需求的提升,越来越多成年人甚至中老年人加入矫正行列,但“矫正牙齿的最迟年龄”这一问题,并没有绝对统一的答案,它受到错颌畸形类型、颌骨发育状态、牙周健康状况、全身身体状况及患者矫正意愿等多重因素的综合影响,要理解这一点,需从牙齿移动的生物学基础、不同年龄段的矫正特点及关键限制因素等维度展开分析。
牙齿矫正的生物学基础:年龄并非绝对限制
牙齿矫正的核心原理是通过施加持续、轻柔的外力,引导牙齿在牙槽骨内缓慢移动,最终达到排列整齐、咬合协调的目标,这一过程的实现依赖于牙槽骨的改建能力:当牙齿受到外力时,牙槽骨一侧会发生吸收,另一侧则新生骨组织,从而为牙齿移动提供空间,从生物学角度看,只要牙槽骨具备改建能力,牙齿就能移动,而牙槽骨的改建能力并非随年龄增长完全消失——儿童和青少年因处于生长发育高峰期,骨改建速度快,矫正效率高;成年人骨改建速度虽减慢,但只要牙周健康,仍能实现牙齿移动,只是矫正周期可能相对延长。“年龄”本身并非矫正的“禁区”,关键在于是否存在阻碍矫正的病理因素。

不同年龄段的矫正特点与“最迟年龄”的相对性
儿童期与青少年期:矫正的“黄金窗口”,但非唯一时机
这一阶段(通常指3岁至18岁)是颌骨和牙齿生长发育的关键期,尤其是混合牙列期(7-10岁)和恒牙列早期(12-14岁),对于功能性错颌畸形(如反颌“地包天”、锁颌、严重的深覆颌深覆盖)或骨性畸形(如下颌后缩、上颌前突),早期可通过生长改良治疗(如功能矫治器、扩弓装置等)引导颌骨正常发育,避免畸形加重,甚至减少成年后正畸-正颌联合治疗的风险,反颌畸形若在3-5岁乳牙期不及时干预,可能导致下颌发育过度、上颌发育不足,成年后矫正难度显著增加。
但需明确:青少年期并非“最迟”矫正时间,而是“最佳”时间——此时矫正效率高,可利用生长潜力简化治疗,若错过,成年后仍可通过正畸改善,只是可能需要更复杂的手段(如正畸-正颌联合治疗)。
成年期(18-65岁):矫正的“主流人群”,无绝对年龄上限
成年后,颌骨已停止发育,牙槽骨改建速度减慢,但只要牙周健康(无严重的牙槽骨吸收、牙龈萎缩等),牙齿仍能正常移动,成年人矫正的目标与青少年有所不同:除排齐牙齿、改善咬合外,更注重功能与美观的平衡,例如修复前正畸(为种植牙、烤瓷牙开辟间隙)、改善颞下颌关节紊乱症状、纠正因牙齿不齐导致的口腔清洁困难(从而降低龋病、牙周病风险)等。
临床中,40岁、50岁甚至60岁以上成年人矫正并不少见,一位55岁患者因牙齿缺失导致邻牙倾斜,影响种植牙修复,可通过正畸将倾斜牙齿直立,为种植创造条件;一位60岁患者因深覆颌导致下切牙磨损、牙龈萎缩,通过矫正打开咬合,可缓解牙齿进一步磨损,从“矫正可行性”角度看,成年人没有绝对的“最迟年龄”,只要牙周健康、全身状况允许(如未控制严重的糖尿病、心脏病、骨质疏松等),均可进行矫正。
中老年期(65岁以上):需谨慎评估,但并非“禁忌”
进入中老年后,牙齿和牙周组织会出现增龄性变化:牙槽骨骨量减少、牙龈萎缩、牙齿松动度增加,部分患者可能伴有牙列缺损、义齿修复等情况,此时矫正需更谨慎评估,但并非绝对禁忌,对于部分牙列缺损的患者,可通过正畸关闭间隙,避免佩戴活动义齿的不适;对于牙周病经治疗后病情稳定的患者,可通过正畸改善牙齿排列,利于清洁,控制牙周炎进展。
但需注意:中老年矫正需优先考虑牙周健康状况,若存在活动性牙周炎、牙槽骨吸收超过根长1/3等情况,需先控制牙周炎症,待病情稳定后再评估矫正可行性;矫正力需更轻柔,避免加重牙齿松动;同时需与口腔修复科、牙周科等多学科协作,确保矫正效果与长期口腔健康。
影响“最迟年龄”的关键因素:比年龄本身更重要
“矫正牙齿的最迟年龄”并非一个固定数值,而是取决于以下核心因素:
牙周健康状况
牙周是牙齿移动的“土壤”,若存在牙周炎、牙槽骨吸收、牙龈萎缩等问题,牙齿移动过程中可能出现骨吸收加重、牙齿松动甚至脱落,牙周健康是矫正的前提——成年人矫正前需进行全面的牙周检查(包括牙周探诊、X光片等),若存在牙周病,需先接受系统治疗(如洁治、刮治、牙周手术等),待牙周指标(如探诊深度、出血指数、附着丧失)稳定后再开始矫正。
错颌畸形的类型与严重程度
- 牙性畸形:仅牙齿排列不齐(如拥挤、间隙、扭转),与颌骨发育无关,任何年龄均可矫正,成年人也能取得良好效果。
- 骨性畸形:由颌骨发育异常导致(如上颌前突、下颌后缩、双颌前突),青少年可通过生长改良治疗调整,成年人则需正畸-正颌联合治疗(通过正畸移动牙齿,手术调整颌骨位置),最迟年龄”取决于患者的全身状况和手术耐受度,而非年龄本身。
- 功能性畸形:由不良口腔习惯(如口呼吸、咬唇)导致,若在青少年期及时纠正不良习惯,可避免发展为骨性畸形;成年人矫正需先去除病因,再通过正畸改善咬合。
全身健康状况
全身性疾病可能影响矫正安全性和效果:
- 未控制的糖尿病:易导致感染难愈、牙周加重;
- 严重的心血管疾病:矫正过程中的紧张、疼痛可能诱发不适;
- 骨质疏松症:可能影响牙槽骨改建,增加牙齿移动风险;
- 长期服用抗凝药物(如阿司匹林):可能增加牙龈出血风险。
此类患者需在相关科室医生评估、病情控制稳定后再考虑矫正。
患者的配合度与矫正意愿
成年人矫正需高度配合,如严格佩戴矫治器(尤其是隐形矫正)、保持口腔卫生、定期复诊等,若患者配合度低(如无法坚持佩戴、忽视口腔清洁),可能导致矫正失败;矫正需一定时间和经济投入,患者需有明确的矫正意愿和合理的预期(如了解矫正可能的效果、风险、周期等)。
不同年龄段矫正适宜性与注意事项总结
为更直观展示不同年龄段的矫正特点,可通过表格对比:
| 年龄阶段 | 适宜性 | 主要目标 | 注意事项 |
|---|---|---|---|
| 乳牙期(3-5岁) | 功能性畸形(如反颌)需早期干预 | 破除不良习惯、引导颌骨发育 | 需儿童配合,避免过度治疗 |
| 混合牙列期(7-10岁) | 骨性畸形、功能性畸形 | 利用生长潜力改良颌骨、引导恒牙萌出 | 需定期观察,把握治疗时机 |
| 恒牙列早期(12-14岁) | 错颌畸形高发期,各类牙性、骨性畸形 | 排齐牙齿、调整咬合、利用生长潜力 | 矫正效率高,是“黄金期” |
| 成年期(18-65岁) | 各类牙性畸形、部分骨性畸形 | 改善美观、功能、修复前准备 | 需重点评估牙周、全身状况,周期可能延长 |
| 中老年期(65岁以上) | 牙周稳定者,可考虑改善排列、辅助修复 | 控制牙周炎、利于清洁、辅助修复 | 需多学科协作,力量轻柔,优先考虑功能 |
没有“最迟年龄”,只有“是否适合”
牙齿矫正的最迟年龄并非一个固定的数字,而是一个“个体化评估”的结果,从青少年到中老年,只要牙周健康、全身状况允许、患者配合度高,均可通过矫正改善牙齿排列和咬合功能,关键在于:
- 早期干预:青少年期把握生长潜力,简化治疗;
- 全面评估:成年人矫正前需进行牙周、口腔、全身检查,排除禁忌;
- 合理预期:了解矫正可能的效果、风险及周期,与医生充分沟通;
- 多学科协作:中老年或有复杂口腔问题者,需联合牙周科、修复科等共同制定方案。
与其纠结“最迟年龄”,不如关注“是否适合”——只要口腔和身体状况允许,任何时候开始矫正都不晚,都能为口腔健康和生活质量带来积极改善。
相关问答FAQs
Q1:成年人矫正牙齿会不会太晚?有年龄限制吗?
A:成年人矫正没有绝对的年龄限制,只要牙周健康、无全身性疾病禁忌(如未控制的糖尿病、严重心血管病等),任何年龄均可进行矫正,成年人矫正周期可能比青少年略长(因骨改建速度较慢),但可通过数字化正畸技术(如隐形矫正、自锁托槽)提高舒适度和效率,矫正目标除排齐牙齿外,更注重功能与美观的平衡,如修复前正畸、改善关节问题等,因此成年后矫正同样能取得良好效果。
Q2:中老年人牙齿已经松动,还能矫正吗?
A:中老年人牙齿松动需谨慎评估,但并非绝对禁忌,牙齿松动多由牙周炎、牙槽骨吸收导致,若松动度在生理范围内(Ⅰ度松动),且经牙周治疗后病情稳定(无出血、无骨吸收进展),可在医生指导下进行轻力矫正,通过改善牙齿排列减轻咬合创伤,利于牙周健康恢复,若松动度较大(Ⅱ度以上),或存在严重牙槽骨吸收,则需先控制牙周炎症,必要时结合牙周手术,待牙齿稳定后再评估矫正可行性,且需采用更轻柔的矫正力,避免加重松动。



