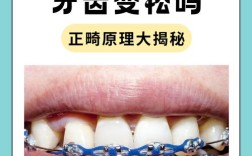
矫正牙齿的过程远不止是排列牙齿的物理移动,更是一个涉及口腔内多种组织与材料相互作用的动态生物学过程,相场”作为这一过程的核心环境,直接影响矫正的效率、稳定性及口腔长期健康,所谓“相场”,在正畸领域可理解为牙齿及其周围牙周组织(包括牙槽骨、牙周膜、牙龈)、矫治器材料、口腔微生态等共同构成的动态平衡系统,各要素通过生物力学与生物学信号的相互作用,协同调控牙齿移动的方向、速度及组织改建,理解并维护相场的平衡,是成功矫正的关键。
相场的核心组成要素包括牙周组织、矫治器材料及口腔微生态三大类,三者缺一不可,牙周组织是牙齿移动的“土壤”,其中牙槽骨负责承受并传递矫治力,在压力侧发生骨吸收,张力侧促进新骨形成,这一改建过程依赖于牙周膜中成骨细胞、破骨细胞的活性调控;牙周膜则作为“信号传导器”,感受机械力刺激并将生物信号转化为细胞反应;牙龈形态与附着状态则影响口腔封闭性,防止食物嵌塞和细菌入侵,矫治器材料是相场中的“外部干预者”,其生物相容性、机械性能及表面特性直接影响组织反应:传统金属托槽强度高但可能引发金属过敏,陶瓷托槽美观但脆性较大,隐形矫治器材料需兼具弹性与透气性,以减少对牙龈的刺激,口腔微生态则是相场的“环境调节者”,健康状态下,唾液中的溶菌酶、免疫球蛋白与菌群形成动态平衡,而矫正期间托槽、弓丝等装置易堆积食物残渣,若清洁不当,可能导致致龋菌(如变形链球菌)过度增殖,引发龋齿或牙龈炎,破坏相场稳定。
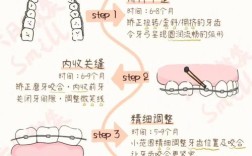
相场的平衡状态对矫正效果的影响贯穿始终,从生物力学角度看,矫治器施加的力需通过相场传递至牙周组织,若患者存在牙周炎(牙槽骨吸收、牙周袋加深),力的传导效率会显著下降,甚至加重骨破坏,导致矫正时间延长或失败;从生物学角度看,骨改建效率受相场中营养供应(如血液中的钙、磷浓度)及生长因子(如BMP、TGF-β)调控,维生素D缺乏或糖尿病患者常因骨代谢异常,出现牙齿移动缓慢,相场的稳定性还决定矫正后的复发风险:若牙龈萎缩导致牙根暴露,或牙槽骨改建不充分,牙齿在去除矫治器后易回到原始位置,这也是为什么正畸医生常强调“保持器的重要性”——保持器的作用正是帮助相场在新位置达到稳定平衡。
维护相场健康需从日常护理与专业干预两方面入手,日常护理中,正畸患者需使用正畸专用牙刷(如小头软毛牙刷)配合牙缝刷、冲牙器,彻底清洁托槽周围及牙缝,避免菌斑堆积;饮食上减少黏性食物(如口香糖、软糖),防止矫治器脱落或食物嵌塞,专业干预方面,矫正前需进行全面牙周检查,治疗 existing 牙周炎;矫正期间每3-6个月复查,评估牙龈健康、牙槽骨密度及牙齿移动进度,必要时调整矫治力;材料选择上,对金属过敏者可选用陶瓷托槽或隐形矫治器,牙龈敏感者则优先考虑表面光滑的矫治器,减少黏膜刺激,全身因素同样不可忽视,控制血糖、补充钙剂及维生素D,能为相场中的骨改建提供良好支持。
临床研究显示,矫正前牙周健康的患者,平均矫正时间可缩短3-6个月,且并发症(如牙龈萎缩、牙根吸收)发生率降低40%以上;而忽视相场维护的患者,即使牙齿排列整齐,也可能因牙周问题导致矫正效果不稳定,矫正牙齿不仅是“排齐”的过程,更是对口腔相场这一复杂系统的精细调控,唯有医患协同,兼顾生物力学与生物学平衡,才能实现健康、稳定、美观的理想矫正效果。
相关问答FAQs:
-
矫正期间牙龈肿痛是相场失衡的表现吗?如何处理?
答:矫正期间牙龈肿痛可能是相场失衡的信号,常见原因包括菌斑堆积引发牙龈炎、矫治器边缘刺激牙龈或牙周炎急性发作,处理方法:首先加强口腔清洁,使用正畸牙刷、牙缝刷彻底清洁托槽周围,可配合含氯己定的漱口水抑制细菌;若肿痛持续且伴有牙龈出血、牙周溢脓,需及时复诊,医生可能调整矫治器边缘或进行专业牙周治疗(如龈下刮治),若存在牙周炎,需先控制炎症再继续矫正,避免加重骨吸收。 -
隐形矫治器相比传统托槽,对相场的影响有哪些优势?
答:隐形矫治器对相场的优势主要体现在三个方面:一是生物相容性更佳,材料为医用高分子树脂,表面光滑,极少引发金属过敏或黏膜溃疡;二是口腔清洁更便利,可自行摘戴,便于彻底刷牙和使用牙线,减少菌斑堆积,降低龋齿和牙龈炎风险;三是力学刺激更温和,隐形矫治器通过持续轻力移动牙齿,对牙周膜的压力分布更均匀,骨改建过程更平缓,对牙槽骨和牙龈的损伤较小,尤其适合牙周敏感或对美观要求高的患者,但需注意,隐形矫治器依赖患者佩戴依从性,若每日佩戴时间不足(<20小时),可能影响相场中的牙齿移动效率。