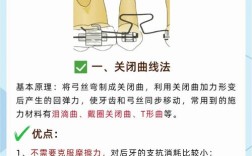
术前准备与评估
初诊咨询与病史采集
医生会全面了解患者的全身健康状况(如糖尿病、骨质疏松症)、用药史(抗凝药物需提前调整)、过敏史及吸烟习惯,同时记录主诉需求(单颗/多颗缺失、全口无牙等),初步判断可行性。
| 检查项目 | 目的 |
|---|---|
| 临床视诊+探诊 | 观察余留牙稳定性、牙龈炎症程度、邻牙倾斜情况 |
| 全景X光片 | 评估骨量、窦腔位置、下齿槽神经管走向 |
| CBCT三维成像 | 精确测量可用骨高度≥8mm、宽度≥5mm,规划种植体型号及角度 |
| 血常规+凝血功能 | 排除感染风险,监测血小板计数 |
| 数字化微笑设计 | 模拟术后效果,确定种植体三维位置与最终修复体形态 |
治疗方案制定
根据检查结果选择合适方案:①即刻种植(拔牙同期植入);②延期种植(等待3-6个月骨改建);③复杂病例需结合上颌窦提升术或GBR(引导骨再生术)。
一期手术——种植体植入
局部麻醉
采用浸润麻醉或神经阻滞麻醉,常用含肾上腺素的利多卡因延长麻醉时效并减少出血,对紧张患者可辅以笑气镇静或静脉镇静。
切开翻瓣
沿牙槽嵴顶作水平切口,锐性分离黏骨膜瓣,充分暴露术区,注意保护颏神经免受损伤。
预备种植窝
使用系列钻针逐级扩孔:定位钻→先锋钻→扩孔钻→成形钻,全程持续生理盐水冷却降温,避免产热损伤骨细胞,终末钻孔直径需比种植体小0.5-1mm以保证初期稳定性。
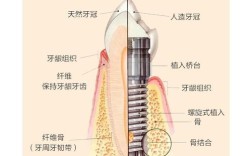
植入种植体
将预选的钛合金种植体缓慢旋入预备好的窝洞,扭矩控制在35Ncm以内防止过度挤压导致骨坏死,部分品牌支持即刻负重技术时可直接连接临时基台。
闭合创口
冲洗术区后分层缝合黏膜瓣,放置胶原蛋白塞保护伤口,必要时给予抗生素预防感染。
关键参数示例:诺贝尔Biocare种植系统推荐初期插入扭矩≥20Ncm,ISQ值>65视为良好初期稳定性。
骨结合期管理
愈合阶段
传统方案需等待3-6个月使种植体与周围骨形成直接结合(Osseointegration),期间禁止佩戴义齿压迫术区,建议软食饮食。
拆线复查
术后7-10天拆除缝线,检查有无感染迹象,若出现红肿渗液需及时清创处理。
影像学验证
术后3个月拍摄根尖片确认骨结合质量,可见连续阻射线条环绕种植体颈部。
二期手术——基台连接
二次开窗
局麻下切除覆盖螺丝上方的小范围黏膜,暴露种植体顶端,此步骤适用于非埋入式愈合设计的系统。
安装转移杆
将印模帽固定于种植体上,制取精准硅橡胶印模送至技工室,部分数字化流程可直接口扫建模。
选择基台类型
根据穿龈轮廓需求选用直发基台、角度基台或个性化基台,角度基台可纠正超过15°的偏差,但需注意软组织管理。
修复体制作与戴入
模型设计与蜡型试戴
技师依据工作模型雕刻蜡型,临床试戴时重点检查邻接关系、咬合平面及美学效果,数字化切削设备可将误差控制在50μm以内。
材料选择
| 修复体类型 | 优势 | 适用场景 |
|---|---|---|
| 氧化锆全瓷冠 | 生物相容性好,透光率接近天然牙 | 前牙美学区 |
| 钴铬合金烤瓷冠 | 强度高,价格适中 | 后牙功能区 |
| PMMA树脂临时冠 | 快速制作,便于调整咬合 | 过渡期使用 |
最终粘接
使用双固化树脂水门汀粘接,光照固化后去除多余粘接剂,调整咬合至轻接触状态,避免早接触导致的机械并发症。
术后维护与随访
日常护理指导
教导患者使用冲牙器清洁种植体周围,配合含氯己定漱口水控制菌斑,戒烟可显著降低种植体周围炎发生率。
定期复查计划
| 时间节点 | |
|---|---|
| 术后1周 | 拆线,评估伤口愈合 |
| 术后3个月 | X线片查骨吸收情况 |
| 每年1次 | 咬合检查、洁治、菌斑染色显示 |
并发症处理
- 早期失败(<6个月):多因感染或初始稳定性不足,需取出种植体刮治后重新植入。
- 晚期失败(>1年):常伴种植体周围炎,表现为垂直向骨吸收>2mm,可通过激光治疗联合局部用药控制。
相关问答FAQs
Q1: 哪些情况下不适合做种植牙?
A: 绝对禁忌证包括严重心血管疾病无法耐受手术、未控制的糖尿病(HbA1c>8%)、头颈部放疗史导致的颌骨坏死风险、重度磨牙症患者,相对禁忌证如吸烟者需承诺戒烟,免疫抑制患者需严格评估感染风险。
Q2: 种植牙能用多久?如何延长使用寿命?
A: 临床数据显示10年存活率约95%,妥善维护可达20年以上,关键在于:①每日两次正确刷牙+牙线清洁;②每半年专业洁治;③避免咬硬物(如坚果壳);④控制夜磨牙习惯,最新研究表明,定期使用0.12%氯己定凝胶可降低37%的种植