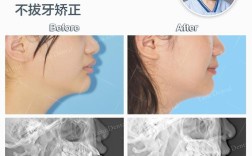
看到您提出“种植牙疑难征集”的需求,我能感受到您可能正在面临一些复杂的口腔问题或对种植牙手术存在顾虑,种植牙确实是一项精密且需要高度个性化的治疗,当遇到特殊情况时,寻求专业解答和解决方案尤为重要,请放心,无论您遇到的是骨量不足、全身性疾病影响,还是术后并发症等问题,都有相应的应对策略。您的每一次提问都是通往健康笑容的一步,而疑难问题的解决往往能带来意想不到的治疗突破。

以下是种植牙常见的“疑难”问题分类及解决方案框架,您可以看看哪一类与您的情况最接近,然后提供更多细节,我会尽力为您提供针对性建议:
🦷 一、 骨量不足相关疑难问题(最常见)
-
上颌窦问题:
- 问题: 上颌窦气化严重,牙槽骨高度不足,无法直接种植。
- 解决方案:
- 上颌窦内提升术: 在种植窝洞内将上颌窦底黏膜向上推,植入骨粉。
- 上颌窦外提升术: 在上颌窦侧壁开窗,将黏膜完整剥离推向上,在骨膜下植入大量骨粉,待骨愈合后再种植。
- 骨增量结合延期种植: 先进行上颌窦外提升,等待3-6个月骨愈合后再种植。
- 穿皮质骨种植/短种植体: 在特定条件下(如骨皮质较厚),可能使用特殊设计的短种植体或穿皮质骨技术。
- 征集点: 您的上颌窦情况如何?医生建议了哪种方案?您对方案的顾虑是什么?
-
牙槽骨严重萎缩/狭窄:
- 问题: 牙槽骨宽度严重不足(<5mm)或高度严重不足。
- 解决方案:
- 引导骨再生术: 利用骨膜、骨移植物(自体骨、异体骨、人工骨)和生物膜,在骨缺损处引导新骨生长。
- 骨劈开/骨挤压术: 将狭窄的牙槽骨纵向劈开或挤压,扩大种植窝洞,植入骨粉。
- 块状骨移植: 取自体骨(如下颌骨外斜线、髂骨)移植到缺损处,提供支撑。
- 颏部/下颌骨取骨术: 从下颌颏部或下颌骨体部取自体骨进行移植。
- 牵引成骨术: 通过特殊装置,在骨缺损区缓慢牵拉,刺激新骨形成(适用于严重骨缺损)。
- 征集点: 您的骨缺损具体位置和程度?医生评估了哪种骨增量方案?您对取骨(尤其是自体骨)的顾虑是什么?
-
即刻种植的挑战:
- 问题: 拔牙后即刻种植,但存在骨壁缺损、感染风险、初期稳定性不足等问题。
- 解决方案:
- 严格筛选适应症(无明显感染、骨壁完整、初期稳定性好)。
- 结合GBR技术处理拔牙窝骨壁缺损。
- 使用具有良好初期稳定性的种植体设计(如锥形、螺纹设计)。
- 可能采用延期负重策略。
- 征集点: 您是否考虑或已进行即刻种植?遇到了哪些具体困难?
🩺 二、 全身性疾病/特殊状况相关疑难问题
-
糖尿病:
- 问题: 血糖控制不佳影响骨愈合和感染控制。
- 解决方案:
- 严格术前评估: 确保血糖控制稳定(如糖化血红蛋白HbA1c < 7%或医生认为安全的水平)。
- 多学科协作: 与内分泌科医生密切合作,优化血糖管理。
- 微创手术: 减少创伤,降低感染风险。
- 加强术后抗感染措施: 可能需要更长时间的抗生素治疗。
- 密切随访: 监测骨愈合情况和血糖变化。
- 征集点: 您的糖尿病控制情况如何?医生是否进行了特殊评估或调整方案?
-
骨质疏松:
- 问题: 骨密度低,影响骨结合和种植体长期稳定性,服用双膦酸盐等药物(颌骨坏死风险)。
- 解决方案:
- 详细用药史询问: 明确是否服用双膦酸盐(口服或静脉)、用药时长、类型。
- 颌骨坏死风险评估: 对于静脉双膦酸盐使用者,风险较高,需极其谨慎,可能延期种植或选择其他修复方式。
- 骨密度评估: 可能需要DEXA检查。
- 选择合适种植体: 表面处理好的宽径种植体可能更有优势。
- 延长骨结合时间: 可能需要更长的愈合期。
- 征集点: 您是否有骨质疏松?是否服用相关药物(特别是双膦酸盐)?医生如何评估风险?
-
吸烟:
- 问题: 显著增加种植失败风险(骨结合失败、种植体周围炎)。
- 解决方案:
- 强烈建议戒烟: 这是提高成功率的最关键措施。
- 术前戒烟: 至少术前2-4周开始戒烟,术后持续。
- 加强口腔卫生宣教: 更严格的清洁要求。
- 更频繁的复查: 监测种植体周围状况。
- 可能选择更稳定的种植体系统。
- 征集点: 您的吸烟情况?医生是否强调了戒烟的重要性?您对戒烟的顾虑是什么?
-
头颈部放疗史:
- 问题: 放疗后组织血供差、骨坏死风险高、骨愈合能力差。
- 解决方案:
- 严格评估: 放疗结束时间(通常建议放疗结束后1年以上)、放疗剂量、照射范围。
- 多学科会诊: 与放疗科医生沟通。
- 谨慎选择: 部分患者可能不适合种植,或需采用特殊技术(如血管化骨移植)。
- 延长愈合期。
- 征集点: 您是否有放疗史?放疗了哪些部位?何时结束?医生如何评估可行性?
-
血液系统疾病/长期服用抗凝药:
- 问题: 出血风险增加、感染风险增加、伤口愈合不良。
- 解决方案:
- 多学科协作: 与血液科或相关专科医生合作,评估手术风险,调整用药(如抗凝药桥接治疗)。
- 微创手术: 减少创伤。
- 加强术中术后止血措施。
- 严格无菌操作。
- 征集点: 您的具体疾病或用药情况?医生是否进行了会诊和方案调整?
🦠 三、 复杂病例/手术技术相关疑难问题
-
全口/半口无牙颌种植:
- 问题: 骨量普遍不足、需要大量骨增量、咬合重建复杂、长期稳定性要求高。
- 解决方案:
- All-on-4/6技术: 利用少量(4或6颗)种植体即刻负重修复全口,通常需要结合骨增量。
- 颧骨种植体: 当上颌骨严重萎缩且无法进行常规上颌窦提升时,将种植体植入颧骨。
- 穿翼板种植: 对于上颌后牙区严重骨缺损,种植体穿过翼板获得稳定支撑。
- 分段式/模块化修复: 复杂的咬合重建。
- 征集点: 您是全口还是半口缺失?骨量情况如何?医生建议了哪种方案(如All-on-4)?您对即刻负重或复杂手术的顾虑是什么?
-
种植体周围炎:
- 问题: 种植体周围软硬组织发生炎症性破坏,导致骨吸收、种植体松动甚至脱落。
- 解决方案:
- 非手术治疗: 专业洁治、刮治、抗菌冲洗(如氯己定)、激光治疗,强调患者日常菌斑控制(电动牙刷、冲牙器、牙线)。
- 手术治疗:
- 翻瓣清创术: 彻底清创,表面平整。
- 引导再生术: 清创后植入骨粉和生物膜,促进骨再生。
- 切除性手术: 切除严重病变的软组织。
- 截骨术: 对于骨缺损严重,可能需要截骨后重建。
- 维护治疗: 长期、定期的专业维护至关重要。
- 征集点: 您是否被诊断为种植体周围炎?炎症程度如何?医生建议了什么治疗方案?日常清洁是否到位?
-
种植体失败:
- 问题: 种植体在骨结合期失败(松动、脱落)或负重后失败(松动、折断、周围骨吸收)。
- 解决方案:
- 分析失败原因: 感染?创伤?咬合创伤?骨增量失败?全身因素?材料问题?
- 取出失败种植体: 尽量微创,保存骨量。
- 骨增量: 根据骨缺损情况,进行GBR或其他骨增量技术。
- 延期再种植: 等待骨充分愈合(通常3-6个月或更长)。
- 修改方案: 重新评估条件,调整种植位置、角度、数量或修复设计。
- 征集点: 您的种植体是在哪个阶段失败的?医生分析的可能原因是什么?后续的修复计划是什么?
-
即刻负重/即刻修复的挑战:
- 问题: 对初期稳定性要求极高,骨结合期受力可能影响成功率。
- 解决方案:
- 严格适应症选择: 骨质良好、初期稳定性极佳(扭矩值高)、无感染、咬合可调整。
- 使用专用种植体和基台: 如锥形设计、表面处理好的种植体,以及临时修复体设计。
- 精确的手术和修复计划: 术前数字化导板辅助,确保种植位置、角度、深度精确。
- 调整咬合: 制作临时修复体时,确保无咬合干扰,必要时调磨对颌牙。
- 密切随访: 术后短期内频繁复查,监测种植体稳定性。
- 征集点: 您是否进行了即刻负重/修复?目前情况如何?医生如何确保初期稳定性?
🧪 四、 材料选择与生物相容性疑难问题
-
种植体品牌/表面处理选择:
- 问题: 市场品牌众多,表面处理技术多样(喷砂酸蚀、SLA、SLActive、纳米涂层等),如何选择?
- 解决方案:
- 循证医学依据: 选择有长期临床研究数据支持的品牌和表面处理技术。
- 医生经验与偏好: 医生对不同系统的熟悉度和成功率。
- 患者具体情况: 骨质条件(如SLActive对骨质差者可能更有优势)、经济预算、对品牌的信任度。
- 并非越贵越好: 适合的才是最好的,主流一线品牌(如Straumann, Nobel Biocare, ITI, Astra Tech等)的成熟技术都有可靠记录。
- 征集点: 医生推荐了哪些品牌和表面处理?您的选择标准是什么?对某些品牌是否有顾虑?
-
基台选择(个性化基台 vs. 成品基台):
- 问题: 哪种基台更好?
- 解决方案:
- 个性化基台: 为每个患者定制,能更好地模拟天然牙颈部形态,改善软组织美学效果,减少菌斑堆积,尤其在前牙美学区或软组织条件不佳时优势明显,费用较高。
- 成品基台: 标准化生产,选择相对有限,可能存在微间隙或形态不匹配问题,但费用较低,在后牙区或对美学要求不高时常用。
- 医生根据具体情况推荐: 考虑位置、美学需求、软组织状况、咬合、预算等。
- 征集点: 医生建议了哪种基台?为什么?您对个性化基台的额外费用接受度如何?
-
材料过敏或生物相容性疑虑:
- 问题: 对钛金属或修复材料(如烤瓷、全瓷)过敏或担心长期安全性。
- 解决方案:
- 详细询问病史: 明确过敏史(尤其是金属过敏)。
- 选择替代材料:
- 种植体: 有钛锆合金、氧化锆等非钛材料种植体,但临床应用相对较少,长期数据不如钛成熟,需谨慎评估。
- 基台: 可选择氧化锆基台。
- 修复冠: 全瓷冠(如氧化锆、玻璃陶瓷)是主流选择,生物相容性好,美观。
- 斑贴试验: 对高度怀疑金属过敏者,可进行钛斑贴试验(但结果解读需谨慎)。
- 征集点: 您是否有已知的过敏史?对哪种材料过敏?医生是否讨论了替代方案?
📌 如何有效征集“疑难”解答?
为了获得更精准、更有价值的解答,请尽可能提供以下信息:
- 您的具体问题是什么? (越详细越好,“上颌后牙区缺牙多年,牙槽骨很薄,上颌窦底很低,医生说要做外提升,但我很怕手术风险大,有没有其他办法?”)
- 目前的治疗阶段? (是正在考虑、已经拍片检查、还是已经手术中/术后?)
- 已做的检查结果? (如CBCT片、全景片、骨量测量数据、血液检查报告等,可描述关键发现)
- 医生的建议和诊断? (医生怎么说?诊断是什么?建议了什么方案?)
- 您的顾虑和担忧? (害怕什么?担心什么副作用?对费用的考虑?对效果的期望?)
- 您的全身健康状况? (是否有糖尿病、心脏病、高血压、骨质疏松、吸烟、服药史等?)
- 您的口腔卫生习惯? (是否认真刷牙、用牙线?)
请告诉我您最关心的具体问题,我会尽力结合专业知识和临床经验,为您提供清晰、客观、有针对性的解答和建议。 以下信息仅供参考,不能替代您与专业口腔种植医生面对面的详细评估和沟通,最终的治疗决策必须在充分了解您的具体情况并与医生达成共识后做出。每一次疑难问题的解答,都是通往健康笑容的一步,而您的勇气提问,正是开启这步的关键。