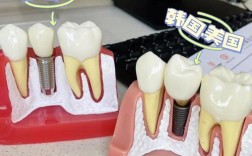
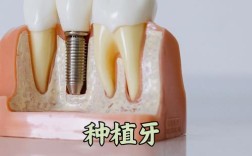
种植牙权威讲座:重建完美笑容的科学与艺术
主讲人: [您的姓名/头衔,XX口腔医院种植中心主任 / XX大学口腔医学院教授] 目标听众: 对种植牙感兴趣的公众、需要修复缺牙的患者、口腔医学生、相关医护人员 讲座目标: 普及种植牙科学知识,消除误区,指导理性选择,强调专业规范操作的重要性。

第一部分:认识种植牙——缺牙修复的革命性突破
-
什么是种植牙?
- 定义: 一种通过外科手术将人工牙根(纯钛或钛合金种植体)植入牙槽骨内,待其与骨组织牢固结合(骨结合)后,在其上方安装基台和牙冠,最终恢复缺失牙形态、功能与美观的修复方式。
- 核心优势:
- 独立修复: 不损伤邻牙(不像固定桥)。
- 功能媲美真牙: 咀嚼效率高,感觉自然。
- 保护牙槽骨: 咀嚼刺激防止骨吸收,维持面部轮廓。
- 美观舒适: 无基托卡环,异物感小,颜色逼真。
- 长期稳定: 维护得当,使用寿命长(可达数十年)。
- 历史与发展: 简述Branemark教授发现骨结合的里程碑意义,以及现代种植技术的飞速进步(数字化、微创、即刻负重等)。
-
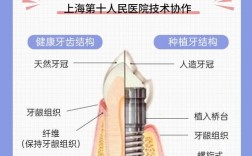
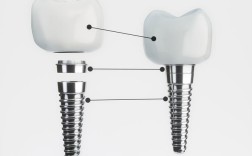
种植牙的组成部分:
- 种植体: 人工牙根,植入骨内,表面特殊处理(如SLA, SLActive)促进骨结合。
- 基台: 连接种植体和牙冠的中间部件,有成品基台和个性化基台。
- 牙冠: 可见的部分,材料包括全瓷、烤瓷、金属烤瓷等。
- 愈合基台/转移体/印模模版等: 辅助部件。
第二部分:种植牙的适应症与禁忌症——谁适合?谁需要谨慎?
-
理想适应症:
- 单颗牙缺失。
- 多颗牙连续缺失(可种植体支持桥)。
- 全口/半口牙缺失(种植支持的全口义齿/固定桥)。
- 活动义齿固位不良或无法佩戴者。
- 因美观或发音要求修复前牙区。
- 牙槽骨条件良好(高度、宽度、密度足够)。
- 全身健康状况良好,能耐受手术(控制良好的高血压、糖尿病、心脏病等通常可行)。
- 良好的口腔卫生习惯和依从性。
-
相对禁忌症/需谨慎评估:
- 骨量不足: 需要植骨(骨增量)或选择特殊种植体(如短种植体、穿颧骨/穿翼板种植)。
- 吸烟: 显著增加种植失败风险(骨结合失败、周围炎),需严格戒烟或大幅减量。
- 未控制的全身疾病: 严重骨质疏松(需评估)、未控制的糖尿病、血液系统疾病、免疫缺陷、放疗史(需评估骨坏死风险)、严重心脏病、肝肾功能障碍等。
- 口腔卫生差: 易引发种植体周围炎。
- 磨牙症/夜磨牙: 可能增加机械并发症风险(基台/牙冠松动、折裂),需评估并采取保护措施(如夜磨牙垫)。
- 青少年: 牙槽骨发育未完成(通常建议18岁以上,颌骨发育稳定后)。
- 精神心理因素: 对手术恐惧严重、依从性差者。
第三部分:种植牙的完整流程——从评估到维护
-
术前评估与规划(至关重要):
- 详细病史采集: 全身健康、口腔病史、过敏史、用药史、吸烟饮酒史、期望值。
- 临床检查: 口腔软硬组织检查、咬合关系评估、邻牙及对颌牙状态。
- 影像学检查:
- CBCT(锥形束CT): 金标准! 精确评估骨量(高度、宽度、密度)、重要解剖结构(下牙槽神经管、上颌窦、颏孔等)、骨质量、骨缺损情况。
- 根尖片、全景片:辅助评估。
- 模型分析: 研究模型、咬合关系分析。
- 数字化规划(趋势): 利用CBCT数据在软件中进行虚拟种植设计,模拟手术,优化位置、角度、深度,制作手术导板,提高精准度。
- 制定个性化治疗方案: 包括是否植骨、植骨方式、种植体选择、修复方案(牙冠类型、是否即刻负重)、时间规划、费用预算、风险告知与知情同意。
-
外科手术阶段:
- 消毒铺巾: 严格无菌操作。
- 麻醉: 局部麻醉为主,复杂或紧张患者可考虑镇静或全麻。
- 切口: 通常采用翻瓣术(翻开牙龈)或微创不翻瓣技术。
- 备洞: 根据导板或医生经验,逐级备洞,精确制备种植窝洞。
- 植入种植体: 拧入或敲击植入,达到理想的初期稳定性。
- 缝合: 关闭伤口。
- 愈合期: 关键阶段! 骨结合需要时间(通常上颌3-6个月,下颌2-4个月,具体视骨质和方案而定),期间需戴临时修复体(如活动义齿)。
- 即刻负重/即刻种植(特定条件): 符合严格适应症(如新鲜拔牙窝、骨量充足、初期稳定性极高)时,可在植入种植体当天或短期内(如48小时)戴上临时牙冠,满足美观和部分功能需求。
-
修复阶段:
- 二期手术(如需要): 若一期手术时埋入牙龈下,需切开牙龈,暴露种植体顶部,安装愈合基台,形成良好的牙龈袖口形态(约2-4周)。
- 取模: 使用转移体和印模模版获取精确的种植体位置和角度信息。
- 技工加工: 在技工室制作牙冠/桥。
- 试戴与粘接/螺丝固位: 检查牙冠的密合度、颜色、形态、咬合关系,最终粘接或用螺丝固定到基台上。
-
术后维护与随访:
- 术后医嘱: 冰敷、饮食、口腔卫生、用药(抗生素、止痛药)、复诊时间。
- 长期维护:
- 日常护理: 刷牙(尤其种植体周围)、使用牙线/牙缝刷、冲牙器。种植体周围炎是种植牙失败的主要原因!
- 定期复查: 通常3-6个月/次,检查种植体周围软组织、咬合、牙冠状况,拍摄X光片评估骨结合情况及是否有骨吸收。
- 专业洁治: 需要使用特殊器械(如塑料/钛刮治器、喷砂)进行种植体周围的专业清洁,每年至少1-2次。
第四部分:种植牙的风险与并发症——理性看待,重在预防
-
手术相关风险:
- 感染: 严格无菌操作和预防性抗生素可降低风险。
- 出血: 通常可控。
- 神经损伤: 可能导致下唇、舌尖麻木(下颌)或上颌感觉异常(上颌),多为暂时性,永久性损伤罕见。
- 上颌窦穿孔: 可修补,通常不影响最终效果。
- 邻牙损伤: 精准规划可避免。
- 种植体初期稳定性不足: 可能导致骨结合失败。
-
骨结合失败:
- 原因: 感染、种植体微动、骨量不足/质量差、吸烟、未控制全身病、过载、手术创伤过大等。
- 表现: 种植体松动、疼痛、X光片显示周围透射影。
- 处理: 通常需取出失败种植体,待骨愈合后重新种植或选择其他修复方式。
-
种植体周围炎:
- 定义: 类似牙周炎,发生在种植体周围软硬组织的炎症性疾病,是种植牙长期成功的最大威胁。
- 原因: 菌斑生物堆积(口腔卫生差)、修复体设计不良(咬合创伤、清洁死角)、过载、吸烟、糖尿病等。
- 表现: 牙龈红肿、出血、溢脓、种植体周围骨吸收、种植体松动。
- 预防: 患者良好的口腔卫生是基石! 医生精良的修复设计和定期专业维护。
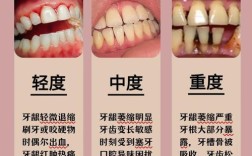
- 治疗: 轻度:专业清洁、上药;中度:翻瓣清创、骨再生;重度:可能需部分或全部移除种植体。
-
修复体并发症:
- 基台/牙冠松动/脱落: 螺丝固位或粘接问题。
- 牙冠折裂/崩瓷: 材料问题或咬合创伤。
- 基台折断: 材料疲劳或咬合过大。
- 螺丝折断: 操作不当或材料问题。
- 咬合问题: 早接触、干扰,导致不适、修复体损坏或种植体过载。
第五部分:影响种植牙成功的核心因素
-
患者因素:
- 口腔卫生: 最重要的可控因素!
- 全身健康状况: 系统性疾病控制情况。
- 生活习惯: 吸烟、饮酒、磨牙。
- 依从性: 遵医嘱、定期复诊。
-
医生因素:
- 专业资质与经验: 口腔颌面外科或口腔种植专科背景,丰富的临床经验。
- 规范化操作: 严格遵循无菌原则、精准的手术技术、合理的力学设计。
- 全面的评估与规划: CBCT应用、数字化规划、个性化方案制定。
- 修复体质量: 精密的技工制作、良好的咬合设计。
-
材料与技术因素:
- 种植体系统: 品牌、表面处理技术(影响骨结合速度和成功率)、设计。
- 修复材料: 牙冠材料的选择。
- 先进技术应用: 数字化导板、即刻种植/负重、微创技术、骨增量技术等。
第六部分:种植牙的费用与价值
-
费用构成:
- 检查设计费: CBCT、模型、方案设计。
- 手术费: 种植体植入、植骨(如需)、麻醉、缝合等。
- 修复费: 基台、牙冠制作、粘接/螺丝固位。
- 材料费: 种植体、基台、牙冠材料。
- 维护费: 定期复查、专业洁治。
- (复杂情况) 如植骨、上颌窦提升、骨再生、全口复杂修复等,费用显著增加。
-
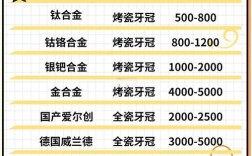
价格差异大的原因:
- 种植体品牌与产地: 进口高端品牌(如Nobel, Straumann, ITI) vs 国产品牌;欧美品牌 vs 韩国品牌。
- 医生经验与技术: 资深专家收费更高。
- 技术复杂程度: 是否需要植骨、是否数字化导板、是否即刻负重等。
- 地区差异: 一线城市 vs 下线城市;公立医院 vs 私立机构。
- 修复体材料: 全瓷 vs 烤瓷;品牌全瓷 vs 国产全瓷。
-
价值评估:
- 长期投资: 维护得当,使用寿命长,避免反复修复邻牙的连锁费用。
- 生活质量提升: 咀嚼、发音、美观、自信心。
- 健康收益: 保护牙槽骨,维持面部支撑。
- 避免活动义齿的弊端: 异物感、发音不清、影响味觉、清洁麻烦、可能加速邻牙脱落。
- 切勿只看价格: 低价可能意味着材料、技术、服务或售后保障的缺失,最终可能导致更高的失败风险和额外费用。 选择有资质、有口碑、规范操作的机构和医生是核心。
第七部分:如何选择种植机构和医生?——关键中的关键
-
机构资质:
- 正规医疗机构(公立医院口腔科/口腔医院、大型规范私立口腔机构)。
- 具备开展口腔种植手术的资质和条件(手术室、消毒灭菌设备、急救设施)。
-
医生资质:
- 口腔执业医师资格证。
- 口腔种植专科培训背景或认证: 如中华口腔医学会口腔种植专业委员会专科会员、ITI国际口腔种植学会会员等。这是专业性的重要体现。
- 丰富的临床经验: 询问医生种植病例数量、成功率,查看案例(照片、X光片)。
- 持续学习: 关注医生是否参加国内外学术会议、培训。
-
技术与设备:
- 是否配备CBCT?是否使用数字化导板技术?
- 消毒流程是否规范?手术室环境如何?
- 是否有专业的种植技工室或合作技工室?
-
沟通与服务:
- 初诊时医生是否耐心倾听、详细解释方案、充分沟通风险和预期?
- 是否提供详细的费用清单和知情同意书?
- 术后是否有完善的随访和保障体系?
第八部分:总结与展望
-
- 种植牙是目前修复缺失牙最理想的方式之一,具有显著优势。
- 成功的关键在于:严格的适应症评估、精准的手术规划、规范化的操作、精良的修复制作、患者良好的口腔卫生和定期维护、以及医生的专业经验。
- 种植牙是系统工程,需要医患双方共同努力。
- 选择专业、规范、有经验的机构和医生是保障种植牙长期成功的基石。
- 维护是终身课题,预防种植体周围炎至关重要。
-
展望:
- 数字化精准化: CBCT、CAD/CAM、3D打印、动态导航技术将更普及,实现更微创、更精准、更可预测的治疗。
- 生物材料与表面处理: 新型种植体材料、仿生表面涂层、生长因子应用,加速骨结合,提高成功率。
- 即刻种植/即刻负重技术优化: 适应症扩大,成功率提高,患者等待时间缩短。
- 微创技术: 减少手术创伤,加速术后恢复。
- 全口/半口解决方案优化: 如All-on-4/6技术更成熟,固定义齿覆盖义齿技术发展。
- 预防性维护理念加强: 早期干预,预防种植体周围炎。
- 个性化与舒适化: 更注重患者体验和长期效果。
讲座结束与互动环节
- Q&A: 预留充足时间解答听众疑问。
- 提供资料: 如有条件,可发放简单的种植牙科普手册或推荐权威信息来源(如中华口腔医学会官网)。
- 温馨提示: 强调本讲座为科普性质,具体治疗方案需由专业医生根据个体情况面诊后制定。
讲座要点强调:
- 权威性: 基于循证医学和临床指南。
- 全面性: 覆盖从基础到临床、从优势到风险、从选择到维护的完整链条。
- 客观性: 不回避风险和局限性,强调规范操作和患者责任。
- 实用性: 提供具体的选择标准和维护建议。
- 前瞻性: 介绍新技术和发展趋势。
- 人文关怀: 理解患者对美观、功能、疼痛的担忧,强调沟通和心理支持。 为权威专家提供了详实的框架,在实际讲授中,专家可以根据听众背景(是公众还是专业人士)调整深度,结合丰富的临床案例、影像资料进行生动讲解,并着重强调选择专业医生和机构以及长期维护这两个最核心的实践要点。