以下是针对“厚牙”进行烤瓷牙(通常指金属烤瓷冠 PFM 或全瓷冠)制备的详细方法和注意事项:
核心原则
- 保护牙髓: 厚牙的牙髓活力可能相对较好,但预备量过大或操作粗暴仍可能导致牙髓损伤,必须严格遵循预备量要求,避免过度磨除。
- 确保空间: 即使是厚牙,也必须为修复体提供足够且均匀的空间(通常为1.0-1.5mm),这是修复体强度、美观和边缘适合性的基础,不能因为牙齿厚就随意减少预备量。
- 优化咬合: 厚牙常伴随异常磨耗或形态异常,预备时必须精确恢复生理性咬合关系,避免早接触、干扰和咬合创伤。
- 边缘清晰: 边缘预备必须清晰、连续、位于健康牙体组织上(龈上或平龈或浅龈下),为印模和制作提供精确的参考。
- 圆钝线角: 所有轴壁线角必须圆钝,避免应力集中导致修复体或牙体折裂。
详细制备步骤(以单颗牙为例)
诊断与设计 (术前)
- 全面检查:
- 口腔卫生状况(牙龈炎、牙周炎需先治疗)。
- 牙髓活力测试(冷、热、电活力测试,必要时拍X光片评估牙髓状态和根尖情况)。
- 咬合关系(正中咬合、前伸咬合、侧方咬合)。
- 缺损范围、深度、与牙髓的关系。
- 对颌牙状态(是否有充填体、修复体、磨耗情况)。
- 患者期望值(美观、功能、经济)。
- 确定修复方案:
- 材料选择: 根据美观需求、咬合关系、患者习惯(如紧咬牙、夜磨牙)、经济条件选择金属烤瓷冠(PFM)或全瓷冠(如氧化锆、二硅酸锂玻璃陶瓷),厚牙咬合紧、磨耗大时,高强度全瓷(如氧化锆) 可能是更优选择。
- 边缘位置: 尽量选择龈上边缘,便于清洁和观察,若美观要求高或缺损深达龈下,需考虑浅龈下边缘(<0.5mm),并需排龈精确取模。
- 咬合设计: 确定是解剖式牙尖还是非解剖式牙尖(适用于严重磨耗或夜磨牙患者),厚牙常需要恢复理想的咬合曲线和尖窝关系。
牙体预备 (关键步骤)
目标: 为修复体提供均匀、充分的空间,形成清晰、圆钝、聚合度合适的形态,保护牙髓,优化咬合。

- 麻醉: 通常需要局部浸润麻醉或阻滞麻醉,确保患者舒适和操作安全。
- 橡皮障隔离: 强烈推荐,提供干燥、清洁的操作环境,保护患者安全,提高效率。
- 牙合面预备:
- 降低牙合面高度: 这是厚牙预备的核心之一,使用高速涡轮机(球钻、平头锥形钻) 和低速手机(柱状钻),均匀降低牙合面,去除所有功能尖和中央窝。
- 空间要求: 去除至少0-1.5mm 的牙体组织,对于咬合紧或磨耗严重的厚牙,有时需要达到5-2.0mm,确保修复体有足够强度且不会过高。
- 咬合关系: 参考对颌牙模型或口内直接比色,恢复生理性咬合间隙,特别注意与对颌牙的尖窝关系,避免早接触,使用咬合纸反复检查调整。
- 外形: 预备后的牙合面应大致平行于咬合平面,或根据设计形成功能尖形态。所有线角必须圆钝。
- 轴壁预备 (颊、舌、近中、远中轴壁):
- 聚合度: 使用柱状钻或锥形钻,预备出2°-6° 的聚合度(理想是6°)。避免聚合度过小(<2°)导致修复体就位困难或粘接困难;避免聚合度过大(>6°)导致修复体固位力下降和容易脱落。
- 空间要求: 均匀磨除0-1.5mm 的牙体组织,即使牙齿厚,也必须达到这个最低标准。
- 深度: 预备深度应一致,避免形成台阶或倒凹。
- 圆钝线角: 轴壁与牙合面、轴壁与轴壁相交的所有线角必须用圆钻充分磨圆,形成宽大的圆钝过渡(R>0.8mm),这是防止应力集中导致牙体或修复体折裂的关键!
- 肩台预备:
- 位置: 根据设计(龈上、平龈、浅龈下)确定,厚牙若牙龈健康,优先龈上。
- 形态:
- 无角肩台: 最常用,用135°或90°肩台钻预备出连续、宽度均匀(通常0.8-1.2mm)、边缘清晰、内角圆钝的肩台。避免形成90°直角肩台(易崩瓷)或羽状边缘(不适合烤瓷)。
- 凹形肩台: 适用于全瓷冠,但技术要求高。
- 要求: 肩台必须连续、光滑、清晰,位于健康牙体硬组织上,浅龈下肩台需使用排龈线排龈后精确预备。
- 精修与检查:
- 用细粒度金刚砂车针精修所有边缘和线角,确保光滑圆钝。
- 用牙周探针检查肩台连续性和深度。
- 用咬合纸再次检查咬合关系,确保无早接触和干扰。
- 用直尺或平行检查尺检查聚合度和就位道。
- 检查所有预备面是否达到要求的空间(可用咬合纸或间隙片检查)。
取模与临时冠制作
- 排龈: 若为龈下肩台,使用排龈线(如肾上腺素棉线)排龈,确保印模清晰。
- 印模:
- 选择合适的托盘。
- 使用高精度印模材料(如聚醚或加成型硅橡胶),采用双重印模法(先取初模,再取精细印模)或个别托盘精确印模法,确保边缘和细节清晰完整。
- 工作区必须干燥。
- 咬合记录: 使用稳定的咬合记录材料(如硅橡胶、蜡)记录正中咬合关系及前伸、侧方咬合关系(如果需要)。
- 临时冠制作:
- 即刻法: 用丙烯酸树脂(如自凝塑料或光固化树脂)在口内直接制作。聚合度、边缘密合度、咬合关系必须精确。 厚牙的临时冠尤其要注意咬合高度,不能过高,否则会导致疼痛和颞下颌关节问题。
- 间接法: 在模型上制作,精度更高。
- 粘接: 使用临时粘接剂(如氧化锌丁香油水门汀或临时树脂水门汀)粘接,确保边缘封闭良好,易于拆除。
技工室制作
- 模型处理: 灌注超硬石膏模型,检查印模质量。
- 内冠制作:
- PFM: 制作金属内冠(镍铬合金、钴铬合金、金合金等),要求边缘密合、厚度均匀(通常0.3-0.5mm)、形态准确。
- 全瓷: 制作氧化锆或二硅酸锂基底冠,要求强度高、边缘密合、适合性好。
- 瓷层堆塑: 在内冠/基底冠上分层堆筑牙本质瓷、釉质瓷,恢复牙体形态、颜色、透明度和纹理。对于厚牙,技师需特别注意咬合面的厚度控制,避免过厚影响咬合或美观(可能显得臃肿)。
- 烧结上釉: 按照材料要求进行烧结和上釉处理,确保瓷层结合强度和表面光洁度。
- 试戴前检查: 技师需检查修复体的形态、咬合、边缘适合性、颜色匹配度。
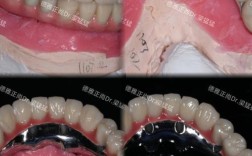
临床试戴与粘接
- 拆除临时冠: 轻柔去除临时冠及残留粘接剂,检查牙体组织。
- 清洁与消毒: 彻底清洁预备体,用75%酒精消毒,吹干。
- 试戴:
- 就位: 检查修复体是否完全、无阻力就位,若有阻力,仔细检查就位道、聚合度、有无高点。
- 边缘适合性: 用牙周探针探查边缘是否密合,有无悬突,用X光片或显微镜检查边缘密合度。
- 咬合检查:
- 正中咬合: 使用咬合纸反复检查,标记高点,精确调磨至无早接触。
- 前伸、侧方咬合: 检查工作侧、平衡侧、前伸咬合的引导接触,确保功能尖与窝的协调,避免干扰。厚牙咬合调磨尤为重要!
- 外形与邻接: 检查邻接点松紧度、外形高点是否自然。
- 美观: 在自然光下评估颜色、透明度、形态是否协调。
- 粘接:
- 选择合适的粘接剂(根据修复体类型和牙体情况)。
- PFM: 通常使用玻璃离子水门汀或树脂水门汀。
- 全瓷: 必须使用树脂粘接剂(自粘接或总酸蚀/自酸蚀系统),确保粘接强度和边缘封闭性。
- 严格遵循粘接剂操作步骤(酸蚀、涂布粘接剂、混合、充填、光固化、去除多余粘接剂)。
- 最终检查: 粘接完成后,再次检查咬合、边缘、清洁度,拍摄X光片确认边缘密合和粘接剂层厚度。
针对“厚牙”的特殊注意事项
- 咬合高度控制: 厚牙预备后,咬合面降低较多,临时冠和最终修复体的咬合高度必须精确恢复到生理高度,避免垂直距离过低(导致面容衰老、咀嚼无力)或过高(导致疼痛、颞下颌关节紊乱)。
- 咬合干扰调磨: 厚牙常伴随异常磨耗或形态,预备后修复体形态需特别精细调磨,确保在所有功能性运动中无干扰,咬合纸检查和咬合记录是关键。
- 牙髓保护: 虽然厚牙牙髓活力好,但预备量仍需严格控制,深龋近髓或预备后敏感明显时,需考虑使用氢氧化钙垫底或盖髓。
- 边缘位置选择: 优先龈上边缘,减少牙周刺激,若必须龈下,需精确排龈取模,并告知患者加强清洁。
- 材料强度: 对于咬合紧、磨耗大的厚牙,高强度全瓷(如氧化锆) 通常比传统PFM更可靠,抗折裂和抗崩瓷能力更强。
- 技师沟通: 与技师详细沟通牙齿情况、预备体特点、咬合要求、患者期望,是获得理想修复体的保障。
- 患者教育: 向患者解释厚牙修复的复杂性、可能需要多次调磨、以及良好的口腔卫生维护的重要性。
厚牙烤瓷牙的制备成功,关键在于精确的牙体预备(确保空间、聚合度、圆钝线角、清晰边缘)、精细的咬合调整(恢复生理功能)、高质量的印模和制作以及严格的粘接流程,每一个环节都需要牙医高度的专业技术、细致的操作和严谨的态度,对于复杂情况,及时转诊或寻求专家建议也是明智之举。