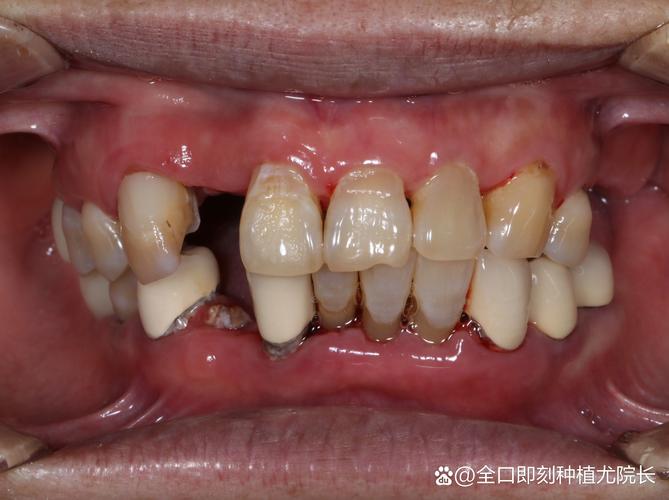
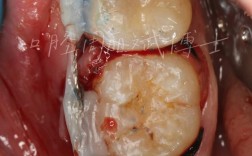
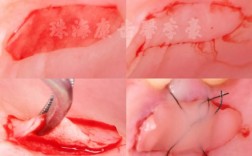
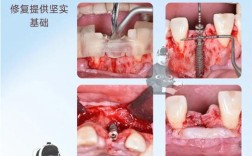
牙槽骨吸收严重确实给种植牙带来了挑战,但这并不意味着无法进行种植牙治疗,现代口腔种植学已经发展出多种技术来应对这种情况,以下是对严重牙槽骨吸收种植牙的详细分析和解决方案:
🧐 核心问题:骨量不足
种植牙成功的关键基础之一是足够的骨量来为种植体提供稳定的支撑,牙槽骨吸收后,高度、宽度和密度都可能不足,导致:
- 无法植入足够长度和直径的种植体: 种植体过短或过细,稳定性差,容易失败。
- 种植体位置不佳: 可能靠近重要解剖结构(如下颌神经管、上颌窦),增加手术风险。
- 缺乏软组织支撑: 骨量不足往往伴随牙龈萎缩,影响最终修复体的美观和功能。
- 长期稳定性风险: 即使勉强植入,骨量不足也可能导致种植体周围骨继续吸收,最终松动失败。
📋 解决方案:骨增量技术是核心
对于严重骨吸收的患者,种植牙治疗通常必须先进行骨增量手术,为种植体创造一个理想的“床”,主要方法包括:
🦴 1. 自体骨移植
- 原理: 从患者自身其他部位(如下颌骨后部、颏部、髂骨、肋骨)获取骨块或骨颗粒,移植到缺牙区域的骨缺损处。
- 优点:
- 骨诱导和骨传导性最好: 自体骨含有活的骨细胞和生长因子,成骨效果最可靠,成功率最高。
- 无免疫排斥反应。
- 缺点:
- 需要额外手术: 增加了手术创伤、时间和费用。
- 供区并发症: 可能取骨区疼痛、感染、感觉异常、疤痕等。
- 骨量有限: 髂骨取骨量大但创伤大,口内取骨量相对有限。
- 适用情况: 严重骨缺损,尤其是需要大量骨重建时(如骨块移植)。
🧪 2. 异体骨移植
- 原理: 使用经过严格处理的捐献者骨(同种异体骨)或动物来源的骨(如牛骨 - 异种骨)。
- 优点:
- 避免供区手术: 无需从患者身上取骨,创伤小。
- 来源相对充足。
- 缺点:
- 骨诱导性较弱: 主要依赖骨传导,成骨速度和效果通常不如自体骨。
- 存在极低免疫排斥和疾病传播风险(现代处理技术已极大降低)。
- 可能发生吸收: 吸收速度和程度因人而异。
- 适用情况: 中等程度的骨缺损,常与自体骨混合使用(骨粉混合),或作为引导骨再生的屏障材料支撑。
🧱 3. 引导骨再生技术
- 原理: 在骨缺损处放置一层可吸收或不可吸收的屏障膜,隔离软组织,创造一个“空间”,并利用骨移植材料(自体骨、异体骨、人工骨)填充缺损,引导骨组织在缺损区内再生。
- 优点:
- 有效利用现有骨: 在有限空间内引导骨再生。
- 可与其他骨增量技术联合使用。
- 缺点:
- 对手术技术要求高: 膜暴露是常见并发症,会导致治疗失败。
- 愈合时间长: 通常需要4-6个月甚至更长时间。
- 效果受多种因素影响: 患者全身状况、局部感染、膜稳定性等。
🦷 4. 上颌窦提升术
- 原理: 针对上颌后牙区牙槽骨高度严重不足(靠近上颌窦)的情况。
- 内提升: 通过缺牙区牙槽嵴顶开窗,小心向上推起上颌窦底粘膜(上颌窦粘膜),在下方植入骨移植材料,适用于提升高度较小(lt;4-5mm)的情况。
- 外提升: 在上颌侧壁开窗,进入上颌窦,在粘膜下植入大量骨移植材料,提升高度更大(可达10mm以上),创伤相对较大。
- 优点: 解决上颌后牙区最常见的骨量不足问题。
- 缺点: 手术相对复杂,有上颌窦粘膜穿孔风险(需修补),愈合时间长(通常6-9个月)。
🧩 5. 骨劈开术/骨扩张术
- 原理:
- 骨劈开: 对于牙槽嵴宽度不足但高度尚可的情况,用骨凿或超声骨刀将牙槽嵴垂直劈开,在劈开的间隙中植入骨移植材料,同时植入种植体或待骨愈合后再植入。
- 骨扩张: 使用特殊的器械(如骨挤压器、骨凿)在牙槽嵴内逐步撑开,创造空间植入种植体,同时可能需要植入骨替代材料,常用于宽度极度不足(3-5mm)的情况。
- 优点: 避免了大型植骨手术,创伤相对较小,有时可同期植入种植体。
- 缺点: 对技术要求极高,容易导致骨劈裂、种植体位置不佳、神经损伤等并发症,适应症相对局限。
⚙ 6. 短种植体与倾斜种植体技术
- 原理: 在骨量极其有限,或患者全身状况/经济状况无法承受复杂植骨手术时,选择:
- 短种植体: 使用长度较短的种植体(lt;8mm),需要严格选择适应症(如骨质好、咬合力不大、无夜磨牙等)。
- 倾斜种植体: 将种植体植入到剩余骨量较多的位置,即使该位置不在理想的种植轴线上,通过角度基台或定制基台将修复体引导到正确位置,常用于全口无牙颌(All-on-4/All-on-6技术)。
- 优点: 避免了复杂的植骨手术,治疗周期短,费用相对较低。
- 缺点:
- 短种植体: 长期成功率可能略低于标准长度种植体,对生物力学要求高。
- 倾斜种植体: 对医生技术要求极高,需要精确的术前规划(CBCT, 导板),生物力学设计复杂,并非所有骨缺损情况都适用。
- 适用情况: 作为严重骨吸收患者的替代方案或辅助方案,需严格评估。
📝 治疗流程概述
- 全面评估:
- 临床检查: 口腔检查、牙周状况评估(牙周病必须先控制!)、咬合分析。
- 影像学检查: CBCT(锥形束CT)是必须的! 精确评估骨吸收的程度、范围、剩余骨量、重要解剖结构位置(神经管、上颌窦),可能需要取研究模型。
- 全身健康状况评估: 了解有无系统性疾病(糖尿病、骨质疏松、免疫疾病等)及用药情况(双膦酸盐类药物等)。
- 制定治疗计划:
- 根据评估结果,由经验丰富的种植医生和牙周医生共同制定个性化方案。
- 确定是否需要骨增量、采用哪种技术、骨增量与种植植入的时机(同期或分期)、选择何种种植体和修复方案。
- 术前准备:
- 控制牙周病: 必须进行彻底的牙周治疗(洁治、刮治、根面平整),确保口腔环境健康,这是长期成功的基石!
- 拔牙后处理: 如果是拔牙后立即植骨(拔牙位点保存),需在拔牙后尽早进行。
- 戒烟: 严格戒烟!吸烟严重影响骨愈合和种植成功率。
- 骨增量手术: 按照计划进行相应的骨增量手术(如GBR, 上颌窦提升,骨移植等)。
- 骨愈合期: 这是最关键也最需要耐心的时期,通常需要4-9个月不等,具体取决于骨缺损大小、移植材料类型、患者自身条件,期间需定期复查。
- 种植体植入手术: 在确认骨增量效果良好、骨量足够后,进行种植体植入手术。
- 种植体愈合期(骨结合期): 种植体植入后需要3-6个月的时间与颌骨牢固长在一起(骨结合),期间避免种植体受力。
- 基台连接与取模: 骨结合完成后,安装愈合基台或直接连接基台,取模制作最终牙冠或桥。
- 最终修复体戴入: 制作并戴入永久性的牙冠、桥或义齿。
- 定期复查与维护: 终身维护! 需要严格按照医生要求定期复查(通常每3-6个月一次),进行专业洁牙,并掌握正确的家庭口腔卫生维护方法(刷牙、牙线、冲牙器等),预防种植体周围炎。
⚠ 重要注意事项
- 经验至关重要: 严重骨吸收的种植是高难度、高技术的口腔外科手术,务必选择经验丰富、技术精湛、正规口腔机构的种植专科医生,不要贪图便宜或轻信广告。
- 耐心是关键: 整个治疗周期非常长(常常需要1年甚至更久),花费也相对较高,患者需要有充分的心理准备和耐心。
- 牙周健康是前提: 未控制的牙周病是种植失败的主要原因之一,必须先进行系统、彻底的牙周治疗并长期维护。
- 戒烟!戒烟!戒烟! 吸烟是种植牙的“头号杀手”,会极大增加失败风险。
- 全身健康影响: 糖尿病控制不佳、长期服用某些药物(如双膦酸盐)、免疫系统疾病等都会影响骨愈合和种植成功率,需与医生充分沟通。
- 费用较高: 骨增量手术、复杂手术、高质量种植体和修复体都会显著增加治疗费用,治疗前务必了解清楚所有费用构成。
- 并非100%成功: 即使最顶尖的医生和技术,也存在一定的失败风险,需有合理的预期。
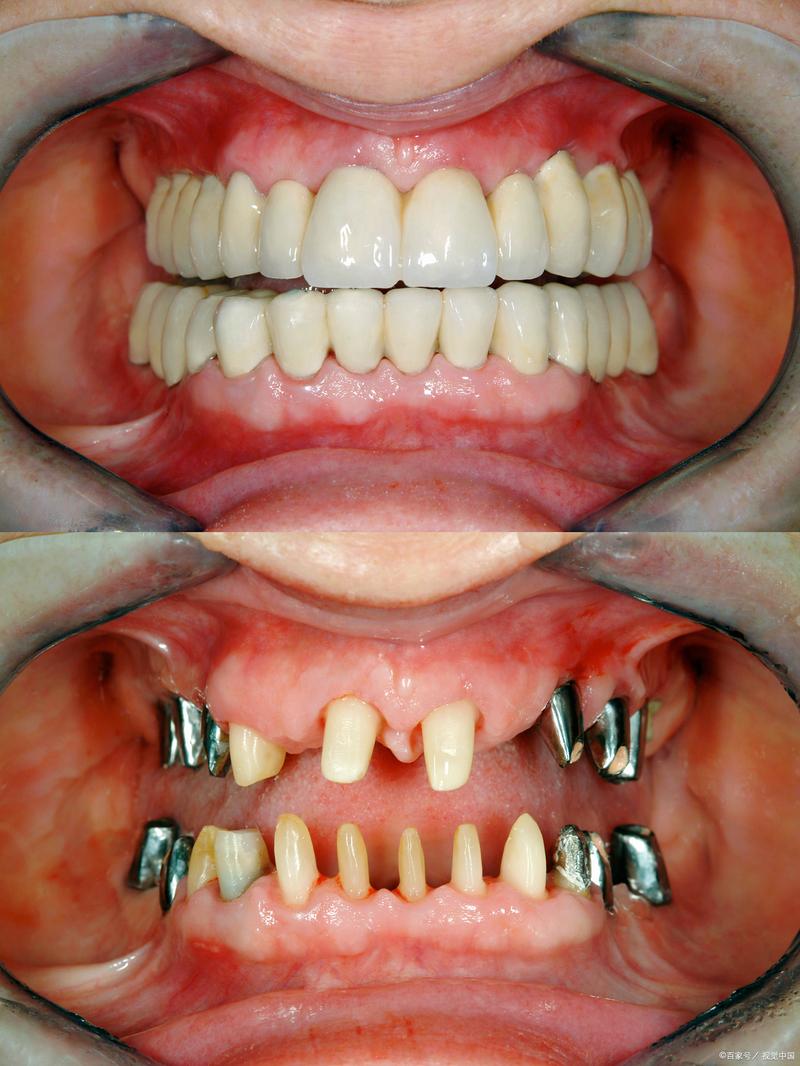
牙槽骨吸收严重虽然增加了种植牙的难度和复杂性,但通过现代的骨增量技术(如自体骨移植、GBR、上颌窦提升等)以及短种植体、倾斜种植体等替代方案,绝大多数患者最终都能成功获得功能良好、美观耐用的种植修复体。
成功的关键在于:
- 精准的术前评估(尤其是CBCT)。
- 制定科学、个性化的治疗计划。
- 经验丰富的医生团队进行精细操作。
- 患者严格的口腔卫生维护和全身健康管理(尤其是戒烟)。
- 足够的耐心和长期的定期复查维护。
如果你或你身边的人面临这种情况,强烈建议尽快咨询专业的口腔种植医生,进行全面的评估和咨询,了解最适合你的具体方案。💪🏻