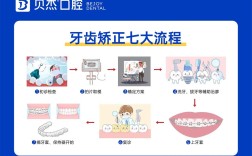
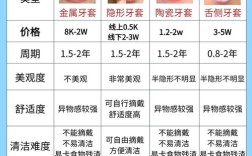
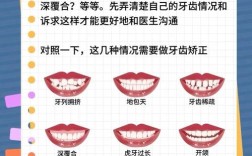
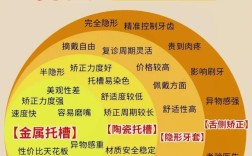
龅牙(上颌前突)是正畸临床中常见的错畸形,病例书写需遵循规范、全面、逻辑清晰的原则,同时突出“龅牙”这一核心问题的诊断依据、治疗方案及疗效,以下是详细的病例书写框架及要点,结合龅牙的特点进行细化:
一般信息
- 姓名、性别、年龄(注意:青少年与成人龅牙治疗策略不同,成人需关注牙周状况和美观需求)
- 就诊日期
- 病历号
- 主诉(患者最核心的诉求,需简洁明确):
示例:“上牙前突10余年,要求改善美观”;“自觉嘴唇外翻,笑时露牙龈,希望矫正”。
主诉(详细描述)
- 症状特点:龅牙的严重程度(如“上切牙切端位于下唇前方约8mm”)、是否伴有咬合问题(如“深覆盖”“深覆颌”)、唇部功能影响(如“闭唇困难”“口呼吸”)。
- 病程进展:发病时间、有无加重因素(如“替牙期乳牙早失”“吮指习惯”)、是否曾接受治疗(如“小时候戴过活动矫治器,未坚持”)。
- 就诊目的:明确患者核心诉求(美观优先?功能改善?预防颞下颌关节问题?)。
现病史
- 全身健康状况:有无系统性疾病(如糖尿病、骨质疏松症,影响正畸治疗)、过敏史(特别是金属过敏)、服药史(如长期服用抗凝药可能影响牙周健康)。
- 口腔局部病史:
- 牙周情况:有无牙龈出血、牙周袋、牙槽骨吸收(成人龅牙需评估牙周支持能力);
- 龋齿及修复情况:有无未处理的龋齿、充体/修复体边缘是否密合;
- 习惯史:有无吮指、吐舌、咬唇、口呼吸等不良习惯(可能导致或加重龅牙);
- 颞下颌关节(TMJ)情况:有无关节弹响、疼痛、张口受限(严重龅牙可能伴发TMJ紊乱)。
既往史与家族史
- 既往史:有无正畸治疗史(如“曾在外院矫治2年,未完成”)、外伤史(如“乳牙期上前牙外伤脱落,恒牙萌出后前突”)、手术史。
- 家族史:有无类似错畸形家族史(如“父母均有上牙前突”,提示可能存在遗传性骨性问题)。
临床检查
(一)口外检查
-
面部软组织:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 正面观:面部对称性、面型(凸面型/直面型)、中线是否对齐(鼻唇颏中线一致)、唇部张力(静息时上下唇是否自然闭合,或存在“开唇露齿”)。
- 侧面观:
- 鼻唇角(正常90°-120°,龅牙时鼻唇角减小,呈“凸面型”);
- 颏唇角(颏部与下唇的夹角,正常≥120°,龅牙时颏唇角变锐,颏部后缩);
- 唇-E线(上唇唇缘是否超过E线,下唇是否接触或位于E线后方,龅牙时上唇常明显前突超过E线)。
- 动态观察:微笑时露龈量(>2mm为露龈笑,常伴龅牙)、说话时唇部运动情况。
-
颌骨与TMJ:
- 颌骨发育情况:上颌是否前突(“上颌发育过度”)、下颌是否后缩(“下颌发育不足”,导致骨性Ⅱ类关系);
- TM区触诊:有无压痛、弹响,张口度(正常3.5-4.0cm)、张口型(是否偏斜)。
(二)口内检查
-
牙列与牙体:
- 牙列完整性:有无先天缺牙(如下颌第二前磨牙缺失)、多生牙(如“正中多生牙导致上中切牙间隙”);
- 牙体牙周:龋齿(龋坏位置、范围)、牙石指数(GI)、菌斑指数(PLI)、牙龈指数(GI,评估牙龈炎症);
- 牙齿形态:上切牙是否过大/过小、有无扭转(如“上侧切牙舌向扭转”)。
-
咬合关系(核心):
- 磨牙关系:安氏分类(龅牙多为安氏Ⅱ类1分类:上颌第一磨牙近中尖对下颌第一磨牙近中颊尖;或安氏Ⅱ类2分类:上颌第一磨牙近中尖对下颌第一磨牙近中颊尖,且上颌中切牙舌倾);
- 覆盖与覆颌:
- 覆盖(上切牙切缘至下切牙切缘的水平距离,>3.5mm为深覆盖,龅牙常>7mm);
- 覆颌(上切牙切缘覆盖下切牙切缘的垂直距离,>1/3为深覆颌,龅牙常伴深覆颌);
- Spee曲线:下颌Spee曲线深度(>3mm为曲线异常,需整平);
- 中线:上下颌中线是否对齐(与面部中线一致,龅牙常因牙列拥挤导致中线偏斜)。
-
牙弓与间隙:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 牙弓长度与宽度:上下牙弓是否狭窄(“V”型牙弓)、有无拥挤(拥挤度=现有牙弓长度-必需牙弓长度,龅牙可伴牙列拥挤或“牙弓前突但无拥挤”);
- 间隙分析: Bolton指数(前牙比/全牙比,不协调可导致咬合紊乱)。
(三)特殊检查
-
研究模型:
记录治疗前的牙列形态、覆盖覆颌、拥挤度、Spee曲线,用于诊断设计和疗效对比。
-
X线片:
- 曲面断层片:观察全口牙根形态、恒牙胚发育情况(青少年)、牙槽骨高度、有无埋伏牙;
- 头颅侧位片(必做!):龅牙诊断的核心依据,需测量以下指标:
- 骨性指标:
- SNA(上颌相对于颅底的位置,正常82°±3°,>84°提示上颌前突);
- SNB(下颌相对于颅底的位置,正常80°±3°,<77°提示下颌后缩);
- ANB(上下颌间关系,正常2°±2°,>4°提示骨性Ⅱ类);
- 面角(FH-MP,下颌平面与前颅底平面的夹角,评估垂直向关系,龅牙可伴“高角型”或“低角型”)。
- 牙性指标:
- U1-NA(上切牙突距,正常5.5±2.5mm,>8mm提示上切牙前突);
- U1-NA角(上切牙倾斜度,正常22°±5°,>25°提示上切牙唇倾);
- L1-NB(下切牙突距,正常6.5±2.5mm,异常提示下切牙代偿);
- L1-NB角(下切牙倾斜度,正常25°±5°,异常提示下切牙代偿);
- UI-LI(上下切牙角,正常125°±8°,龅牙时角度减小(<110°),提示“对刃”或“深覆盖”)。
- 软组织指标:
- 上唇突度(UL-E,正常2±2mm,>4mm提示上唇前突);
- 下唇突度(LL-E,正常-2±2mm,异常提示下唇位置改变)。
- 骨性指标:
- 手腕骨龄片(青少年):评估生长发育潜力(是否处于快速期,决定是否需生长改良治疗)。
诊断
需综合“机制+类型+程度”,明确龅牙的“骨性/牙性”属性:

-
错畸形分类:
- 安氏分类:如“安氏Ⅱ类1分类错”;
- 毛氏分类(可选):如“毛氏Ⅱ¹+Ⅲ¹(深覆盖+牙列拥挤)”。
-
机制诊断:
- 骨性:如“骨性Ⅱ类1分类(上颌发育过度+下颌发育不足)”;
- 牙性:如“牙性Ⅱ类1分类(上切牙唇倾+下切牙舌倾,无明显骨性不调)”;
- 混合性:如“混合性Ⅱ类1分类(轻度骨性Ⅱ类+明显上切牙唇倾)”。
-
程度诊断:
轻度、中度、重度(根据覆盖、覆颌、SNA/ANB等指标分级,如“重度深覆盖(覆盖>10mm)、骨性Ⅱ类(ANB 6°)”)。
-
其他诊断:
- 牙周状况:如“慢性牙周炎(基础治疗后可正畸)”;
- 伴发问题:如“露龈笑(上唇活动度过大)”“上颌中切牙间隙”“Spee曲线过深”。
治疗计划
根据诊断制定个性化方案,明确“是否拔牙”“是否需要支抗”“是否联合正颌”:
(一)治疗目标
- 美观:改善凸面型,减少露龈笑,唇部自然闭合;
- 功能:解除深覆盖、深覆颌,建立中性咬合,恢复咀嚼效率;
- 稳定:维持治疗后效果,防止复发(如“保持后上下切牙切缘位于E线后方”)。
(二)治疗方案选择
-
非拔牙矫治(适用于轻度龅牙、牙弓足够、无明显拥挤):
- 方法:扩弓(解决牙弓狭窄)、推磨牙向远中(如“摆式矫治器”“微种植钉支抗”)、上切牙舌向内收(如“多曲唇弓”);
- 适应证:SNA<85°、覆盖<7mm、无拥挤或轻度拥挤、Bolton指数正常。
-
拔牙矫治(适用于中重度龅牙、牙弓前突明显、拥挤或Bolton指数不调):
- 拔牙设计:首选“上颌第一前磨牙+下颌第一前磨牙”(解除拥挤、内收前牙、改善侧貌);若上颌前突明显,可考虑“拔除4个第一前磨牙”或“上颌第二前磨牙”(避免内收过多导致侧貌凹陷);
- 支抗控制:种植钉(加强支抗,防止后牙前移)、横腭杆/腭托(稳定上颌牙弓)、口外弓(青少年,加强磨牙支抗)。
-
联合正颌外科(适用于重度骨性龅牙,SNA>88°、ANB>6°、非正畸无法改善侧貌):
- 术前正畸:排齐整平牙列,将牙齿移动至手术理想位置(如“上颌去补偿(上切牙舌倾)、下颌代偿(下切牙唇倾)”);
- 手术术式:上颌Le Fort I型 osteotomy(后退上颌)、下颌矢状劈开术(前移下颌)、颏成形术(改善颏部形态);
- 术后正畸:精细调整咬合,关闭剩余间隙。
-
辅助治疗:
- 露龈笑:可联合“上唇系带修整”“肉毒素注射(降低上唇肌肉张力)”或“牙龈切除术”;
- 不良习惯:如“舌刺纠正吐舌习惯”“唇挡纠正口呼吸”;
- 保持器: Hawley保持器(活动)、压膜保持器(透明)、固定舌侧丝(防止复发)。
治疗过程记录
按时间顺序详细记录,突出关键步骤和问题处理:
-
第一阶段:准备期(1-3个月):
- 牙周治疗(洁治、刮治,成人患者);
- 拔牙(如“分次拔除上下颌第一前磨牙,待拔牙窝愈合”);
- 粘接矫治器(如“自锁托槽( Damon Q)粘接,0.014镍钛丝排齐”)。
-
第二阶段:排齐整平期(3-6个月):
- 更换弓丝:0.014→0.018→0.019×0.025镍钛丝,解除拥挤,整平Spee曲线;
- 问题处理:如“上尖牙低位,0.018不锈钢丝配合链状皮圈牵引萌出”。
-
第三阶段:关闭拔牙间隙/内收前牙(6-12个月):
- 支抗设计:植入“上颌颧牙槽嵴种植钉(直径1.6mm,长度11mm)”;
- 加力:0.019×0.025不锈钢丝配合“滑动法关闭间隙”,牵引力150g/侧;
- 复诊调整:每4周复诊1次,检查种植钉稳定性,调整牵引力。
-
第四阶段:精细调整期(3-6个月):
- 上下颌换0.019×0.025不锈钢丝,弯制“理想弓形”;
- 调整咬合:消除“早接触点”,建立“尖牙保护颌”;
- 中线对齐:如“上颌左侧中切牙轻微偏斜,用链状皮圈牵引中线”。
-
第五阶段:保持期:
- 拆除矫治器,取模制作“Hawley保持器”(附带“Hawley弓”和“双曲唇弓”);
- 指导佩戴:全天佩戴(进食、刷牙除外),6个月后改为夜间佩戴;
- 定期复查:保持第1年每3个月1次,之后每6个月1次。
疗效评价
通过治疗前后的对比,客观评估治疗效果:
- 模型对比:覆盖覆颌改善(如“治疗前覆盖8mm→治疗后2.5mm”)、Spee曲线整平(如“治疗前3mm→平直”)、牙弓形态改善(如“V型牙弓→卵圆形”)。
- X线对比:
- 牙性:U1-NA(从10mm→5mm)、U1-NA角(从30°→22°),上切牙舌向移动;
- 骨性(非手术患者):SNA(从87°→85°)、ANB(从5°→3°),轻度改善;
- 根尖片:牙根无吸收(或吸收<1/3根长)。
- 面部软组织对比:
- 侧面观:鼻唇角(从85°→95°)、颏唇角(从110°→125°),凸面型改善;
- 唇部:静息时上下唇自然闭合,微笑时露龈量减少(从4mm→1mm)。
- 患者满意度:通过问卷或访谈评估(如“对侧貌改善非常满意”“咬合功能恢复正常”)。
讨论与总结
- 诊断要点回顾:明确龅牙的核心机制(骨性/牙性),强调头影测量的关键指标(如SNA、U1-NA);
- 治疗决策依据:解释为何选择拔牙/非拔牙、是否需要手术(如“患者SNA 88°、覆盖10mm,非拔牙无法内收前牙至理想位置,故选择拔除4个第一前磨牙”);
- 难点与对策:如“成人患者牙周状况差,治疗中需每3个月行牙周维护,避免牙槽骨吸收”;“种植钉松动,更换位置后重新植入”;
- 复发风险与预防:如“上切牙唇倾明显,保持期需长期戴用保持器,避免吐舌习惯复发”;“骨性龅牙术后正畸不彻底,可能复发,需保持5年以上”。
注意事项
- 个体化:龅牙病因复杂(遗传、习惯、骨性),需根据患者年龄、牙周状况、美观需求制定方案,避免“千篇一律”;
- 沟通:治疗前充分告知患者风险(如“拔牙矫治后可能出现面型凹陷”“牙根吸收”),签署知情同意书;
- 多学科协作:严重骨性龅牙需联合正颌外科,成人牙周病患者需与牙周科医生共同制定治疗计划。
通过以上框架,可全面、系统地记录龅牙正畸病例,既体现规范性,又突出“龅牙”的诊疗特点,为临床总结、学术交流提供可靠资料。