在正畸诊断中,FMA(下颌平面角)与IMPA(下颌中切牙-下颌平面角)是评估颅颌面垂直向与矢状向关系的关键指标,对制定治疗计划、预测疗效及保持稳定性具有重要意义。
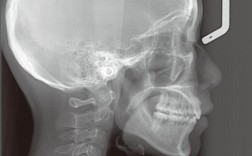
FMA全称为Frankfort mandibular plane angle,即下颌平面与前颅底平面的夹角,其测量方法为:在头颅侧位片上,以前颅底平面(SN平面,由蝶鞍中心点与鼻根点连线构成)为基准,以下颌平面(MP平面,通常为下颌下缘骨皮质最下点的切线或下颌角点与颏下点的连线)为参照,两平面相交的下夹角即为FMA,正常值范围为25°±5°,>30°为高角(垂直发育过度),<20°为低角(垂直发育不足),20°-30°为均角,FMA直接反映面部垂直高度:高角面型者面下1/3 elongation,下颌平面顺时针旋转,常伴开颌或开颌倾向;低角面型者面下1/3短缩,下颌平面逆时针旋转,易表现为深覆颌。
IMPA为mandibular incisor to mandibular plane angle,即下颌中切牙牙长轴与下颌平面的夹角,测量时以下颌中切牙牙长轴(切缘中点与根尖点连线)为参照,与MP平面相交的前夹角即为IMPA,正常值范围为95°±5°,>100°为下前牙唇倾(IMPA增大),<90°为下前牙舌倾(IMPA减小),IMPA主要反映下前牙的位置与倾斜度:过大时下前牙突兀,唇侧软组织张力增加,可能导致牙龈退缩或微笑露龈过多;过小时下前牙舌倾,可能造成前牙反颌或覆盖过小,影响切割功能。
两者在临床中常联合分析:高角病例常伴IMPA增大(下前牙代偿性唇倾以维持切牙功能),需警惕治疗中垂直向失控;低角病例多见IMPA减小(下前牙舌倾以适应深覆颌),治疗中需避免前牙过度舌倾加重深覆颌,对高角开颌患者,正畸治疗需通过压低后牙、控制下颌平面旋转来减小FMA,同时内收下前牙减小IMPA,以稳定咬合与面型;对低角深覆颌患者,则可能需升高后牙打开咬合,唇倾下前牙增加IMPA,改善覆颌关系。
以下为FMA与IMPA的核心对比:
| 指标 | 定义 | 测量平面 | 正常值范围 | 临床意义 | 常见异常及影响 |
|---|---|---|---|---|---|
| FMA | 下颌平面与前颅底平面的夹角 | SN平面与MP平面 | 25°±5° | 反映面部垂直向发育与下颌平面旋转方向 | 高角(>30°):面下1/3过长,开颌风险;低角(<20°):面下1/3过短,深覆颌 |
| IMPA | 下颌中切牙牙长轴与下颌平面的夹角 | 下颌中切牙牙长轴与MP平面 | 95°±5° | 反映下前牙位置与倾斜度 | 增大(>100°):下前牙唇倾,牙龈退缩风险;减小(<90°):下前牙舌倾,可能伴反颌或覆盖过小 |
相关问答FAQs

Q1:FMA和IMPA异常时,正畸治疗中如何针对性调整?
A:需根据垂直向与矢状向问题综合设计,高角(FMA>30°)患者,优先控制垂直向:使用摇椅弓、微种植体压低后牙,减小下颌平面旋转,同时通过内收下前牙(如滑动法关闭拔牙间隙)减小IMPA,避免前牙过度唇倾,低角(FMA<20°)患者,需增加垂直高度:可采用平面导板、J钩高位牵引打开咬合,同时唇倾下前牙(片段弓或下颌弓丝弯制“Spee”曲线)增加IMPA,改善深覆颌,若IMPA单独异常(如过大导致露龈笑),可通过多曲唇弓、种植支抗内收下前牙;过小时需去除干扰、唇倾前牙,但需注意牙周健康,避免牙根吸收。
Q2:测量FMA和IMPA时,哪些因素可能导致误差?
A:误差主要来自三方面:①头位不正:拍摄头颅侧位片时头部左右倾斜、旋转,会导致SN平面或MP平面定位偏差,尤其对FMA影响显著;②标志点定位误差:如鼻根点、蝶鞍中心、下颌下缘最凸点等标志点模糊(如影像伪影、个体变异大),或下颌中切牙牙根弯曲、牙冠磨耗导致牙长轴定位不准;③测量工具差异:手工测量时量角中心点偏移,或不同软件对平面拟合方式不同(如下颌平面用多点拟合还是两点连线),可能使结果偏差2°-5°,需由专业技师拍摄标准头颅侧位片(眶耳平面与地面平行),并由正畸医生重复测量以减少误差。