牙槽骨是支撑牙齿的重要组织,如同房屋的地基,其健康状况直接关系到牙齿的稳固与功能,因缺牙后未及时修复、牙周病、长期佩戴不良义齿或自然生理性吸收等原因,部分人群会出现牙槽骨骨量不足、骨密度降低的问题,即“牙槽骨薄”,这种情况下,不仅可能导致牙齿松动、脱落,还会影响种植牙等修复治疗的效果,而植骨粉技术的出现,为牙槽骨条件不佳的患者提供了有效的解决方案。
牙槽骨薄的形成是一个渐进过程,缺牙后,牙齿失去了咀嚼刺激,牙槽骨会因“废用性”逐渐吸收,每年约减少0.5-1mm;牙周病会导致牙槽骨炎性破坏,牙槽嵴高度降低、宽度变窄;长期佩戴过紧或不合适的活动义齿,可能压迫牙槽骨,加速吸收;年龄增长、激素水平变化(如更年期女性)也会影响骨代谢,导致骨量减少,牙槽骨薄的临床表现包括牙齿松动、牙龈萎缩、咀嚼无力,严重时甚至会出现面部塌陷,影响美观和心理健康。

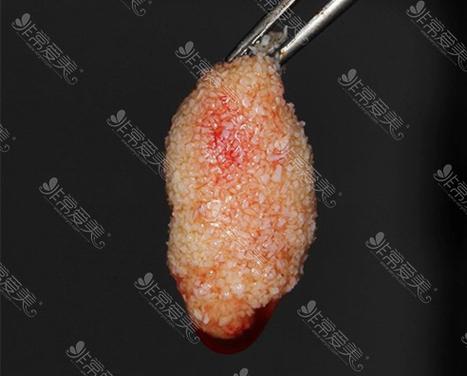
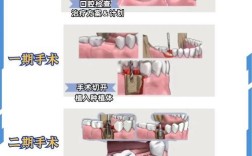
对于牙槽骨薄的患者,直接进行种植牙可能面临种植体缺乏稳定支撑、骨结合失败等风险,植骨粉技术通过在骨缺损区域植入具有生物相容性的材料,引导自体骨细胞再生,最终形成足够的新生骨,为种植牙创造理想条件,植骨粉的核心作用是“骨引导”和“骨支撑”,其材料需具备良好的生物相容性、骨传导性,且能被人体逐渐吸收替代。
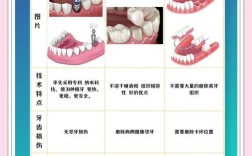
目前临床常用的植骨粉种类多样,各有特点:
| 植骨粉类型 | 来源 | 优点 | 缺点 | 适用情况 |
|---|---|---|---|---|
| 自体骨 | 患者自身(如拔牙区、髂骨) | 无免疫排斥,骨诱导性强,愈合快 | 需额外取骨,增加手术创伤和费用 | 小范围骨缺损,对材料要求高的患者 |
| 异体骨 | 同种异体(捐赠者骨组织) | 来源充足,避免取骨创伤 | 存在免疫排斥风险,可能传播疾病(概率极低) | 中等骨缺损,患者对取骨有顾虑 |
| 异种骨 | 动物骨(如牛骨) | 来源广泛,成本较低,处理后人源性化 | 吸收速度较慢,可能引发轻微炎症反应 | 大范围骨缺损,经济条件有限的患者 |
| 人工骨 | 合成材料(如羟基磷灰石) | 无免疫原性,可塑性强,吸收速度可控 | 骨诱导性较弱,需依赖自身成骨能力 | 骨缺损较小,作为辅助填充材料 |
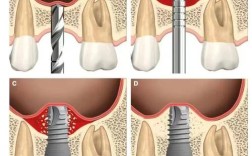
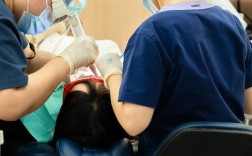
植骨手术需在严格无菌条件下进行,术前需通过CBCT、全景片等检查精确评估骨缺损程度和位置,手术过程通常包括:局部麻醉后,切开牙龈、暴露骨缺损区域;将植骨粉与患者血液或骨诱导蛋白混合,均匀植入缺损处;覆盖可吸收生物膜(防止软组织侵入,保障骨再生);最后缝合牙龈,术后给予抗生素和漱口水预防感染,术后3-6个月是骨愈合关键期,需避免患侧咀嚼,戒烟限酒,定期复查,确认新生骨形成稳定后,方可进行种植牙修复。
植骨粉治疗的成功率受多种因素影响,包括患者自身骨条件(如糖尿病、骨质疏松等全身疾病)、手术技术、材料选择及术后护理,在规范操作下,植骨成功率可达90%以上,但少数患者可能出现植骨粉吸收过快、感染或骨结合不良等情况,需及时与医生沟通处理。
尽管植骨技术已较为成熟,但仍存在一定误区,部分患者认为“植骨痛苦大、恢复慢”,其实现代微创手术可减少创伤,术后疼痛可通过药物控制;也有人担心“植骨粉会被身体排斥”,目前临床使用的植骨粉均经过严格处理,生物相容性高,排斥反应罕见,选择正规医院和经验丰富的医生,是保障植骨效果的关键。
相关问答FAQs
Q1:牙槽骨薄不植骨能直接种牙吗?
A1:需根据骨量不足程度判断,若垂直骨高度>5mm、宽度>3mm,可能通过短种植体、倾斜种植等技术避免植骨;但若骨量严重不足(如高度<3mm),强行种植会导致种植体周围缺乏骨支持,易松动、脱落,甚至引发感染,此时植骨是必要步骤,可提高种植牙长期成功率。
Q2:植骨粉会被身体完全吸收吗?吸收后骨量会减少吗?
A2:植骨粉分可吸收和不可吸收两类,自体骨、部分异种骨和人工骨(如磷酸三钙)可被人体逐渐吸收,同时刺激自体骨新生,最终被新生骨替代,维持稳定骨量;不可吸收骨粉(如羟基磷灰石)则长期存留,提供永久性支撑,无论哪种类型,只要骨愈合良好,新生骨量均可满足种植需求,不会因植骨粉吸收导致骨量不足。