牙松动是口腔健康中常见的问题,其背后往往隐藏着牙槽骨吸收的隐患,正常情况下,牙齿依靠牙槽骨的支撑稳固于口腔中,当牙周炎、外力撞击或长期咬合异常等因素导致牙槽骨逐渐流失时,牙齿便会失去“地基”,出现松动、移位,甚至脱落的风险,而植骨技术作为一种修复牙槽骨缺损的有效手段,为严重松动的牙齿提供了“重生”的可能,通过重建骨组织,为牙齿恢复稳固支持。
牙松动与植骨的必然联系:骨缺损是“松动”的根源
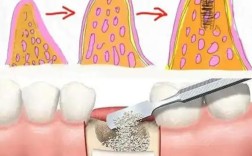
牙齿的稳固性取决于牙槽骨的密度和高度,健康的牙槽骨包裹着牙根,形成类似“土壤包裹树根”的稳定结构,但当牙周炎发生时,牙菌斑堆积会引发牙龈炎症,进而破坏牙周膜,导致牙槽骨被吸收;外力撞击可能导致牙槽骨直接骨折或缺损;长期咬合力量过大或牙齿排列不齐,也会使牙槽骨因异常受力而萎缩,这些情况都会导致牙槽骨高度降低、密度下降,牙齿的支撑基础被削弱,从而出现松动。
轻度松动时,通过牙周治疗(如洁治、刮治)控制炎症,牙齿可能恢复稳定;但若牙槽骨吸收超过根长的1/3,或出现明显的骨缺损,单纯牙周治疗已无法解决根本问题,此时需要通过植骨来补充骨量,重建牙槽骨的支撑结构,植骨并非直接“固定”松动的牙齿,而是为牙齿创造一个能够重新稳固的“土壤环境”,让牙齿在骨愈合过程中逐渐恢复功能。
哪些牙松动情况需要植骨?植骨的适用人群
并非所有松动的牙齿都需要植骨,需根据牙槽骨吸收程度、牙齿松动度及患者全身状况综合判断,以下情况通常建议考虑植骨:
| 适用情况 | 具体表现 | 植骨必要性 |
|---|---|---|
| 牙周炎导致的重度骨吸收 | 牙槽骨吸收超过根长1/2,牙齿Ⅱ度以上松动(松动幅度超过1mm),伴有牙龈退缩、牙根暴露。 | 单纯牙周治疗无法恢复骨量,需植骨重建牙槽骨,为牙齿提供支撑,避免拔牙。 |
| 外伤性牙槽骨缺损 | 牙齿受外力撞击导致牙槽骨骨折、缺损,牙齿松动明显,但牙根无折断。 | 植骨可填充缺损区域,促进骨愈合,恢复牙齿的稳定性。 |
| 种植牙前的骨量不足 | 因长期缺牙导致牙槽骨萎缩,种植区域骨宽度/高度不足,无法满足种植体植入要求。 | 植骨(引导骨再生技术)可增加骨量,为种植牙创造“生长土壤”,确保种植成功。 |
| 正畸治疗需要的骨支持 | 正畸过程中牙齿移动导致牙槽骨局部吸收,或需要开辟牙齿移动空间(如内收前牙)。 | 植骨可辅助牙槽骨改建,维持正畸效果,避免牙齿移动后出现“黑三角”或骨裂。 |
植骨手术的全流程:从术前准备到术后恢复
植骨手术是口腔外科的常规操作,但需严格遵循规范流程,以确保手术效果和安全性。
术前准备:评估是关键
植骨前需进行全面检查:通过CBCT(锥形束CT)精确测量牙槽骨缺损的范围、高度和密度;牙周检查判断是否有活动性炎症(需先控制牙周炎症,否则植骨材料易被感染吸收);血常规、凝血功能等全身检查排除手术禁忌(如未控制的糖尿病、严重心血管疾病),患者需停用抗凝药物(如阿司匹林)1-2周,避免术中出血过多。
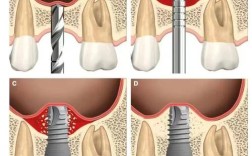
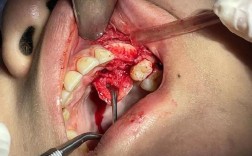
手术步骤:精准植入与骨再生
手术在局部麻醉下进行,通常需1-2小时:
- 切开与暴露:在牙龈处做切口,翻开牙龈瓣,暴露牙槽骨缺损区域;
- 清创与处理:彻底清除缺损区的炎性肉芽组织和松动的骨碎片,修整骨边缘;
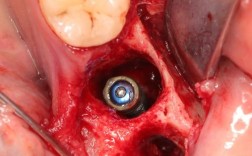
- 植骨材料填充:选择合适的植骨材料(如自体骨、异体骨、人工骨),均匀填充于缺损区,确保材料与周围骨壁紧密贴合;
- 屏障膜覆盖:覆盖可吸收胶原膜,防止牙龈软组织长入骨缺损区,为骨细胞生长提供空间;
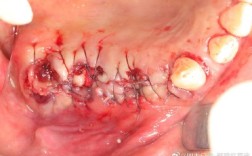
- 缝合与压迫:将牙龈瓣复位缝合,压迫止血,促进植骨材料与骨组织结合。
术后恢复:分阶段护理至关重要
植骨后的恢复周期较长,需分阶段护理:
- 术后1-2周(炎症期):手术区域可能出现肿胀、疼痛,需遵医嘱服用抗生素和止痛药;饮食以温凉流质或半流质为主,避免用患侧咀嚼;保持口腔卫生,使用漱口水漱口,避免刷牙触碰术区。
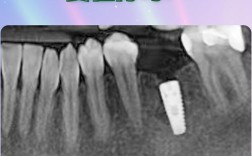
- 术后1-3个月(骨愈合期):植骨材料逐渐与自体骨融合,形成新骨,此阶段需避免咬硬物,定期复查(术后1个月、3个月),通过X光观察骨愈合情况。
- 术后3-6个月(功能适应期):新骨基本稳定,可逐步恢复正常饮食,若为治疗松动牙,需进行牙周维护(如定期洁治);若为种植牙,可进行种植体上部修复(安装牙冠)。
植骨材料的选择:自体骨、异体骨与人工骨的优劣势
植骨材料是手术成功的关键,目前常用材料包括以下三类,各有特点:
| 材料类型 | 来源 | 优点 | 缺点 | 适用场景 |
|---|---|---|---|---|
| 自体骨 | 患者自身(如下颌骨、髂骨) | 生物相容性最好,无排斥反应,成骨能力强 | 需额外取骨,增加手术创伤和疼痛 | 重度骨缺损、对成骨要求高的患者 |
| 异体骨 | 骨库(捐献者骨骼) | 无需取骨,手术创伤小 | 存在排斥和疾病传播风险(极低),成骨速度较慢 | 中轻度骨缺损、患者对取骨有顾虑时 |
| 人工骨 | 人工合成材料(如羟基磷灰石) | 来源充足,无排斥风险,可塑性强 | 成骨能力较弱,可能被人体缓慢吸收 | 骨缺损较小、作为辅助填充材料时 |
植骨的优势:不止于“保牙”,更关乎口腔健康
植骨治疗松动的牙齿,核心优势在于“保留天然牙”和“重建口腔功能”:
- 避免拔牙:对于因骨吸收松动的牙齿,植骨可恢复其支撑力,避免拔牙后导致的邻牙移位、咀嚼功能下降等问题;
- 恢复咀嚼功能:新骨形成后,牙齿稳固性提升,可正常承担咬合力量,恢复咀嚼效率;
- 为后续治疗奠基:若计划种植牙,植骨可解决骨量不足问题,提高种植成功率和长期稳定性;
- 改善口腔美观:防止因牙齿松动或移位导致的“露龈笑”或面部塌陷,维持面部轮廓。
注意事项:提高植骨成功率的关键
植骨手术的成功率受多种因素影响,患者需注意以下事项:
- 术前控制炎症:牙周炎患者需先进行系统牙周治疗(如龈下刮治、根面平整),确保无活动性炎症;
- 戒烟限酒:吸烟会影响血液循环,延缓骨愈合,术前术后需至少戒烟1个月;
- 术后口腔卫生:使用软毛牙刷、冲牙器清洁口腔,避免术区感染;
- 定期复查:术后1周、1个月、3个月需复查,医生会通过X光评估骨愈合情况,调整治疗方案。
相关问答FAQs
问题1:植骨后牙齿能保留多久?
解答:植骨后牙齿的保留时间取决于术后维护和牙周健康状况,若患者坚持良好的口腔卫生(每天刷牙2次、使用牙线、定期洁治),并定期复查控制牙周炎,植骨重建的牙槽骨可长期稳定,牙齿可能伴随终身;若术后不注意维护,导致牙周炎复发或植骨区域感染,新骨可能被再次吸收,牙齿仍会松动脱落。
问题2:植骨手术风险大吗?术后会留疤吗?
解答:植骨手术是成熟的口腔外科操作,风险较低,常见并发症包括术后肿胀、疼痛(可通过药物缓解)、局部感染(发生率约1%-2%,通过抗生素控制),手术切口位于牙龈内侧,缝合后疤痕隐蔽,不会影响美观,对于骨量缺损较大或全身状况复杂(如糖尿病控制不佳)的患者,术前需与医生充分沟通,评估个体风险。