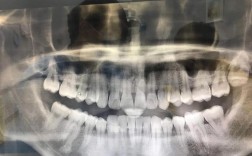
正畸治疗的核心是通过力学手段移动牙齿、调整颌骨关系,最终实现功能与美观的统一,在这一过程中,精准的影像学检查是制定方案、监测疗效的基础,而正畸全景片(又称全口曲面断层片)凭借其能一次性展示全口牙列、牙槽骨、颌骨及颞下颌关节的全面视野,成为正畸诊断中不可或缺的工具,拍摄这种影像的设备——口腔全景机,其机械结构、成像原理及操作规范,直接决定了图像的清晰度和诊断价值,本文将从全景机的硬件构成、工作原理、图像特点、临床应用及操作维护等方面,详细解析正畸全景片背后的“机器图”逻辑。
正畸全景机的硬件构成:精密机械与影像系统的协同
口腔全景机是集机械、电子、影像技术于一体的复杂设备,其硬件系统是实现高质量成像的基础,从设备外观看,全景机通常由机架、旋转臂、定位装置、X射线发生系统、探测器系统及控制台等核心部件组成,各部件协同工作,确保X射线束按预设轨迹扫描患者口腔。
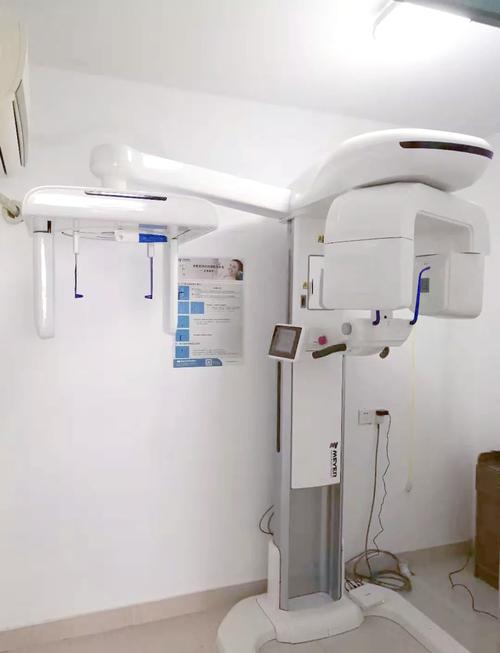
以下为正畸全景机主要硬件构成及功能说明:
| 部件名称 | 核心功能 | 技术要点 |
|---|---|---|
| 机架系统 | 支撑整个设备,实现旋转臂的平稳运动 | 采用高强度合金材料,确保机械稳定性;内置伺服电机,控制旋转速度(通常10-16秒/次)和精度(±0.1°)。 |
| X射线发生系统 | 产生并控制X射线束,穿透患者口腔形成影像 | 包括X射线球管(焦点尺寸≤0.5mm,保证图像分辨率)、高压发生器(稳定输出,剂量可调,范围50-90kV)。 |
| 探测器系统 | 接收穿透患者后的X射线信号,转化为数字图像 | 数字探测器(CCD/CMOS)为主流,替代传统胶片,具备高灵敏度(动态范围≥14bit)、低辐射剂量(比胶片减少50%-70%)优势。 |
| 定位装置 | 精确固定患者头位,确保扫描轨迹与解剖结构匹配 | 配备头颅定位仪(眶耳平面与地面平行,咬合平面与水平面垂直),激光定位灯辅助,避免运动伪影。 |
| 控制系统 | 协调各部件工作,实现曝光参数调节、图像采集与后处理 | 计算机软件控制扫描程序(如儿童模式、正畸模式),支持图像放大、测量、伪影消除等功能。 |
工作原理:旋转扫描与图像重建的“时空艺术”
正畸全景片的成像原理并非传统X射线的简单投影,而是基于“旋转-平移”扫描技术,通过计算机重建三维信息的二维投影,具体过程可概括为三步:
-
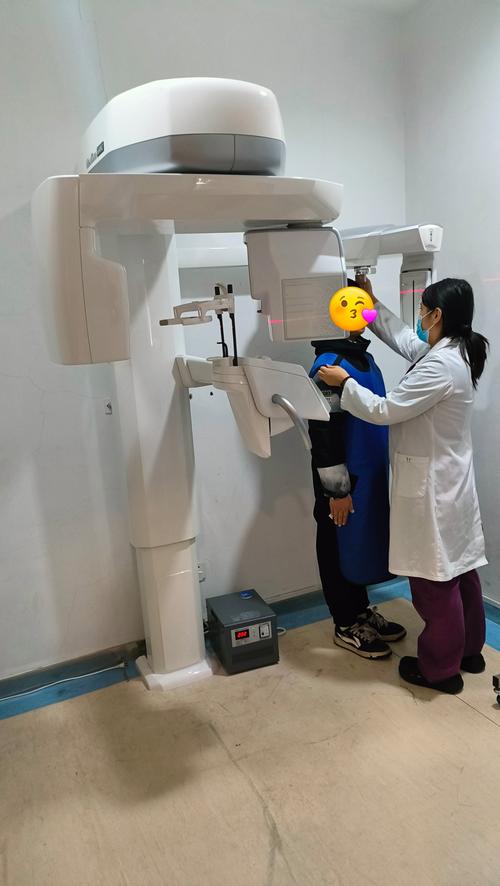
患者定位与轨迹设定:患者站立或坐于检查位,头部通过定位装置固定,确保眶耳平面(眼外眦与外耳道中点的连线)与地面平行,咬合平面与水平面垂直,X射线球管与探测器分别位于患者两侧,通过旋转臂同步围绕患者头部旋转,形成环形扫描轨迹。
-
X射线束的“狭缝”控制:球管发射的X射线经准直器形成窄扇形束(厚度约0.1-0.2mm),仅对目标断层区域曝光,随着球管与探测器的旋转,X射线束沿牙弓长轴方向“逐层”扫描,不同深度的组织结构因吸收X射线剂量差异,在探测器上形成强弱不同的信号。
 (图片来源网络,侵删)
(图片来源网络,侵删) -
数字信号处理与图像重建:探测器接收的模拟信号经模数转换(A/D)后,输入计算机软件,软件通过“体层摄影重建算法”(如反投影法、迭代算法),将扫描信号按空间位置重组,最终生成包含全口牙列、牙槽骨、颌骨及颞下颌关节的二维全景图像,与传统根尖片相比,全景片避免了组织重叠,可清晰显示牙根形态、牙槽骨高度及颌骨解剖结构。
正畸全景片的图像解读:从“机器图”到“诊断图”的转化
正畸全景片的图像质量直接影响诊断准确性,而图像解读需结合正畸治疗需求,重点关注以下结构:
-
牙列与牙齿:观察牙齿数目(如多生牙、先天缺失牙)、形态(如锥形牙、融合牙)、位置(如唇倾、腭倾、低位阻生)及萌出状态(如埋伏牙、萌出方向),正畸前需通过全景片判断牙根是否存在吸收、弯曲,或牙根间有无骨粘连,这些因素会影响牙齿移动的可行性。
-
牙槽骨与颌骨:评估牙槽骨高度(釉牙骨质界至牙槽嵴顶的距离,正常≥2mm)、密度(骨皮质是否完整,骨松质是否均匀)及颌骨形态(如上颌窦底位置、下颌管走行),若牙槽骨高度不足,正畸治疗中需避免过度倾斜移动牙齿,以防骨开裂或吸收加重。
-
颞下颌关节(TMJ):全景片可显示髁突、关节结节及关节间隙,观察髁突位置是否居中、关节间隙是否均匀(正常上间隙>后间隙>下间隙),对于存在颞下颌关节紊乱症状的患者,需通过全景片排除髁突骨质破坏、关节结节变形等异常。
需注意的是,全景片也存在局限性:其二维成像无法准确显示牙根在唇舌向的位置关系(需结合CBCT),且对细小骨裂、根尖周细小病变的敏感性低于根尖片,正畸诊断中常需联合多种影像检查,以互补优势。
正畸临床应用:从“影像”到“方案”的桥梁
正畸全景片贯穿正畸治疗全程,是连接影像诊断与临床决策的关键纽带:
-
治疗前诊断设计:通过全景片分析错颌畸形的病因(牙性或骨性),制定拔牙方案,对于牙列严重拥挤的患者,需测量牙冠宽度总和与牙弓 available 长度的差值(拥挤度),结合牙根形态及牙槽骨情况,判断是否需拔除前磨牙;对于骨性Ⅲ类错颌,需观察下颌管位置及下颌支长度,评估正畸掩饰治疗的可行性。
-
治疗中监测调整:正畸治疗过程中(通常每3-6个月拍摄一次),通过全景片对比牙根移动情况、牙槽骨改建效果,观察牙根是否平行移动(避免“根尖孤形”)、牙槽骨有无异常吸收(提示加力过大),及时调整矫治力大小或方向。
-
治疗后疗效评估:拆除矫治器前,拍摄全景片确认牙根排列整齐、牙槽骨稳定,排除牙根吸收、骨粘连等并发症,为保持器设计提供依据(如牙根吸收明显者,需延长保持时间)。
机器操作与维护:保障影像质量的“生命线”
正畸全景片的清晰度不仅依赖设备性能,更与操作规范及日常维护密切相关:
-
操作规范:患者需去除金属饰品(如发卡、耳环),避免伪影;头位固定时,嘱患者放松肩部,保持自然咬合(勿紧咬牙),防止运动模糊;儿童或不配合患者可使用固定头帽,确保扫描过程中头部静止。
-
日常维护:每周校准X射线球管焦点,确保成像中心与探测器对齐;每月清洁探测器表面(避免划伤或污染物影响信号传导);定期升级设备软件,优化图像处理算法(如降低金属伪影、增强边缘清晰度)。
相关问答FAQs
Q1:正畸全景片和CBCT有什么区别?哪个更适合正畸?
A:正畸全景片是二维影像,可显示全口牙列、牙槽骨及颌骨的宏观结构,辐射剂量低(约0.02-0.1mSv),适合常规诊断和治疗监测;CBCT是三维影像,能清晰显示牙根在唇舌向的位置、骨皮质厚度、埋伏牙与邻牙关系等细节,但辐射剂量较高(约0.03-0.3mSv),正畸初期需全面评估复杂病例(如埋伏牙牵引、骨性错颌)时,建议CBCT;常规病例(如牙列拥挤、简单深覆颌)以全景片为主,可减少辐射暴露。
Q2:拍摄全景片时为什么需要咬住咬合板?不咬会有什么影响?
A:咬合板是固定于患者牙列的塑料板,表面有定位标志点,拍摄时咬住咬合板,可确保患者咬合平面与水平面平行,同时通过标志点校准扫描轨迹,使图像中牙列呈标准“U”形排列,避免因头位偏斜导致的图像扭曲(如前牙区重叠、后牙区模糊),若不咬咬合板,患者自然咬合时可能存在咬合平面倾斜,导致影像失真,影响牙根长度、牙槽骨高度的测量准确性。