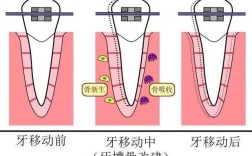
种植牙负重挑战通过模拟日常咬合压力,检验植体稳定性与骨结合强度,评估其长期承载能力及临床可靠性,为
种植牙作为缺牙修复的主流方式,其核心目标在于恢复牙齿的功能与美观,在实际使用中,种植体需长期承受咀嚼产生的动态负荷,这一过程被称为“负重挑战”,若未妥善处理负重相关问题,可能导致种植体松动、边缘骨吸收甚至失败,以下从负重机制解析、影响因素、临床应对策略及典型案例四方面展开详述,并附相关数据表格辅助理解。
种植牙负重的本质与意义
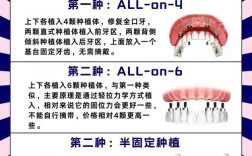
种植牙的“负重”并非单纯指静态压力,而是涵盖咬合时的垂直向力、侧向剪切力及扭转力的复合作用,健康的天然牙通过牙周膜缓冲分散应力,而种植体依赖骨结合界面直接传递载荷至颌骨,理想的负重状态应满足两点:① 生理性适配:模拟天然牙受力模式,避免局部应力集中;② 生物学兼容:刺激而非损伤周围骨组织,促进新骨生成。
| 类型 | 特点 | 适用场景 |
|---|---|---|
| 传统延迟负重 | 植入后3~6个月愈合期再戴冠,依赖充分骨整合降低风险 | 复杂病例(如严重萎缩嵴)、高咬合患者 |
| 早期负重 | 术后4~8周完成临时义齿修复,缩短治疗周期 | 单颗缺失、骨量充足且稳定性良好者 |
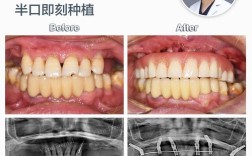
| 即刻负重 | 拔牙同期植入并安装终末修复体,实现“当天种牙当天用” | 严格筛选的前牙区美学病例 |
影响种植牙负重能力的关键因素
患者自身条件
✅ 骨质量分级(Lekholm & Zarb分类):Ⅰ类密质骨可耐受更大负荷,Ⅳ类疏松骨需谨慎设计; ✅ 咬合力大小:磨牙区平均咬合力达50-200N,远超前牙区的10-30N; ✅ 口腔习惯:夜磨牙症患者夜间咬合力可达白天的3倍,显著增加疲劳破坏风险; ❌ 系统性疾病干扰:糖尿病患者微循环障碍导致骨改建失衡,骨质疏松症加速骨流失。
种植体设计与参数
| 参数 | 优化方向 | 科学依据 |
|---|---|---|
| 直径≥4mm | 扩大基台表面积以降低单位面积压强 | 根据Wolff定律,机械刺激调控骨小梁排列 |
| 表面处理 | SLA大颗粒喷砂+酸蚀形成微观粗糙度Ra≈1.5μm | 增强成纤维细胞黏附,加速骨长入 |
| 螺纹形态 | V型自攻螺纹配合反向锥度设计 | 提升初始稳定性,减少微动幅度<50μm |
| 平台转移技术 | 内陷式边缘设计偏移0.3-0.5mm | 保护颊舌侧薄弱骨壁,维持软组织轮廓稳定 |
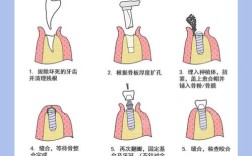
外科操作细节
⚠️ 备洞产热控制:高速手机持续冲洗降温,防止>47℃导致骨坏死; 🔧 三维位置精度:偏离理想轴向>15°将产生不利杠杆效应; ⚖️ 初期稳定性量化:ISQ值>70为安全阈值,过低易引发纤维包裹而非骨结合。
临床应对策略体系
精准诊断工具链
🔹 CBCT影像分析:测量可用骨高度≥8mm、宽度≥6mm为基本要求; 🔹 有限元仿真建模:预测特定咬合工况下的Von Mises应力峰值分布; 🔹 数字化导板导航:误差控制在±0.5mm以内,保障轴向一致性。
个性化治疗方案制定
| 风险等级 | 推荐方案 | 强化措施 |
|---|---|---|
| 低风险 | 常规两段式种植+标准直径植体 | 定期复查监测骨水平变化 |
| 中风险 | 宽径植体(≥5mm)+平台转移 | 佩戴软合垫过渡期渐进加载 |
| 高风险 | 短种植体(<8mm)+倾斜就位避开神经血管 | 联合GBR引导骨再生术提升局部骨量 |
咬合管理要点
📐 正中咬合接触点调整:消除早接触点,建立多点均匀接触; 📐 侧方运动去干扰:确保非工作侧无接触,减少侧向扭力; 📐 咬合板校准验证:T-ScanⅢ系统检测咬合时间差≤5ms。
典型并发症及处置方案
| 临床表现 | 可能原因 | 干预措施 |
|---|---|---|
| 持续性钝痛 | 超载导致的微骨折 | 更换更粗大的上部结构,限制硬质食物摄入 |
| X线显示透射带 | 过度负荷引发的纤维化包裹 | 拆除修复体重建咬合,必要时添加骨增量手术 |
| 牙龈红肿出血 | 菌斑滞留继发炎症反应 | 加强口腔卫生指导,改用钛基底全瓷冠 |
| 邻牙倾斜移位 | 咬合紊乱打破平衡 | 全口咬合重建,必要时配合正畸治疗 |
真实世界数据分析
根据《国际口腔种植学会杂志》最新Meta分析显示: 👉 严格遵守负重原则的病例5年存活率达96.8%; 👉 过早负重(<4周)导致失败的风险增加4.7倍; 👉 采用数字化全流程管理的诊所,并发症发生率下降32%。
相关问答FAQs
Q1: 我做完种植牙后多久可以吃硬东西?
A: 通常建议术后3个月内以软食为主,待X线确认骨结合完成后逐步过渡,具体时间表需由医生根据您的骨愈合速度决定,过早啃咬坚果、骨头可能造成种植体微小断裂。
Q2: 感觉种植牙比旁边真牙高一点怎么办?
A: 这是典型的咬合高点表现,必须及时复诊调磨,即使轻微高出0.1mm也会导致该牙承担80%以上的咬合力,长期可能引发创伤性骨吸收,建议每周自查:用舌尖轻顶上下牙列,能明显感觉到突出的那颗即为异常