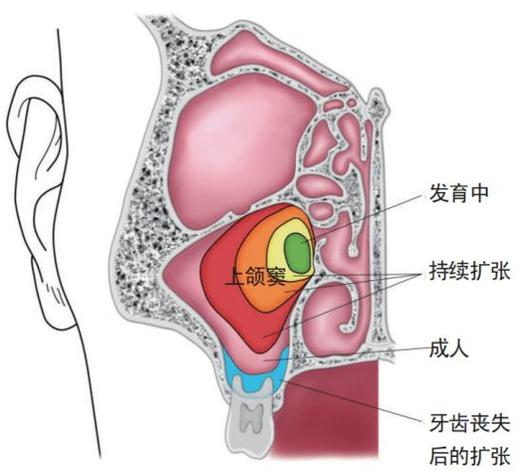
上颌窦底提升术(Maxillary Sinus Floor Elevation),也称为上颌窦提升术或Sinus Lift,是口腔种植领域一项非常重要且成熟的技术,其核心目的是增加上颌后牙区(尤其是磨牙和前磨牙区)垂直向骨量,为种植体提供足够的骨支持,因为该区域常因上颌窦气房的存在而导致牙槽骨高度不足。
手术方法主要分为两大类:
上颌窦外提升术(Lateral Wall Approach / Open Window Technique / Caldwell-Luc Approach)
这是最经典、应用最广泛的方法,适用于上颌窦底骨量严重不足(通常剩余骨高度小于4-6mm),或者需要同时进行大量骨增量(如需要植入超过5mm的骨粉)的情况。
手术步骤详解
-
切口与翻瓣:
- 在上颌后牙区牙槽嵴顶或稍偏颊侧做梯形或角形切口,延伸至前庭沟。
- 翻开全厚粘骨膜瓣,充分暴露上颌窦前壁和外侧壁的骨面。
-
定位与开窗:
- 根据术前影像(CBCT)精确确定上颌窦底的位置和形态。
- 在上颌窦前壁和外侧壁骨面相对较厚、平缓的区域,用球钻或金刚砂钻标记一个矩形或椭圆形的骨窗轮廓,骨窗大小通常为10-15mm x 5-10mm,位置应避开重要的解剖结构(如眶下神经管、牙根尖)。
-
分离(剥离)上颌窦粘膜:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 使用骨凿或超声骨刀小心地沿着骨窗轮廓截断骨壁,形成“骨窗”。
- 关键步骤: 用钝性剥离器(如Sinus Lift Elevator) 精细、轻柔地剥离骨窗下方的上颌窦粘膜,从骨窗的下缘开始,逐渐向内侧、后侧、上方剥离,将粘膜从骨壁上完整地抬起,形成一个“口袋”或“帐篷”。
- 注意: 此步骤是手术最关键也最易出错的环节,必须极其小心,避免造成粘膜穿孔,如果发生小穿孔,可以用可吸收膜(如胶原膜)或自体骨块修补;穿孔较大则可能需要终止手术或改期。
-
植入骨移植材料:
- 将剥离好的粘膜“抬高”到期望的新高度(通常比术前底高2-4mm)。
- 将骨移植材料(自体骨、异体骨、异种骨、合成骨或混合物)仔细填塞到剥离出的间隙中,完全支撑起抬高的粘膜,并填满骨窗区域,材料要紧密压实,避免空腔。
-
放置屏障膜(可选但推荐):
- 在骨移植材料表面覆盖一层可吸收屏障膜(如胶原膜),目的是:
- 防止骨移植材料漏入上颌窦腔。
- 隔离上颌窦粘膜,为骨再生提供稳定的生物学空间。
- 阻止软组织长入骨增量区。
- 在骨移植材料表面覆盖一层可吸收屏障膜(如胶原膜),目的是:
-
缝合关闭:
将粘骨膜瓣复位,严密缝合切口,确保无渗漏,为骨移植区提供良好的封闭环境。
 (图片来源网络,侵删)
(图片来源网络,侵删)
术后处理
- 术后使用抗生素、漱口水、止痛药。
- 避免用力擤鼻涕、打喷嚏(张口打喷嚏)。
- 术后1-2周拆线。
- 术后3-6个月待骨整合完成后进行二期手术(安装基台)和最终修复。
上颌窦内提升术(Osteotome Technique / Transcrestal Approach / Internal Sinus Lift)
这是一种创伤较小、操作相对简便的方法,适用于上颌窦底剩余骨量相对充足(通常剩余骨高度在4-8mm之间) 的情况,其核心是通过牙槽嵴顶进行操作,不翻开大范围的粘骨膜瓣。
手术步骤详解
-
备洞:
- 在计划植入种植体的位置,使用球钻在牙槽嵴顶预备一个引导窝。
- 逐步扩大窝洞直径,方向略偏向腭侧(约45度角),避免穿透上颌窦底或损伤邻牙根尖,最终窝洞直径应略小于所选种植体的直径。
-
冲击(冲击式提升):
- 选择大小合适的骨凿(Osteotome),其尖端直径略小于窝洞直径。
- 将骨凿尖端放入窝洞底部,用骨锤垂直或略向远中方向轻轻敲击,每次敲击后,骨凿会将局部牙槽骨和上颌窦底骨一起向下(向根方)和向周围(向窦腔内) 挤压,从而局部抬高上颌窦底粘膜。
- 逐级更换直径逐渐增大的骨凿重复敲击过程,每次敲击后骨凿会下沉更深一点,持续将窦底粘膜向上抬起,同时向四周挤压骨壁,形成骨腔。
- 关键点: 敲击力量要轻柔、有控制,避免暴力导致粘膜穿孔或骨折,敲击过程中应持续用生理盐水冲洗降温。
-
植入骨移植材料:
- 当达到预期的提升高度后,用专用注射器将骨移植材料(通常使用颗粒状材料,如Bio-Oss等)通过骨凿形成的通道,加压注入到已经提升的空间中。
- 注入材料直至填满空间并略有溢出。
-
植入种植体(同期或延期):
- 同期植入: 如果剩余骨高度足够(gt;5mm且提升后骨高度>6-7mm),可以在提升后立即植入种植体,植入时种植体尖端应位于骨移植材料中,距离上颌窦粘膜至少1-2mm。
- 延期植入: 如果同期植入风险高(如骨高度不足、提升空间大、粘膜菲薄等),则仅植入骨粉,等待3-6个月骨整合后再行二期手术植入种植体。
-
缝合关闭:
缝合粘骨膜瓣切口。
术后处理
- 同外提升术,但通常创伤更小,恢复更快。
- 同样避免用力擤鼻涕、打喷嚏。
- 同期植入者,术后需特别注意口腔卫生,避免种植体周围炎。
两种方法的比较
| 特点 | 上颌窦外提升术 (Lateral Wall) | 上颌窦内提升术 (Osteotome) |
|---|---|---|
| 适应症 | 剩余骨高度 <4-6mm;需大量骨增量 | 剩余骨高度 4-8mm;少量至中等骨增量 |
| 手术路径 | 通过上颌窦前壁/外侧壁开窗 | 通过牙槽嵴顶冲击 |
| 创伤大小 | 较大(需翻大瓣) | 较小(微创,翻小瓣或不翻瓣) |
| 操作难度 | 较高(尤其粘膜剥离) | 相对较低(但需掌握冲击技巧) |
| 骨增量潜力 | 大(可提升5-10mm甚至更多) | 有限(通常提升2-4mm) |
| 同期植入率 | 通常延期植入(3-6个月后) | 可同期或延期植入(视情况而定) |
| 手术时间 | 较长 | 较短 |
| 术后反应 | 可能较明显(肿胀、疼痛) | 通常较轻微 |
| 粘膜穿孔风险 | 较高(剥离时) | 较低(冲击时) |
重要注意事项
- 精确的术前评估: CBCT是必不可少的,用于评估剩余骨量、窦底形态、粘膜厚度、邻牙位置、重要解剖结构(如眶下神经管)等。
- 严格的无菌操作: 上颌窦与鼻腔相通,感染风险高,必须严格无菌。
- 粘膜保护: 无论是剥离还是冲击,避免粘膜穿孔是核心,术者需具备丰富的解剖知识和操作技巧。
- 骨移植材料选择: 材料选择需考虑病例特点、费用、患者意愿等,自体骨成骨能力最好,但来源有限;异体/异种/合成骨来源充足,成骨能力各异,常混合使用。
- 屏障膜应用: 外提升中强烈推荐使用屏障膜,内提升中视情况而定。
- 术后护理: 患者教育至关重要,避免导致气压变化的动作(擤鼻涕、打喷嚏用力、吸管等)。
- 并发症管理: 粘膜穿孔、出血、感染、上颌窦炎、种植体失败等需有预案。
上颌窦底提升术是解决上颌后牙区骨量不足问题的金标准,选择外提升还是内提升,主要取决于术前剩余骨高度、所需骨增量量、术者经验以及患者全身状况,外提升适用于严重骨缺损,增量潜力大但创伤大;内提升创伤小、恢复快,适用于骨量尚可的病例,无论选择哪种方法,精细的操作、对解剖的深刻理解、严格的并发症预防和周密的术后管理都是手术成功的关键,手术必须在具备条件的正规医疗机构由经验丰富的口腔种植医生进行。