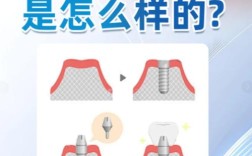
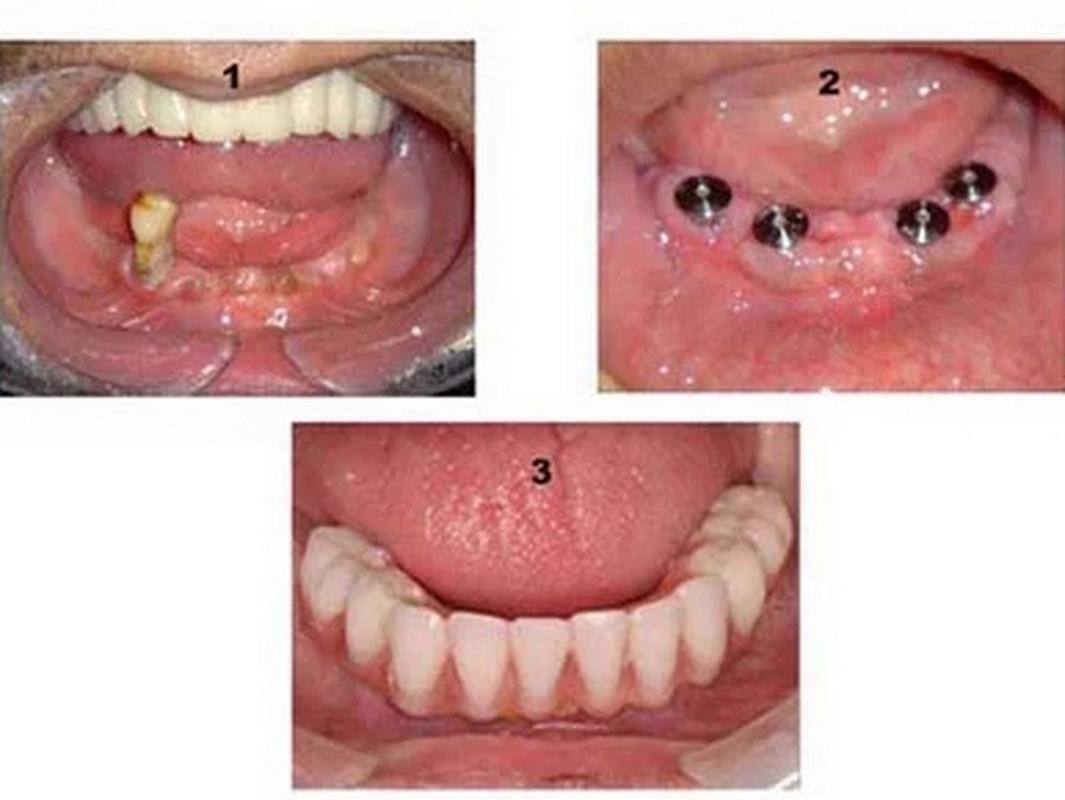
是的,糖尿病患者可以种植牙,但这需要比非糖尿病患者更严格的评估、准备和术后管理,关键在于血糖控制水平和整体健康状况。
以下是糖尿病患者在考虑种植牙时需要重点关注的方面:
📌 1. 血糖控制是核心前提
- 目标: 理想情况下,糖化血红蛋白(HbA1c)应控制在0%以下(有些医生可能接受6.5%或略高一点,但越低越好),术前血糖水平应稳定在可接受范围内(通常空腹血糖<8.0mmol/L,餐后2小时血糖<10.0mmol/L)。
- 原因:
- 伤口愈合延迟: 高血糖会损害血管,影响血液循环,导致组织供氧不足,成纤维细胞和胶原蛋白合成减少,从而显著延长伤口愈合时间。
- 感染风险增加: 高血糖环境是细菌滋生的温床,免疫力下降,使得种植手术创口更容易发生感染(如种植体周围炎),甚至导致种植失败。
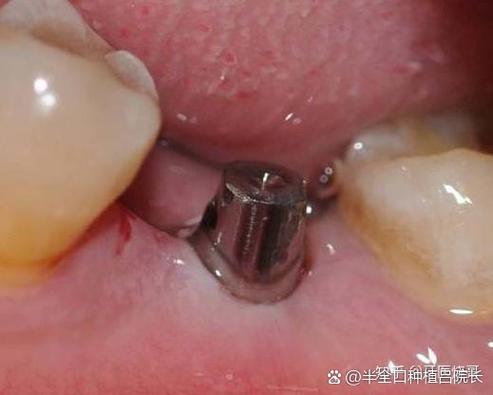
- 骨结合失败风险增高: 种植体成功的关键在于与周围骨组织形成稳定的“骨结合”,高血糖会干扰成骨细胞的活性和骨代谢过程,增加种植体松动或失败的风险。
🏥 2. 术前全面评估至关重要
- 血糖控制评估: 术前必须由内分泌医生或主诊医生评估近期的血糖控制情况(HbA1c是重要指标)和血糖波动情况。
- 并发症筛查: 需要评估是否存在糖尿病相关并发症,特别是:
- 心血管疾病: 如冠心病、高血压等,这会影响手术麻醉和围手术期安全。
- 肾病: 影响药物代谢和体液平衡。
- 神经病变: 可能影响术后疼痛感知和口腔护理。
- 视网膜病变: 可能影响术后恢复期的活动。
- 口腔状况评估:
- 牙周健康状况: 糖尿病患者牙周病发病率高且更严重。必须先进行系统的牙周治疗并控制炎症,因为活动性牙周炎是种植失败的绝对禁忌证,种植前牙周状况稳定是基本要求。
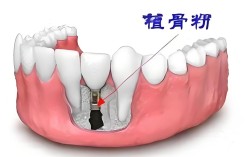
- 牙槽骨条件: 通过CBCT等影像学检查评估骨量、骨密度,糖尿病患者的骨密度可能较低,骨代谢也可能受影响,有时需要额外的骨增量手术。
- 口腔卫生状况: 良好的口腔卫生是预防种植体周围炎的基础,患者需要具备并维持良好的口腔清洁习惯。
- 全身健康状况评估: 评估其他系统性疾病、用药情况(尤其是抗凝药、降糖药等)。
⚠ 3. 手术中的注意事项
- 严格的无菌操作: 预防感染是重中之重。
- 微创操作: 尽量减少组织创伤,有利于愈合。
- 术后预防性抗生素: 通常会使用抗生素预防感染。
- 血糖监测与管理: 手术当天及术后早期需密切监测血糖,必要时由内分泌医生协助调整降糖方案(如胰岛素剂量)。
🦷 4. 术后护理与长期维护
- 严格控制血糖: 术后血糖波动对愈合影响极大,患者必须严格遵医嘱控制血糖。
- 强化口腔卫生: 指导并监督患者使用正确的刷牙方法、牙线、冲牙器等,彻底清洁种植体周围,预防种植体周围炎。
- 定期复查: 比非糖尿病患者更频繁的复查(如术后1周、1个月、3个月、半年、1年等),评估种植体稳定性、软组织愈合、骨结合情况、血糖控制对口腔的影响。
- 戒烟: 吸烟是种植失败的主要风险因素之一,与糖尿病叠加会极大降低成功率。强烈建议戒烟。
- 长期维护: 种植牙需要像天然牙一样进行终身维护,包括定期洁牙、专业检查和必要的治疗。
📌 总结与建议
- 可以种,但条件严格: 血糖控制良好(HbA1c <7%)、无严重并发症、口腔状况(尤其是牙周健康)良好、患者依从性高(能严格控糖、保持口腔卫生、定期复诊)的糖尿病患者,种植牙的成功率可以接近非糖尿病患者。
- 血糖控制不佳时风险高: 如果血糖控制差(HbA1c >8%或更高),或存在严重并发症,种植失败率会显著增加,感染风险大,愈合困难。强烈建议先优化血糖控制数月甚至更长时间,再考虑种植。
- 多学科协作: 糖尿病患者种植牙需要口腔种植外科医生、牙周医生、内分泌医生甚至麻醉医生的密切沟通和协作管理。
- 充分沟通: 医生必须向患者详细说明种植在糖尿病患者中的特殊性、潜在风险(愈合延迟、感染、失败率相对增高)、对术后管理的严格要求以及长期维护的重要性,患者需充分知情并承诺配合。
糖尿病患者可以进行种植牙修复,但这绝非一个简单的决定。成功的核心在于严格的术前血糖控制、全面的健康评估、精湛的手术技术以及患者术后严格的血糖管理和口腔卫生维护。 务必与您的口腔种植医生和内分泌医生进行深入沟通,制定个体化的治疗方案。🙏