确定咬合是口腔医学中的核心环节,涉及牙齿、颌骨、肌肉及颞下颌关节(TMJ)的协同功能分析,其准确性直接影响修复体设计、正畸方案制定及TMJ疾病治疗效果,咬合的确定需结合临床检查、模型分析、影像学评估及数字化技术,通过多维度数据整合,实现功能与美学的平衡,以下从传统方法到现代技术,系统阐述确定咬合的流程与要点。
临床检查:咬合评估的基础
临床检查是确定咬合的第一步,通过直观观察与手动操作,初步判断咬合是否存在异常。
-
视诊
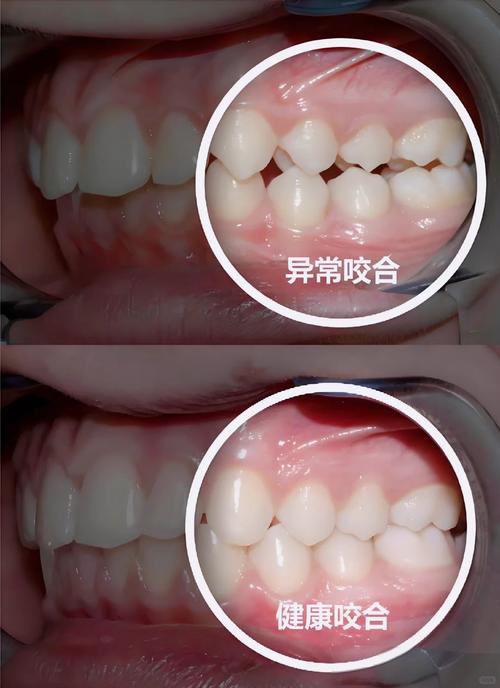
- 牙齿形态与排列:观察牙齿是否有过度磨耗、龋坏、缺损、错位萌出(如深覆、深覆盖、反、锁等),初步判断咬合接触点的分布是否均匀。
- 口腔软组织:检查牙龈是否红肿、退缩,是否有咬合创伤引起的溃疡或增生,间接反映咬合压力是否异常。
- 颞下颌关节(TMJ):观察张口时关节区是否对称、下颌运动是否平稳,注意关节弹响、疼痛或绞锁等TMJ紊乱症状。
-
触诊
- 肌肉压痛:按压咀嚼肌(如颞肌、咬肌、翼内肌),若存在压痛,提示咬合异常导致的肌肉疲劳或痉挛。
- 关节触诊:张闭口时按压关节区,感受是否有压痛或弹响,结合下颌运动轨迹判断髁突位置是否正常。
-
咬合纸检查
使用不同厚度的咬合纸(如红色、蓝色、超薄型)置于上下牙列间,让患者进行正中咬合、前伸咬合及侧向咬合,观察牙齿接触点的位置、数量及面积。- 正中咬合:重点记录后牙区接触点是否对称,前牙是否有早接触;
- 侧向咬合:判断工作侧(如右侧咀嚼时右侧为工作侧)是否有尖牙引导或组牙功能,平衡侧是否有干扰;
- 前伸咬合:观察前牙是否切对切接触,后牙是否脱离接触。
-
蜡堤记录
对于无牙颌或牙列严重缺损的患者,需用蜡堤记录正中咬合位(ICO),将加热的蜡堤置于上颌无牙颌基托上,让患者做正中咬合,待蜡硬固后取出,测量蜡堤厚度并标记咬合接触点,为后续义齿修复提供参考。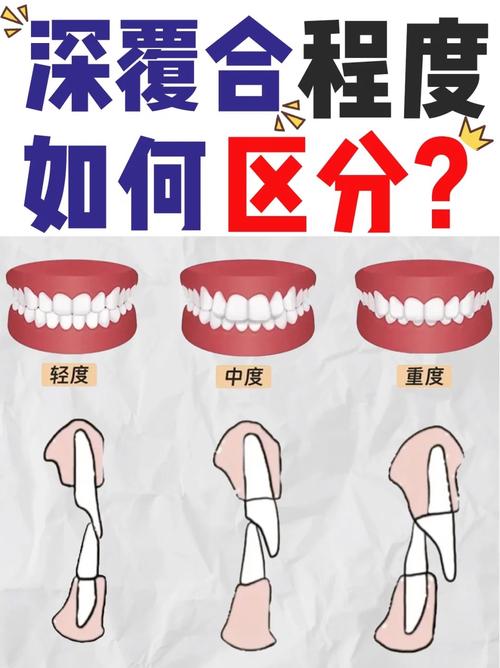 (图片来源网络,侵删)
(图片来源网络,侵删)
模型分析:咬合关系的立体呈现
临床检查后,需通过模型分析进一步量化咬合参数,尤其是正畸、修复及复杂病例中,模型分析是制定方案的重要依据。
-
石膏模型制取
使用藻酸盐或硅橡胶印模材料获取上下牙列印模,灌注超硬石膏模型,确保模型精度(边缘清晰、无气泡)。 -
模型观测与标记
- 咬合标记:将临床检查中确定的咬合接触点转移至模型上,用红笔标记;
- 基准线标记:在模型上绘制上颌中切牙牙尖连线、下颌牙列颊舌向中心线,用于判断中线是否一致;
- 测量参数:使用游标卡尺测量覆(上前牙切缘覆盖下前牙牙冠的垂直距离)、覆盖(上前牙切缘至下前牙唇面的水平距离)、Spee曲线深度(下颌牙列颊尖形成的曲线最低点至下颌平面的垂直距离)等关键指标。
-
上颌架与咬合模拟
 (图片来源网络,侵删)
(图片来源网络,侵删)- 简单上颌架:通过咬合记录将模型固定于上颌架,模拟正中咬合位,可进行基本的咬面调整;
- 可调式上颌架:结合面弓转移,将患者的髁突位置与上颌架关联,模拟下颌三维运动(开闭口、前伸、侧向),用于复杂修复或TMJ病例的咬合设计。
影像学检查:骨性与关节结构的辅助评估
咬合不仅涉及牙齿接触,还与颌骨关系、TMJ结构密切相关,影像学检查可提供骨性及关节层面的信息。
-
根尖片与曲面体层片
- 根尖片:观察单颗牙的牙根形态、牙槽骨吸收情况,排除因牙周病导致的咬合创伤;
- 曲面体层片(PAN):评估全口牙列、颌骨形态及TMJ间隙,判断髁突位置是否居中,关节间隙是否均匀。
-
颞下颌关节CT
对TMJ紊乱或骨性咬合异常(如偏颌、下颌发育不足)患者,需行CT检查,三维重建可清晰显示髁突形态、关节结节位置及颌骨对称性,为手术或正畸方案提供依据。 -
锥形束CT(CBCT)
CBCT辐射低、分辨率高,可精确测量牙根与颌骨的关系,种植手术中通过CBCT设计种植体位置与角度,确保种植体修复后咬合力沿牙长轴传导,避免咬合创伤。
数字化技术:精准高效的咬合分析
随着数字化技术的发展,口内扫描、计算机辅助设计(CAD)及咬合分析软件逐渐成为确定咬合的主流手段,显著提升了诊断精度与效率。
-
口内扫描
- 数据获取:使用口内扫描仪(如iTero、Trios)直接获取牙列数字模型,替代传统印模与石膏模型,避免误差;
- 虚拟咬合记录:通过扫描上下牙列,在软件中自动匹配正中咬合位,生成3D咬合接触点分布图,直观显示早接触或干扰点。
-
咬合分析软件
- 静态咬合分析:软件可自动测量覆、覆盖、Spee曲线等参数,生成咬合报告,与正常值对比(如正常覆2-4mm,覆盖3-5mm);
- 动态咬合模拟:结合面弓扫描数据,模拟下颌运动轨迹,分析侧向咬合时工作侧的尖牙引导、平衡侧的组牙功能,以及前伸咬合时的前牙切导,识别咬合干扰。
-
数字化咬合板设计
对于TMJ紊乱或夜磨症患者,通过口内扫描获取数据,在软件中设计咬合板(如 stabilization splint),3D打印制作,确保咬合板与牙齿精准贴合,均匀分散咬合力。
综合判断与咬合确定流程
确定咬合需整合临床、模型、影像及数字化数据,形成“检查-分析-验证”的闭环流程:
- 初步筛查:通过临床检查(视诊、触诊、咬合纸)识别明显咬合异常;
- 模型与影像分析:量化咬合参数,排除骨性及关节因素;
- 数字化验证:利用口内扫描与咬合软件模拟动态咬合,精确定位干扰点;
- 方案制定:结合患者需求(修复、正畸、TMJ治疗),调整咬面形态、咬合高度或颌位关系;
- 临床试戴与调整:修复体或正畸器试戴后,再次用咬合纸及T-Scan咬合分析仪验证,确保咬合稳定、无干扰。
传统与数字化咬合检查方法对比
| 方法 | 原理 | 优势 | 局限性 | 适用场景 |
|---|---|---|---|---|
| 咬合纸检查 | 通过颜色显示咬合接触点 | 操作简单、成本低 | 主观性强,无法量化接触面积 | 常规临床筛查 |
| 石膏模型分析 | 实体模型测量咬合参数 | 直观、可反复测量 | 操作繁琐,误差较大 | 正畸、修复模型分析 |
| 口内扫描 | 光学获取牙列数字模型 | 精度高、效率高,可模拟动态咬合 | 金属修复体边缘扫描可能误差 | 现代修复、正畸数字化设计 |
| T-Scan咬合分析 | 传感器实时采集咬合力数据 | 量化接触点分布与咬合力大小 | 设备成本高 | 复杂咬合紊乱、修复体调 |
相关问答FAQs
Q1:咬合不齐会有哪些典型症状?
A:咬合不齐的症状可表现为口腔局部及全身多系统问题:局部症状包括牙齿磨耗、敏感、牙龈退缩、牙周袋形成;肌肉症状如咀嚼肌酸痛、颞部头痛(紧张性头痛);关节症状如TMJ弹响、绞锁、张口受限;全身症状可能包括颈部疼痛、肩部僵硬,甚至因长期咬合异常导致的姿势代偿,若出现上述症状,需及时进行咬合检查。
Q2:如何判断自己的咬合是否正常?
A:可通过简单自我初步判断:①正中咬合时,上下牙齿接触是否均匀,前牙是否有“深覆”(上前牙完全覆盖下前牙)或“反”(俗称“地包天”);②张闭口时下颌是否平稳,无偏斜或卡顿;③咀嚼食物时两侧肌肉是否用力对称,无单侧酸痛;④晨起是否有下颌关节弹响或肌肉僵硬,若存在上述异常,建议结合临床检查(如咬合纸、口内扫描)进一步评估。