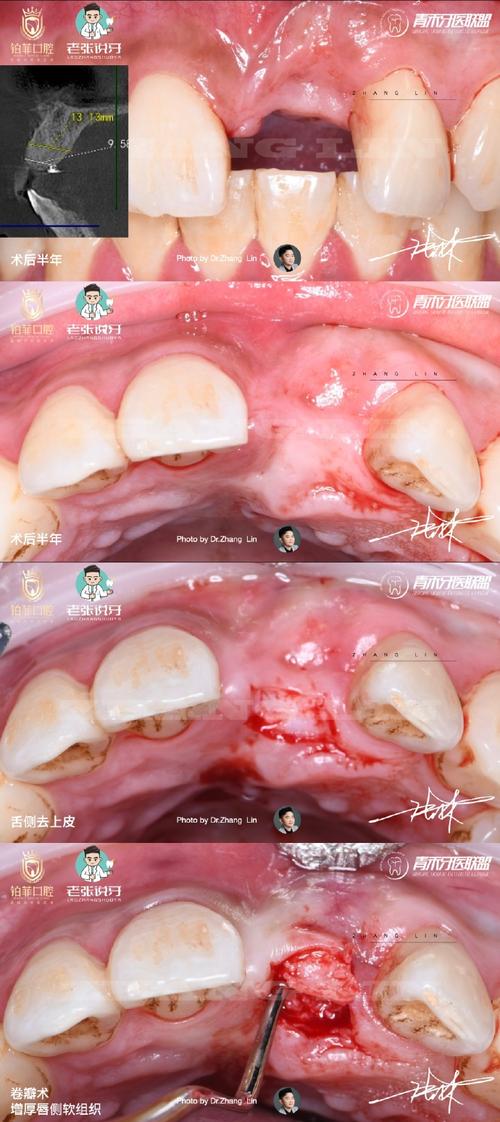
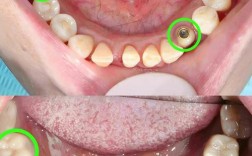
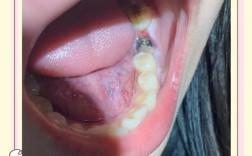
种植牙植骨粉是针对牙槽骨量不足的患者进行的重要步骤,其目的是为种植体提供足够的骨支持,确保种植牙的长期稳定,植骨粉手术并非绝对成功,若出现失败,可能表现为多种局部及全身症状,需及时识别并干预。
种植牙植骨粉失败的常见表现
植骨粉失败通常涉及材料与骨组织未能有效整合、感染、材料吸收或排异等问题,具体表现可从局部症状、影像学改变、功能影响及全身反应等方面综合判断。
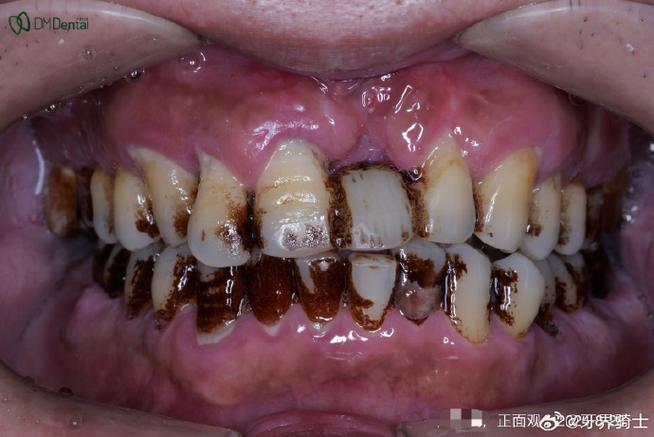
局部炎症与不适症状
- 持续性疼痛:术后早期轻微疼痛属正常现象,若疼痛持续超过2周且逐渐加重,或出现自发性跳痛、咬合痛(咀嚼时疼痛加剧),可能提示植骨区域存在感染、炎症反应或骨愈合不良。
- 肿胀与充血不消退:术后3-5天肿胀应逐渐减轻,若肿胀持续存在或范围扩大,局部皮肤发红、温度升高,甚至触及波动感(提示脓肿形成),需警惕感染或植骨粉排异反应。
- 伤口愈合异常:植骨区伤口裂开、渗液(清亮或脓性)、长期不结痂,或可见植骨粉颗粒随渗液排出,可能是材料与宿主组织相容性差、感染导致组织坏死。
骨结合失败与种植体稳定性受损
植骨的核心目的是实现“骨结合”,即植骨材料与自体骨、种植体形成稳定结构,若失败则表现为:
- 种植体松动:二期手术(安装基台)或戴牙后,种植体出现明显动度(肉眼可见或器械探测晃动),咬合时感觉种植体“浮起”,提示植骨区域未能提供足够支撑力,骨结合失败。
- 牙龈形态异常:植骨区牙龈萎缩、变色(发白或暗红),种植体颈部暴露,或形成“黑三角”,可能因骨吸收导致软组织失去支撑。
- 咬合功能受限:咀嚼无力、食物嵌塞,或咬硬物时种植体周围疼痛,反映骨量不足或种植体-骨界面应力分布异常。
影像学特征性改变
通过X线或CBCT检查可直观评估植骨效果,失败影像学表现包括:
- 植骨材料与骨组织界限清晰:正常情况下,植骨粉(如羟基磷灰石)应逐渐被自体骨替代,与宿主骨界限模糊;若术后3-6个月复查仍可见清晰边界,提示材料未整合或被纤维组织包裹。
- 骨吸收与透光区:植骨区域出现低密度透光区,骨量较术后减少,或种植体周围骨吸收超过1.5mm(种植体-骨界面出现黑线),提示骨结合失败。
- 植骨材料移位或聚集:植骨粉颗粒分散至邻近组织(如下牙槽神经管、上颌窦),或形成“团块状”未吸收结构,可能因术中植入技术不当或材料被机体排斥。
全身反应(少见但需警惕)
部分患者可能出现全身症状,如低热(体温超过38℃)、乏力、食欲下降等,提示感染可能已扩散(如颌骨骨髓炎),或存在自身免疫性疾病导致的植骨材料排异反应。
种植牙植骨粉失败表现总结表
| 表现类型 | 具体症状 | 可能原因 |
|---|---|---|
| 局部炎症反应 | 持续性疼痛、肿胀不消退、伤口裂开、渗液(脓性/植骨粉颗粒) | 感染、材料排异、术后护理不当 |
| 骨结合失败 | 种植体松动、牙龈萎缩、咬合痛、咀嚼无力 | 骨量不足、植骨材料未整合、应力过大 |
| 影像学异常 | 植骨-骨界限清晰、骨吸收透光区、材料移位 | 材料生物相容性差、感染导致骨破坏、术中技术缺陷 |
| 全身反应 | 低热、乏力、食欲下降 | 严重感染、自身免疫排异、全身性疾病影响愈合 |
相关问答FAQs
Q1:植骨粉失败后可以补救吗?如何处理?
A1:植骨粉失败后多数可补救,具体方案需根据失败原因制定:若因感染导致,需先控制感染(抗生素治疗、脓肿切开引流),待炎症消退后评估骨量,考虑二次植骨或调整植骨材料;若因材料吸收或排异,可更换生物相容性更好的材料(如自体骨、骨胶原);若骨量严重不足,可能需结合骨增量技术(如骨牵引、块状骨移植),处理前需通过CBCT、曲面断层片等检查明确剩余骨量及种植体状况,制定个性化方案。
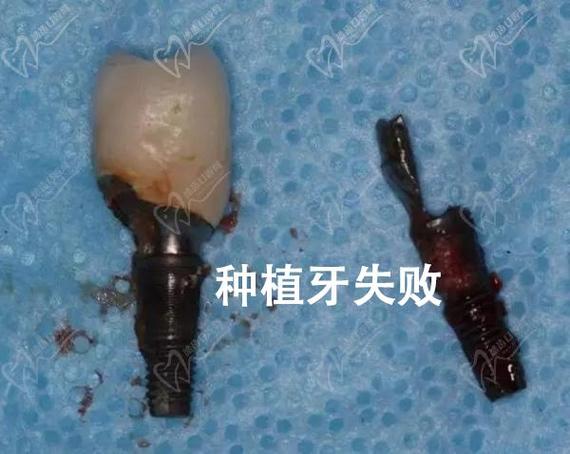
Q2:如何降低种植牙植骨粉失败的风险?
A2:降低失败风险需从术前、术中、术后三方面把控:术前需进行全面口腔检查(CBCT评估骨量、密度)及全身状况评估(排除糖尿病、骨质疏松等影响愈合的疾病);术中选择经验丰富的医生,严格无菌操作,确保植骨材料植入位置、量适宜,避免损伤重要解剖结构;术后保持口腔卫生(正确刷牙、使用漱口水),避免过早咀嚼硬物,遵医嘱服用抗生素及止痛药,定期复查(术后1周、1个月、3个月),及时发现并处理异常情况。