正畸口腔功能检查是正畸治疗中不可或缺的核心环节,其目的不仅在于评估牙齿排列的异常,更在于全面分析口腔系统的功能状态,包括咀嚼、发音、呼吸、颞下颌关节(TMJ)功能及口腔软组织协调性等,通过系统化的功能检查,医生可明确错畸形的病因机制(如骨性因素、功能性因素、肌肉因素等),制定个性化的治疗方案,并在治疗过程中动态评估功能改善情况,最终实现“功能与美观”的双重目标。
正畸口腔功能检查的核心内容与方法
正畸口腔功能检查涵盖多个维度,需结合临床视诊、触诊、仪器检测及影像学分析等方法综合判断,以下是主要检查项目及具体操作要点:
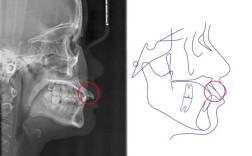
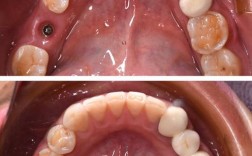
(一)牙齿与咬合关系检查
牙齿是口腔功能的主要执行者,其数目、形态、位置及咬合关系直接影响功能发挥。
- 牙齿数目与形态:通过全口曲面断层片或CBCT确认牙齿数目(如先天缺失、多生牙),视诊观察牙齿形态异常(如锥形牙、融合牙),探针检查龋坏、牙体缺损及牙髓活力。
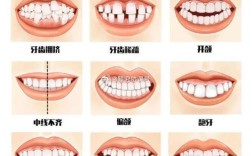
- 牙齿位置与萌出情况:记录牙齿拥挤度、扭转、异位萌出(如低位埋伏阻生牙)、覆牙合、覆盖程度(正常覆牙合2-4mm,覆盖2-4mm),使用分规测量牙冠宽度,分析牙弓长度与牙齿总量的匹配度。
- 咬合关系:
- 正中牙合:嘱患者做正中咬合,观察上下牙尖交错关系是否稳定,有无早接触点(用咬合纸标记后重点检查)。
- 平衡牙合:检查前伸牙合(前牙切对切,后牙无干扰)及侧方牙合(工作侧尖牙保护牙合或组牙功能牙合)是否正常。
- 中线关系:测量面部中线与上下牙弓中线是否一致,偏差超过2mm需记录。
(二)颌骨与面部形态检查
颌骨大小、位置关系是错畸形的根本原因之一,需通过临床检查与影像学分析结合评估。
- 颌骨大小与对称性:视诊观察面部左右是否对称,触诊颧弓、下颌角、颏部发育情况,结合头颅侧位片测量SNA角(上颌骨相对于颅底位置)、SNB角(下颌骨相对于颅底位置)、ANB角(上下颌骨间关系,正常2°-4°),判断骨性Ⅰ、Ⅱ、Ⅲ类错畸形。
- 垂直向高度:测量前面高(N-Me)、后面高(S-Go)、前面高与后面高比值(正常约65%-75%),评估开牙合、深覆牙合是否与垂直向发育异常相关。
- 水平向位置:通过颏顶位片观察上下颌骨宽度是否协调,牙弓狭窄者需记录狭窄部位(尖牙区、磨牙区)。
(三)口腔肌肉功能检查
口腔肌肉(咀嚼肌、表情肌、舌肌等)的张力与协调性直接影响牙齿位置及咬合功能。
- 咀嚼肌检查:视诊咬肌、颞肌是否肥厚或萎缩,触诊肌肉硬度(如紧咬牙时肌肉是否过度紧张),使用肌电图(EMG)检测肌肉静息位及咬合时的电活动,判断有无功能亢进或减弱。
- 唇颊舌肌功能:观察静息状态下唇闭合度(唇间隙是否超过3mm),嘱患者做鼓腮、吹气动作,评估口轮匝肌肌力;嘱舌尖依次抵触上腭、唇颊内侧,检查舌肌力量是否正常,排除吐舌、伸舌等不良习惯。
- 吞咽功能:嘱患者做水吞咽动作,观察吞咽时舌尖是否正确抵触上腭(正常为“舌体向上向后”),而非前伸或下压,异常吞咽可导致开牙合或牙弓前突。
(四)颞下颌关节(TMJ)检查
TMJ是口腔系统的核心关节,其功能紊乱可能加重错畸形或影响正畸治疗效果。
- 临床检查:
- 关节区触诊:手指置于耳屏前,嘱患者做开闭口、前伸、侧方运动,感知关节弹响、摩擦音及压痛。
- 开口度与开口型:正常开口度约3.5-4.0cm,开口型垂直或轻微偏向患侧;若开口受限或偏斜,提示关节盘移位或关节炎症。
- 影像学检查:对有关节弹响、疼痛、开口受限者,拍摄TMJ薛氏位片或CBCT,观察关节间隙、髁突位置及关节骨结构有无破坏。
(五)口腔软组织与功能协同检查
软组织(唇、舌、腭、颊黏膜)的形态与功能对牙齿排列有重要影响。
- 唇系带:观察上唇系带附着位置(正常附着于牙槽嵴顶,过高过低可能导致中牙间隙)。
- 舌系带:嘱患者舌尖上抬,检查舌系带是否过短(影响发音及舌体运动)。
- 腭部形态:观察腭穹高拱(与骨性上颌发育不足相关)、腭裂等异常,评估其对发音及吞咽的影响。
- 口腔黏膜:检查有无溃疡、白斑、增生,排除正畸治疗的软组织禁忌证。
(六)咀嚼与发音功能评估
- 咀嚼功能:通过询问患者咀嚼习惯(偏侧咀嚼、咀嚼效率),结合称重法(咀嚼一定量食物后剩余量计算咀嚼效率)或肌电分析评估咀嚼效能。
- 发音功能:嘱患者朗读“四、十、是”等字词,检查有无发音不清(如反牙合导致的齿音异常、开牙合导致的“腭化音”)。
正畸口腔功能检查的临床意义与应用
正畸口腔功能检查的结果直接决定治疗方案的制定与调整:
- 明确诊断:区分骨性、功能性、牙性错畸形,例如ANB角增大伴下颌后缩、咀嚼肌亢进,提示功能性Ⅱ类错畸形可能需联合肌功能训练;而ANB角显著增大伴髁突后移,则需考虑正畸-正颌联合治疗。
- 制定个性化方案:对于TMJ紊乱患者,需先调整咬合、解除早接触,再进行牙齿移动;对于舌肌功能异常者,需配合舌肌训练或舌侧矫治器。
- 评估治疗效果:治疗中定期复查肌肉功能、咬合关系及TMJ状态,确保牙齿排列改善的同时,口腔功能同步恢复,避免治疗后复发。
正畸口腔功能检查项目简表
| 检查类别 | 检查方法 | 临床意义 | |
|---|---|---|---|
| 牙齿与咬合 | 牙齿数目、形态、位置、覆牙合覆盖 | 视诊、探诊、咬合纸、分规测量 | 诊断牙性错畸形类型,评估拥挤度 |
| 颌骨与面部 | 颌骨大小、位置、对称性 | 头颅侧位片、CBCT、面部触诊 | 判断骨性错畸形类型,指导治疗设计 |
| 肌肉功能 | 咀嚼肌、唇颊舌肌张力与协调性 | 触诊、肌电图(EMG)、吞咽动作观察 | 识别不良习惯及肌肉因素导致的错畸形 |
| 颞下颌关节 | 关节弹响、压痛、开口度 | 关节触诊、开口度测量、TMJ影像学 | 排除TMJ紊乱,避免治疗加重关节损伤 |
| 口腔软组织 | 唇舌系带、腭部形态、黏膜状况 | 视诊、舌体运动检查 | 评估软组织对牙齿排列的影响 |
相关问答FAQs
Q1:正畸口腔功能检查和普通口腔检查有什么区别?
A:普通口腔检查主要关注牙齿龋坏、牙周健康、口腔黏膜等基础问题,而正畸口腔功能检查是在此基础上,聚焦口腔系统的功能协调性,包括颌骨关系、肌肉张力、TMJ功能、咬合平衡等,目的是明确错畸形的深层病因(如骨性发育异常、肌肉功能紊乱),而非仅解决牙齿排列问题,普通检查可能发现牙齿拥挤,而正畸功能检查需进一步判断拥挤是因牙弓空间不足,还是因舌肌力量过大导致牙弓前缩。
Q2:正畸前为什么要做颞下颌关节(TMJ)检查?如果有关节问题还能正畸吗?
A:正畸前进行TMJ检查至关重要,因为牙齿移动会改变咬合关系,进而影响TMJ受力,若患者存在未发现的TMJ紊乱(如关节盘移位、骨关节炎),正畸治疗可能加重关节症状(如弹响、疼痛、开口受限),对于轻度TMJ问题(如单纯弹响无疼痛),可在正畸中通过调整咬合、解除早接触改善;对于严重TMJ紊乱(如关节结构破坏),需先由口腔颌面外科或TMJ专科医生治疗,待关节稳定后再进行正畸,避免治疗风险。