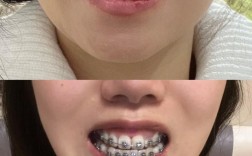
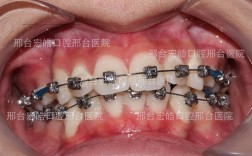
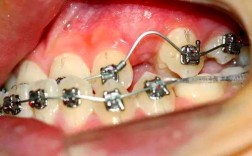
正畸两年后出现咬合不好,是部分患者可能面临的问题,主要指牙齿排列整齐后,上下牙弓之间的咬合关系(如尖窝交错、接触点分布、肌肉协调性等)未达到理想状态,可能伴随咀嚼不适、关节弹响、牙齿酸痛等症状,要理解这一问题,需先明确咬合正常的标准:牙齿排列整齐、上下牙弓中线一致、前牙覆覆盖正常(上前牙覆盖下前牙牙冠长度1/3以内,垂直向无重叠或轻微重叠)、后牙尖窝交错紧密且无早接触、咀嚼肌放松时上下牙自然分离(息颌位稳定)、颞下颌关节无异常,若正畸两年后(通常已完成主动矫治进入保持期,或接近尾声)出现咬合异常,需从多角度分析原因并应对。
正畸后咬合不好的常见表现与类型
咬合不好并非单一症状,根据临床表现可分为以下类型,不同类型的成因和解决方式差异较大:

- 个别牙早接触/干扰:咬合时某颗或某几颗牙齿先接触,其他牙齿无法均匀受力,表现为某颗牙酸软、咀嚼无力,或反复食物嵌塞。
- 咬合高点:牙齿咬合时存在明显高于其他牙的点,导致下颌运动轨迹异常,可能引发肌肉疲劳或关节不适。
- 深覆合/深覆盖未完全纠正:前牙覆盖仍过大(深覆盖)或垂直向重叠过多(深覆合),后牙咬合支撑不足,可能伴随面下1/3比例不协调。
- 开合/反合残留:部分患者正畸后仍存在前牙无法咬合(开合)或后牙咬合时上颌牙在舌侧、下颌牙在颊侧(反合),影响咀嚼效率和面部美观。
- 咬合平面异常:左右两侧咬合平面不在同一水平,或咬合平面倾斜,导致咀嚼时受力不均,可能引发颞下颌关节紊乱(TMD)。
- 肌肉协调性差:牙齿排列整齐,但咀嚼肌(如咬肌、颞肌)无法协调收缩,表现为咀嚼费力、易疲劳,或关节区酸胀。
正畸两年后咬合不好的原因分析
正畸治疗的核心不仅是排齐牙齿,更是通过牙齿移动重建稳定的咬合关系,两年后出现咬合问题,通常与治疗过程中的设计、执行或患者自身因素相关:
(一)正畸方案设计缺陷
- 未充分评估颌骨与关节条件:部分患者存在轻度颌骨发育异常(如下颌后缩、上颌前突)或颞下颌关节紊乱(如关节盘移位、弹响),若方案中未提前设计代偿性治疗(如拔牙、导板引导),仅排齐牙齿可能导致咬合不匹配。
- 拔牙与非拔牙选择不当:对于牙列严重拥挤、需要内收前牙的患者,若未选择拔牙矫治,可能因牙弓长度不足导致后牙前移、咬支抗丧失,最终出现咬合干扰;反之,过度拔牙可能导致前牙内收过度、出现“瘪嘴”和咬合开隙。
- 忽视息颌位与咬合的协调:息颌位(自然放松时的上下牙位置)是咬合重建的基础,若方案设计时未以息颌位为参考,仅追求“牙尖相对”,可能导致正畸后咬合与肌肉不协调,出现“咬合不找”。
(二)治疗过程中的执行偏差
- 托槽粘接位置误差:托槽是牙齿移动的“方向盘”,若粘接位置偏差(如近远中、垂直向误差),牙齿移动方向会偏离设计目标,即使排齐后,牙尖、窝沟的相对位置也可能异常,导致咬合高点或干扰。
- 支抗控制不足:支抗是指抵抗矫治力的基础,在拔牙间隙关闭过程中,若后牙支抗丧失(后牙前移过多),可能导致前牙覆合加深、后牙咬合过浅;反之,若支抗过度(后牙未前移),则可能出现前牙间隙或咬合不紧密。
- 精细调整阶段不到位:主动矫治后期(如拆除弓丝前)需进行咬合精细调整,包括调改牙尖斜面、建立尖窝交错关系,若此阶段操作不细致,可能遗留早接触点。
(三)患者自身因素
- 保持不当导致牙齿移位:正畸后牙齿在新位置尚未稳定,若未严格佩戴保持器(如仅夜间佩戴、过早摘除保持器),或保持器损坏未及时更换,牙齿可能发生轻微移位,打破咬合平衡。
- 不良习惯未纠正:如夜磨牙、紧咬牙、偏侧咀嚼、咬唇、吐舌等习惯,长期作用会导致牙齿磨耗、移位,即使正畸排齐后,也可能因习惯力量出现咬合异常。
- 牙周健康问题:正畸过程中若口腔卫生不佳,可能导致牙龈炎、牙周炎,牙槽骨吸收会降低牙齿稳定性,正畸后牙齿易移位,咬合关系随之改变。
(四)咬合重建的复杂性
咬合关系的稳定依赖于“牙齿-肌肉-关节”三者协调,部分患者(尤其是成人)正畸后,肌肉和关节需要时间适应新的咬合位置,若适应不良,可能出现暂时性咬合不适(通常3-6个月可缓解),若超过半年仍无改善,则需干预。
咬合不好的影响:不止“不舒服”那么简单
长期咬合异常可能引发一系列连锁反应,需引起重视:
- 咀嚼功能下降:咬合干扰导致食物研磨不充分,增加胃肠负担,可能引发消化不良。
- 颞下颌关节紊乱(TMD):咬合异常会改变下颌运动轨迹,长期异常负荷可能导致关节弹响、疼痛、张口受限,严重时影响生活质量。
- 牙齿磨损与损伤:早接触点会导致个别牙过度受力,出现牙釉质磨损、牙本质敏感,甚至牙折;夜磨牙者还可能伴随牙齿楔状缺损。
- 面部美观与心理健康:咬合异常可能伴随面下1/3比例失调(如下颌偏斜、嘴唇突出),影响美观,部分患者因此产生自卑心理。
咬合不好的解决方法:根据类型与程度选择
针对正畸两年后的咬合问题,需先通过专业检查明确原因(如临床检查、咬合纸分析、模型分析、关节MRI等),再制定个性化方案:
(一)轻度咬合不良:非矫治性调整
- 咬合抛光:通过磨除咬合高点,消除早接触点,恢复咬合均匀性,适用于个别牙早接触、无明显咬合平面异常者。
- 咬合板治疗:佩戴软性或硬性咬合板(如 stabilization splint),调整咬合接触关系,同时放松咀嚼肌、缓解关节压力,适用于TMD伴随的咬合不适。
- 保持器优化:若因保持器不贴合导致牙齿轻微移位,需重新取模制作保持器(如 Hawley 保持器、透明保持器),必要时增加“咬合垫”引导咬合。
(二)中度咬合不良:二次精细矫治
- 隐形矫正微调:对于个别牙位置异常、咬合干扰点较少者,可使用隐形矫治器(如隐适美、时代天使)进行少量牙齿移动(如压低伸长牙、近远中移动),时间通常为3-6个月。
- 片段弓或固定矫治器调整:若涉及后牙咬合问题,可片段弓技术集中调整后牙位置,或在原矫治器基础上添加辅簧、牵引装置,精细调整咬合关系。
(三)重度咬合不良:多学科联合治疗
- 正畸-修复联合治疗:若伴有牙齿严重磨耗、牙体缺损,需先通过正畸调整牙齿位置,再进行贴面、冠修复恢复牙体形态和咬合高度。
- 正畸-正颌联合治疗:对于骨性因素导致的咬合异常(如下颌偏斜、严重开合),需先通过正畸排齐牙齿,再行正颌手术纠正颌骨位置,最后进行咬合重建。
- TMD综合治疗:若咬合问题由严重TMD引起,需先进行关节治疗(如理疗、药物注射、关节镜手术),待关节稳定后再调整咬合。
预防:从治疗开始到保持全程关注
避免正畸后咬合不好,需医患双方共同努力:
- 治疗前全面评估:医生需通过X线片(头颅侧位片、曲面断层片)、关节检查、模型分析等,综合评估牙齿、颌骨、关节、肌肉条件,制定个性化方案。
- 治疗中精细操作:严格按设计方案粘接托槽,定期复诊调整支抗和咬合,主动矫治后期务必进行咬合精细调整。
- 治疗后严格保持:遵医嘱佩戴保持器(通常前1-2年全天,之后夜间长期佩戴),保持器损坏或丢失需及时复诊制作。
- 纠正不良习惯:存在夜磨牙者需佩戴夜磨牙垫;偏侧咀嚼者需治疗口腔疾病(如龋齿、牙周炎),纠正咀嚼习惯;吐舌、咬唇者可通过肌功能训练纠正。
正畸后咬合不良的常见类型及表现
| 类型 | 主要表现 | 可能原因 |
|---|---|---|
| 个别牙早接触 | 咬合时某颗牙先受力,酸软不适,食物嵌塞 | 托槽位置误差、牙齿移动后未调颌、保持器不贴合 |
| 咬合平面异常 | 左右两侧咬合平面倾斜或不在同一水平,下颌偏斜 | 支抗丧失、不良习惯(偏侧咀嚼)、颌骨发育不对称 |
| 深覆合/深覆盖残留 | 前牙覆盖仍过大(>3mm)或垂直向重叠过多,后牙咬合支撑不足 | 拔牙选择不当、前牙内收不足、垂直向控制不佳 |
| 开合 | 上下前牙无法咬合,后牙也可能开合,影响发音和咀嚼 | 不良习惯(吐舌、口呼吸)、后牙支抗过度丧失、骨性因素未纠正 |
| 颞下颌关节紊乱 | 关节弹响、疼痛,张口受限,伴随咬合不适 | 咬合干扰、关节负荷过大、正畸前未发现的关节问题 |
相关问答FAQs
问题1:正畸两年后咬合不好,一定是医生技术问题吗?
解答:不一定,咬合调整是正畸治疗的难点之一,涉及多因素协同,医生方面可能存在方案设计或执行偏差(如支抗控制不当、托槽粘接误差),但患者自身因素(如保持不当、夜磨牙、牙周炎)、治疗复杂性(如成人骨改建慢、原有TMD)也可能导致咬合异常,部分患者正畸后未佩戴保持器,牙齿自然移位打破咬合平衡,这与医生技术无关,出现咬合问题后,需先通过专业检查明确原因,再针对性处理,而非单纯归咎于医生。
问题2:咬合调整过程中,已经排齐的牙齿会不会变乱?
解答:在专业医生操作下,通常不会明显变乱,咬合调整多采用“精细移动”方式,如使用细弓丝(0.014英寸或0.016英寸镍钛丝)、轻力矫治(50-100g),或通过调颌、咬合板等非移动方式消除高点,医生会全程监控牙齿位置,必要时使用临时保持器维持排列,若调整范围较大(如涉及后牙移动),可能出现轻微移位,但可通过后续精细调整恢复,患者需严格遵医嘱复诊,医生会及时干预,确保牙齿排列与咬合同步改善。