正畸角度测量是口腔正畸诊断与治疗设计的核心环节,通过量化分析颅颌面骨骼、牙齿及软组织的角度参数,为判断错畸形类型、制定矫正方案及评估疗效提供客观依据,其测量标准基于头影测量技术,结合解剖标志点与参考平面,形成了一套规范化的体系,确保测量结果的准确性和可重复性。
常用角度测量项目及标准
正畸临床中常用的角度测量项目繁多,以下为关键项目的定义、测量平面、正常值范围及临床意义:
| 测量项目 | 定义 | 测量平面/标志点 | 正常值范围 | 临床意义 |
|---|---|---|---|---|
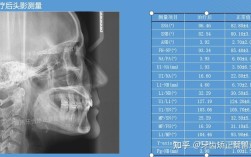
| ANB角 | 上齿槽座点(A)与鼻根点(N)连线和下齿槽座点(B)与鼻根点(N)连线的夹角 | N、A、B | 2°±2° | 判断上下颌骨矢状关系,ANB角增大提示上颌前突或下颌后缩,减小反之 |
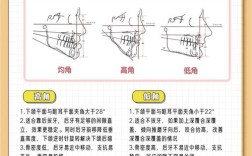
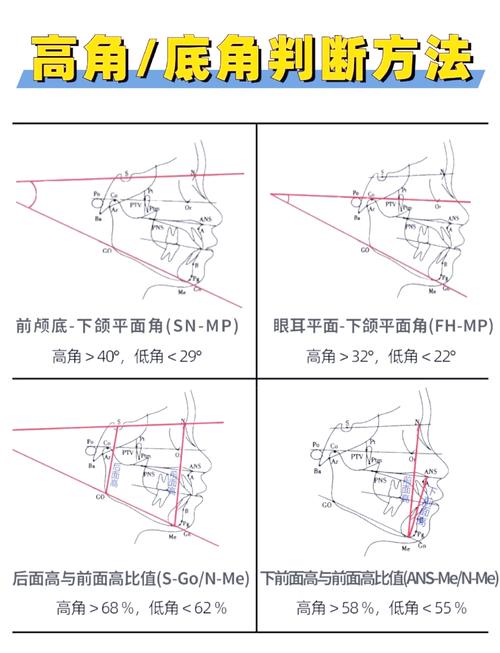
| SN-MP角 | 前颅底平面(SN平面,由S点和N点确定)与下颌平面(MP平面,由Me点和Po点确定)的夹角 | S、N、Me、Po | 32°±3° | 反映下颌相对于颅底的开张程度,增大提示下颌平面角过大(高角面型),减小提示低角面型 |
| U1-SN角 | 上中切牙长轴与SN平面的夹角 | S、N、U1切缘根尖 | 105°±6° | 评估上中切牙倾斜度,过大提示上切牙唇倾,过小提示舌倾或拥挤 |
| L1-MP角 | 下中切牙长轴与MP平面的夹角 | Me、Po、L1切缘根尖 | 97°±5° | 评估下切牙倾斜度,过大提示下切牙唇倾(易出现颏部软组织前突),过小提示舌倾 |
| IMPA角 | 下中切牙长轴与下颌平面(MP)的夹角(与L1-MP角相同,不同文献命名) | 同L1-MP角 | 95°±7° | 同L1-MP角,是下切牙位置的重要指标 |
| FMIA角 | 下中切牙长轴与眶耳平面(FH平面,由F点和Po点确定)的夹角 | F、Po、L1切缘根尖 | 65°±5° | 综合反映下切牙与颅底的关系,常与U1-SN角协同评估上下切牙位置 |
| 颌平面角(SN-GoGn) | SN平面与下颌平面(GoGn平面,由Go点和Gn点确定)的夹角 | S、N、Go、Gn | 32°±4° | 同SN-MP角,不同文献对下颌平面定义略有差异(Me点或Gn点),均反映下颌旋转程度 |
| 上下颌第一磨牙关系角 | 上颌第一磨牙近中颊尖与上颌平面(ANS-PNS)的连线和下颌第一磨牙近中颊尖与下颌平面连线的夹角 | ANS、PNS、U6近中颊尖、L6近中颊尖 | 0°±2° | 判断磨牙关系,正值提示上颌磨牙近中移位或下颌磨牙远中移位,负值反之 |
测量工具与方法
传统头影测量依赖头颅侧位片,通过手工描记标志点、绘制参考平面后用量角器测量;数字化测量则借助专业软件(如Dolphin Imaging、OrthoTrac等),直接导入DICOM格式的影像,自动或手动定位标志点,软件自动计算角度值,精度可达0.1°,且可重复性高,标志点定位是关键,如鼻根点(N)为额鼻缝与鼻额缝的交点,上齿槽座点(A)为上颌牙槽突最前点,需严格依据解剖标准,避免误差。
误差控制
头颅侧位片拍摄时需固定头位(眶耳平面与地面平行),控制放大率(通常115%);标志点定位应由经验丰富的医师完成,必要时多人复核;数字化测量需定期校准设备,确保软件算法准确。
相关问答FAQs
-
正畸角度测量中,ANB角异常一定代表骨性畸形吗?
不一定,ANB角受多种因素影响,如下颌平面角(高角面型时ANB角可能偏大)、A点位置(上颌牙槽突发育不足或前突)、B点位置(下颌牙槽突吸收或前突)等,高角面型患者可能因下颌顺时针旋转导致B点相对后移,使ANB角增大,但实际骨性关系正常,需结合SNA角(上颌骨相对于颅底的位置)、SNB角(下颌骨相对于颅底的位置)及Wits值(上下颌骨相对位置的另一种指标)综合判断,避免误诊。 -
数字化角度测量比传统手动测量更准确吗?
通常情况下,数字化测量更准确,传统手动测量依赖手工描记和量角器,存在人为误差(如标志点定位偏差、描记线条偏移、量角器读数误差),且重复性较差;数字化测量通过软件自动计算,减少人为干预,精度更高(可达0.1°),且可对同一图像进行多次测量取平均值,结果更稳定,但数字化测量的准确性仍依赖标志点定位的准确性,若医师对解剖标志点识别错误,软件计算结果仍会有偏差,因此医师的专业经验仍是关键。 (图片来源网络,侵删)
(图片来源网络,侵删)