正畸治疗前期准备是确保治疗顺利推进、达成理想效果的关键环节,需通过系统性的检查、评估和规划,为后续矫治奠定坚实基础,这一阶段不仅涉及口腔健康状况的全面排查,还包括患者需求的沟通、个性化方案的设计,以及术前条件的优化,直接关系到治疗的安全性和有效性。
口腔与全身健康评估是前期准备的首要步骤,医生需通过临床检查和影像学检查,全面了解患者的口腔状况:临床检查包括牙齿排列(如拥挤、稀疏、扭转)、咬合关系(深覆颌、深覆盖、反颌、开颌等)、牙周组织健康(牙龈炎症、牙槽骨吸收情况)、颞下颌关节功能(有无弹响、疼痛)以及口腔不良习惯(如吮指、吐舌、口呼吸);影像学检查则依赖全景片观察全口牙根形态、牙槽骨密度及恒牙发育情况,头颅侧位片用于分析骨骼型、软组织侧貌及颅颌面比例,必要时通过CBCT精准评估复杂病例的骨性结构、牙根位置及邻牙关系,需排除全身性疾病禁忌证,如未控制的糖尿病、出血性疾病、严重骨质疏松等,确保患者耐受治疗。

资料收集与模型分析为方案设计提供客观依据,需记录患者的基本信息(年龄、性别、主诉)、既往史(正畸史、外伤史、正颌手术史、过敏史等),并制取研究模型,通过模型测量牙齿大小、牙弓长度、宽度及 Bolton 指数,分析牙量与骨量的协调性;拍摄正面、侧面及口内照片,记录面部对称性、微笑曲线、露龈量等软组织特征,为治疗后的美学效果评估提供参照,还需询问患者的治疗期望(如美观需求、舒适度要求、对矫治器的偏好等),结合功能与美学目标,制定个性化方案。
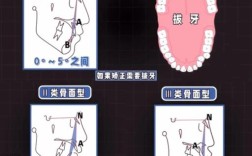
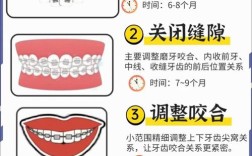
方案设计与沟通确认是前期准备的核心环节,医生需综合检查结果,明确错颌类型(牙性、骨性或混合性),判断是否需要拔牙、扩弓、邻面去釉等代偿性措施,选择合适的矫治技术(如传统金属托槽、陶瓷托槽、隐形矫治器等),并预测治疗周期(1.5-3 年)、阶段性目标及最终效果,方案确定后,需与患者充分沟通,解释治疗的必要性、可能的风险(如牙根吸收、牙龈萎缩)、注意事项及费用,确保患者理解并签署知情同意书,避免后期纠纷。
术前预处理为矫治创造安全条件,若患者存在牙周炎、牙龈炎等口腔疾病,需先行牙周基础治疗(洁治、刮治),控制炎症后再启动正畸;对龋齿、牙髓炎等问题需先完成补牙、根管治疗;对于需要拔牙的病例,通常在矫治前 1-2 周拔除指定牙齿,为牙齿移动提供空间;口腔卫生宣教也至关重要,指导患者掌握正确的刷牙方法(如 Bass 刷牙法)、使用牙线及冲牙器,预防矫治过程中出现龋坏、牙周病等并发症。
| 检查项目 | 目的 | |
|---|---|---|
| 临床检查 | 评估口腔软硬组织健康状况 | 视诊(牙齿排列、牙龈颜色)、探诊(牙周袋深度)、咬合检查(咬合接触关系)、关节检查(弹响、压痛) |
| 影像学检查 | 观察牙齿、牙槽骨及颌骨的微观结构 | 全景片(全口牙根、牙槽骨)、头颅侧位片(骨骼型、软组织侧貌)、CBCT(复杂病例骨性分析) |
| 模型与照片分析 | 记录牙齿及面部特征,为方案设计提供数据支持 | 研究模型(牙弓测量、 Bolton 指数)、面像(正面、侧面)、口内照(牙齿、咬合) |
相关问答 FAQs
Q:正畸前一定要拔牙吗?
A:并非所有正畸都需要拔牙,是否拔牙需根据错颌类型、牙量骨量关系、患者意愿综合判断,对于牙列严重拥挤、前突,或需要大量内收改善侧貌的病例,拔牙可为牙齿移动提供空间,避免出现“黑三角”、牙龈萎缩等问题;而对于牙列稀疏、轻度拥挤的患者,可通过扩弓、邻面去釉等非拔牙方式解决,医生会通过模型测量、影像分析等科学评估,选择对功能、美学最有利的方案。
Q:正畸前期检查需要多久?疼不疼?
A:前期检查通常需 1-2 小时,包括临床检查、取模、拍片等环节,临床检查中医生用器械探查牙齿、牙周时可能会有轻微酸胀感,但一般不疼痛;取模时需用藻酸盐或硅橡胶材料托住牙齿,部分患者可能因恶心感不适,医生会指导调整呼吸以减轻;拍片(如全景片、头颅侧位片)无创无痛,CBCT 检查需保持静止约 10 秒,过程轻松无不适,整体检查无创,患者无需紧张。